肺康复联合训练对颈胸段脊髓损伤患者的临床效果*
2021-12-13唐烁王先斌陈源唐丹成家雯吴霜
唐烁,王先斌,陈源,唐丹,2,成家雯,2,吴霜*
(1.贵州医科大学附属医院 康复医学科,贵州 贵阳 550004;2.贵州医科大学 临床医学院,贵州 贵阳 550004)
脊髓损伤(spinal cord injury,SCI)是由于脊髓组织受到直接或间接暴力作用后,导致SCI平面以下出现运动、感觉及自主神经功能障碍,并可引起呼吸、循环、泌尿、神经及消化等多系统的并发症[1-5]。因SCI后有高死亡率、高致残率及医疗费用高等“三高”的特点,目前已经成为严重威胁公共健康的疾病[6-7]。颈胸段SCI后可导致呼吸肌完全或不完全瘫痪,使得呼吸功能减退,咳嗽能力以及气道廓清能力下降,甚至出现呼吸衰竭、低氧血症及继发肺部感染等并发症,从而导致患者生活和生存质量降低[8]。有研究报道,SCI患者伤后第1年,导致死亡的原因主要是由呼吸、循环及泌尿生殖系统并发症引起[1,9-11]。大多数由特定原因所致的SCI后死亡率随着病程时长的推移而有所降低,但仍高于一般人群的死亡率,特别是呼吸功能障碍[10,12]。颈胸髓损伤患者的肺功能康复治疗是改善患者呼吸功能的有效措施,有利于改善SCI患者的日常生活活动能力(activities of daily living,ADL)、缓解呼吸困难、调节情绪、提高生存质量,对患者的全面康复有着重大的意义[11],但目前尚未有统一的标准治疗方案。因此,本研究针对颈胸髓损伤后呼吸功能障碍的患者,采用肺康复联合训练方案进行治疗,旨在探讨肺康复联合训练对颈胸段SCI患者呼吸功能的临床效果。
1 对象与方法
1.1 研究对象
选取2018年1月—2020年1月急诊科、骨科及康复科收治的SCI后2周内或脱机后2周内颈胸段SCI患者,要求符合:(1)符合美国脊柱损伤协会(American Spinal Injury Association,ASIA)诊断标准,SCI平面均为C5-T6水平,ASIA分级为A级,男女不限;(2)均由临床科室完成前期治疗或手术,生命体征稳定,无意识障碍,可配合康复治疗;(3)年龄18~70岁;(4)无颅脑损伤和严重脏器疾病;(5)患者对本研究知情并同意。排除标准:(1)合并重要脏器疾病或胸腹腔脏器伤者;(2)静息状态下心率>120次/分,收缩压>180 mmHg或舒张压>110 mmHg;(3)合并严重肺动脉高压、慢性阻塞性肺疾病、尘肺及特发性肺纤维化等慢性呼吸系统疾病;(5)有严重意识、认知障碍或精神病患者。终止标准:(1)患者因经济或其他原因停止治疗,无法继续追踪观察的患者;(2)患者出现病情加重、死亡或其他不适合继续康复治疗的病情变化。共纳入患者60例,按随机数字表法均分为对照组(n=30,常规康复训练)和观察组(n=30,常规康复训练基础上增加肺康复训练)。观察组男性21例、女性9例,年龄25~47岁、平均(43.52±1.67)岁,体质量指数(body mass index,BMI)(22.90±0.68)kg/m2,损伤节段C5-T1、T2-T6分别有18和12例,病程98~140 d、平均(120.75±17.9)d;对照组男性17例、女性13例,年龄26~53岁、平均(46.30±2.37)岁,平均BMI(24.94±0.86)kg/m2,损伤节段C5~T1、T2~T6分别有20和10例,病程97~145 d、平均(116.5±11.75)d;2组患者性别、年龄、BMI、SCI节段及病程比较,差异均无统计学意义(P>0.05),具有可比性。本研究经贵州医科大学附属医院伦理委员会批准(2018-114-01)。
1.2 治疗方法
1.2.1对照组 对照组患者予以常规康复训练,包括良姿位摆放、关节活动度训练、牵伸训练、肌力训练、体位适应性训练、坐位训练、转移训练、平衡训练及ADL训练,心理治疗,训练时间5 h/d、2次/d、5 d/周,共4周。
1.2.2观察组 观察组患者在给予常规康复治疗基础上加入肺康复训练,包括辅助咳嗽训练 (腹部加压辅助训练、肋膈辅助咳嗽训练及被动咳嗽训练,5~10 min/次)、胸廓松动训练(松动侧胸廓、松动上胸部及牵张胸肌及松动上胸部及肩关节,15~20 min/次)、呼吸肌训练(腹式呼吸训练法,10~15 min/次)及Powerbreath肺功能训练(利用Powerbreath进行渐进性抗阻吸气肌训练,让患者将咬嘴置于口内,并将嘴唇裹住密闭,咬住中间横隔处于上下牙齿中间,根据提示指导患者进行吸气训练,在吸气前尽可能地将肺内气体呼出,然后迅速有力地吸气,吸气动作要快速有力,使胸廓扩张,然后缓慢被动地将肺部气体通过咬嘴排出,放松胸与肩部肌肉,30下/次)。
1.3 评价指标及标准
1.3.1肺功能指标[12]分别于治疗前和肺康复联合训练4周后由同一康复医师采用Powerbreathe肺功能测试仪(Powerbreathe K5,英国Powerbreathe International)检测对照组和观察组患者的肺呼气功能[包括第1秒用力呼气容积(forced expiratory volume in one second,FEV1)及用力肺活量(forced vital capacity,FVC)、FEV1/FVC (%)]和肺吸气功能(吸气肌力指数和吸气峰流速,连续测定3次,选取最佳值)。
1.3.2表面肌电 分别于治疗前和康复治疗4周后由同一康复医师采用表面肌电测试仪(Megwin6000,芬兰Mega公司)进行检测。2组患者皮肤充分去皮脂,电极置于胸锁乳突肌、斜角肌处,每对电极间距2 cm,肌电信号通过8通道生理记录仪记录,肌电采样频率为1 000 Hz,肌电信号带宽为10~1 000 Hz,通过肌电分析系统计算肌电振幅均方根值(root mean square,RMS);为避免心电对呼吸肌表面肌电的干扰,选择右侧呼吸肌进行测量,取平均值;记录每次吸气时相的RMS最大值,选取3~5次吸气时相的RMS值取平均值[13]。
1.3.3呼吸困难程度 分别于治疗前和康复治疗4周时由同一康复医师采用Borg量表对2组患者呼吸困难程度进行评估,评分越高、表示患者呼吸困难程度越重[14]。
1.3.4ADL[15]分别于治疗前和康复治疗4周后由同一康复医师采用改良Barthel指数(modified barthel index,MBI)评分评估2组患者ADL,规定评分为100分、71~99分、46~70分、21~45分及0~20分分别定义为独立、轻度依赖、中度依赖、重度依赖及完全依赖。
1.3.5肺部感染 由同一康复医师根据各诊断指标进行2组患者肺部感染评估,若患者出现咳嗽、咳痰、呼吸加深加快或肺部啰音或发热(体温超过37.5 ℃)或白细胞总数大于1万、伴或不伴有细胞的核左移,同时结合影像学检查结果(肺部影像学检查有片状、斑片状、浸润状或者间质性改变)即可诊断为肺部感染[14]。
1.3.6生存质量 分别于治疗前和康复治疗4周时由同一康复医师采用世界卫生组织生存质量测定量表简表(the world health organization quality of life-brief,WHOQOL-BREF)对2组患者从生理领域、心理领域、社会关系领域及环境领域等4个方面进行评价,满分为130分,分数越高表示生存质量越好[16]。
1.4 统计学分析
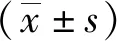
2 结果
2.1 肺功能
结果显示,治疗前观察组和对照组患者FVC、FEV1、吸气肌力指数及吸气峰流速比较,差异均无统计学意义(P>0.05);治疗4周时,观察组和对照组患者FVC、FEV1、吸气肌力指数及吸气峰流速均明显升高,观察组较对照组升高更为明显,差异均有高度统计学意义(P<0.01)。见表1。

表1 治疗前后2组患者肺功能指标比较Tab.1 Comparison of lung function indicators between 2 groups before and after
2.2 呼吸困难程度
治疗前,观察组和对照组患者Borg呼吸困难指数比较,差异无统计学意义(P>0.05);治疗4周时,观察组患者Borg呼吸困难指数较对照组明显降低,差异有高度统计学意义(P<0.01)。见表2。
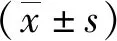
表2 治疗前后2组患者Borg呼吸困难指数比较Tab.2 Comparison of Borg dyspnea index between 2 groups before and after
2.3 呼吸肌表面肌电信号
结果显示,治疗前观察组和对照组患者呼吸肌群自主收缩状态下RMS值比较,差异无统计学意义(P>0.05);治疗4周时,观察组和对照组患者呼吸肌群自主收缩状态下RMS值均较治疗前明显升高、差异有统计学意义(P<0.01),观察组患者呼吸肌群自主收缩状态下RMS值较对照组更为明显、差异有统计学意义(P<0.01)。见表3。
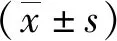
表3 治疗前后2组患者呼吸相关肌肉RMS值比较Tab.3 Comparison of RMS values of respiratory-related muscle between 2 groups before and after treatment
2.4 ADL
结果显示,治疗前观察组和对照组患者ADL评分比较,差异无统计学意义(P>0.05);治疗4周时,对照组和观察组患者ADL评分较治疗前均有所增加,观察组患者ADL评分较对照组增加更为明显,差异有统计学意义(P<0.01)。见表4。
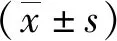
表4 治疗前后2组患者ADL比较Tab.4 ADL comparison of patients between 2 groups before and after
2.5 生存质量
治疗前观察组和对照组患者生存质量评估结果比较,差异无统计学意义(P>0.05);治疗4周时,对照组患者生存质量评分无变化(P>0.05),但观察组患者生存质量评估结果明显提高,差异有统计学意义(P<0.01)。见表5。
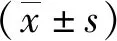
表5 治疗前后2组患者生存质量比较 Tab.5 Quality of survival comparison of patients between 2 groups before and after
2.6 肺部感染
治疗前观察组和对照组患者肺部感染率比较,差异无统计学意义(P>0.05);治疗4周后时,对照组和观察组患者肺部感染率均明显升高,观察组较对照组患者肺部感染率明显降低,差异有统计学意义(P<0.01)。见表6。

表6 治疗前后2组患者肺部感染率比较[n(%)]Tab.6 Lung infection rate comparison of patients between 2 groups before and after treatment[n(%)]
3 讨论
呼吸系统并发症是SCI患者死亡的主要原因,不同的损伤平面所导致的呼吸功能障碍程度不尽相同,其中颈胸段SCI对呼吸功能的影响最大[4]。C5节段平面以上的SCI患者,由于呼吸肌群功能障碍,大部分患者只能通过机械通气维持生命,其主要机制是脊髓呼吸运动神经元下行传导束破坏,造成呼吸肌失神经支配,呼吸肌动力不足,导致肺通气障碍[17]。C5节段水平以上完全性SCI患者往往主要吸气肌-膈肌功能受损严重,常需机械通气以维持呼吸功能,而C5节段水平以下SCI患者主要吸气肌神经支配基本保留,通过呼吸训练能够有效改善患者的呼吸功能[18-19]。因此本研究选择C5节段以下的颈胸段SCI患者作为研究对象。
本研究针对颈胸段SCI患者进行肺康复联合训练,包括辅助咳嗽训练、胸廓松动训练、呼吸肌训练及肺功能训练等联合训练,通过对患者呼吸运动的调整和引导,改善呼吸的协调性、肺组织的弹性、增大胸廓的活动度,并强化呼吸肌运动、增强自主咳嗽,目的在于建立有效的呼吸模式、保护并提高受损害的呼吸肌肌力,从而提升患者的整体呼吸功能。本研究采用Powerbreath训练仪抗阻训练技术,锻炼以膈肌、肋间外肌为主的具有吸气功能的肌群,以增强其肌力和耐力,改善心肺功能,促进运动能力的恢复;同时通过徒手抗阻呼吸训练,锻炼患者肋间内肌及腹壁肌为主的呼气肌群,有效地改善咳嗽能力及胸廓协调性,从而降低肺炎的发生率。Powerbreathe作为一种反馈式抗阻吸气肌训练,采用快吸慢呼训练模式对SCI患者进行吸气训练,快速吸气时其阻力大小可随着患者吸气肌功能而变化,保证在训练过程中为吸气肌群提供最大阻力;慢呼时肺泡中残余气体逐渐降至最低,从而确保吸气训练效果[20]。膈肌作为主要吸气肌,腹壁肌群作为主要的呼气肌群,经过训练后其运动范围及呼气、吸气功能改善,患者胸腔容积增加,胸腔负压随之改变,细支气管及肺泡扩张,呼吸道阻力下降,无效腔比例减少,气体分布相对均匀,肺通气/血流比例改善,气体交换能力随之提高[20]。本研究还联合徒手膈肌、肋间肌及胸锁乳突肌手法牵伸以缓解肌肉短缩,改善肌肉功能,增加胸廓顺应性,进而提升呼吸功能;胸廓扩张训练有利于肺复张,改善胸廓活动度,同时有助于支气管分泌物移动、排出。
本研究选择对患者的肺功能、呼吸困难程度、呼吸肌表面肌电信号、ADL、生存质量及肺部感染等结果进行评定分析,其原因是肺功能指标和呼吸肌表面肌电信号是评价肺功能的客观指标,Borg呼吸困难指数可作为肺功能的主观性评价方法,同时和肺功能、生存质量、ADL等临床指标存在相关性[21]。研究表明,肺康复联合训练中的进行性呼吸肌训练可有效降低Borg呼吸困难指数,增加四肢瘫痪患者的吸气肌肌力,改善肺功能[14];也有研究表明,通过肺康复联合训练可明显改善SCI患者的日常生活受限和呼吸并发症等问题,从而有效地改善患者的生存质量和ADL[22-24]。通过4周肺康复联合训练后,本研究结果表明观察组患者在基础情况允许的条件下,可完成有支撑下床上长腿坐位、床旁端坐位及轮椅上端坐位耐受等训练,相比对照组更早脱离持续给氧,并逐步过度至可充分满足体位转移和上肢日常生活部分参与所需的有氧代谢状态。SCI后肺部并发症中的肺部感染是SCI患者最常见的死亡原因[25],因此通过分析2组患者肺部感染率差异可评价肺康复联合训练对患者肺功能的疗效。
综述所述,SCI后的肺康复联合训练在整个康复过程中具有至关重要的作用,SCI患者在生命体征平稳后的应尽早介入肺康复联合训练,目的是通过呼吸肌训练及肺功能训练,改善患者肺功能,减少相关并发症的发生率,从而促进患者的全面康复,使其残留能力得到最大限度的提高和利用、提高患者的生活和生存质量及缩短康复周期。
