不同体质量指数妇女妊娠前后血脂变化情况分析
2021-12-10师娟,陈晓
师 娟, 陈 晓
(河南省人民医院检验科,郑州 450003)
在怀孕期间孕妇的脂质代谢会发生剧烈的变化,其中肝脏和脂肪代谢改变会导致甘油三酯(TG)、脂肪酸、胆固醇和磷脂在血液中循环浓度的改变[1]。总体来讲,母体血脂浓度显著增加以确保不断向成长中的胎儿提供营养。脂质代谢的变化促进了孕早期和孕中期时孕产妇脂肪存储的积累,并增强了孕晚期的脂肪动员[2]。在妊娠期间,母体脂类对母体、胎盘和胎儿的健康和生长都至关重要。胆固醇被胎盘用于类固醇合成,脂肪酸被用于胎盘氧化和膜形成,总胆固醇(TC)浓度的变化反映了各种脂蛋白组分的变化[2]。有文献[3]报道,妊娠晚期血脂浓度异常升高与出生体质量增加和巨大儿独立相关,表明母体血脂异常可能是胎儿生长过度的一个危险因素。并且,脂质增加与早产之间存在一定关联[4]。孕妇的脂质增加可能反映出个体易患代谢综合征,包括TG升高,高密度脂蛋白胆固醇(HDL-C)降低和高血糖症。同时,当母体没有足够的脂质基质,胎盘植入会受到影响,也会导致不良妊娠结局[4]。因此,血脂是母亲和胎儿健康状况的一个重要标志。然而,已有文献[5-8]描述妊娠期母体血脂的报道,主要集中在患有妊娠糖尿病或葡萄糖耐受不良的女性,对正常孕妇在妊娠期血脂的参考范围鲜有报道。本研究旨在分析不同体质量指数(BMI)妇女孕前至孕晚期血脂浓度的变化轨迹,以期对孕期脂质变化模式提供参考信息。
1 对象与方法
1.1 对象 选取2017年1月—2019年10月在河南省人民医院进行产检的1 259例孕妇作为研究对象,1 032例超声检查证实怀孕,其中11例因双胎或其他多胎妊娠而被排除,95例患者流产,18例退出试验,37例患者缺少实验所需要的数据,最终871例单胎妊娠孕妇纳入研究。纳入标准:①孕妇妊娠的诊断通过血清学和超声检查确诊。②年龄18~40岁,均为单胎怀孕者。③接受孕周评估[基于孕妇末次月经和人绒毛膜促性腺激素(hCG)实验结果进行确认]。④已进行TC、TG、HDL-C、低密度脂蛋白胆固醇(LDL-C)检测,临床数据充分。⑤对本研究知情同意且自愿参加配合者。
1.2 方法
1.2.1 检测方法 血脂指标检测:在孕妇孕前基线水平以及妊娠期间(妊娠8、16、28、36、40周)采集母体血清纵向样本对其血脂水平进行检测和评估。受试者在空腹12 h以上(空腹过夜),于次日清晨抽取其静脉血2 mL于内含促凝剂的黄头真空采血管中。所有血液样本均保存于低温采样箱中,并在24 h内运送到实验室,在48 h内完成生化检测。采用奥林巴斯AU5400全自动生化分析仪及其厂家原装配套试剂,对受试者的血脂指标进行检测,包括:TC(检测范围0~700 mg·dL-1)、TG(检测范围0~600 mg·dL-1)、HDL-C(检测范围1.8~54.0 mg·dL-1)、LDL-C(检测范围1~1 000 mg·dL-1)。
1.2.2 观察指标 ①基本信息:在孕周评估过程中和电子病历系统中获取受试者的基本信息,如年龄、性别、身高、体质量、学历、吸烟饮酒情况等,并使用受试者的身高和体质量数据来计算孕前BMI。根据我国肥胖诊断标准[9]: BMI≤18.5 kg·m-2为体质量过轻,18.5 kg·m-2

2 结果
2.1 2组受试者临床资料比较 本研究中871例单胎妊娠妇女被纳入研究,分娩时的胎龄为38周6 d±1周4 d,所有受试者均在28周后分娩。根据受试者孕前BMI值分为正常组(BMI≤24 kg·m-2)509例和超重组(BMI>24 kg·m-2)362例, 2组受试者年龄、教育水平、孕前1 a内饮酒/吸烟情况比较,差异无统计学意义(P>0.05),具有可比性。正常组妇女孕期体质量高于超重组,差异有统计学意义(P<0.001)。超重组在孕前、孕期及产后的TC、TG、LDL-C水平均高于正常组,而HDL-C水平低于正常组,差异有统计学意义(P<0.001)。见表1。
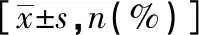
表1 2组受试者临床资料比较
2.2 孕期血脂变化 分别以受试者(n=871)的TC、TG、HDL-C、LDL-C为纵坐标,以孕周为横坐标(妊娠8、16、28、36周和产后),绘制出妊娠妇女孕期血脂水平的变化的折线图。TC和LDL-C在孕期变化整体呈现上升趋势,孕前期略有下降,而后逐渐上升,至28周左右达到峰值,峰值高于孕前水平(为孕前水平的1.3~1.6倍),而后保持峰值直到产后。TG在孕期始终保持上升趋势直到产后,TG在分娩后甚至可达到怀孕前TG水平的2~4倍。HDL在妊娠期间呈现倒“U”形变化,孕前期逐渐上升,在20周左右达到峰值后,孕中晚期逐渐下降,在产后逐渐恢复到产前的水平。见图1。
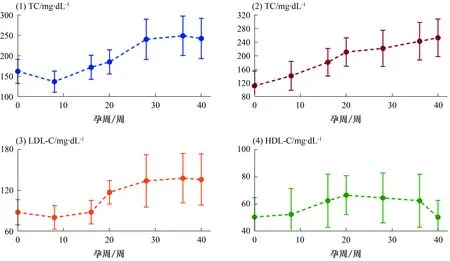
图1 孕妇血清脂质随着孕周的变化折线图
3 讨论
正常妊娠过程与脂代谢的变化有关,并且随着妊娠的进行血清中脂质的浓度会增加。在孕早期,母体脂肪细胞明显沉积和肥大,胰岛素受体表达增加,导致脂肪生成,脂肪分解减少,从而使脂质的产生增加,脂质通过胎盘转运并代谢[10],表明脂质对正常胎儿发育的关键作用。妇女的妊娠结局与脂肪代谢也有关[4]。此外,妊娠高血压、糖尿病和(或)先兆子痫的孕妇亚群中动脉粥样硬化性脂质谱的代谢紊乱更为明显[11]。最近的研究[12]已将血脂在孕期的变化谱与围生期发病率和病死率相关联,成为研究的热门领域。
本研究取样的孕妇中,发现早期妊娠期间的TC和LDL-C会略有下降,随着妊娠的进展(孕8~28周),TC和LDL-C浓度逐渐增加,并在孕28周左右达到峰值,峰值高于孕前水平(为孕前水平的1.3~1.6倍),此后保持该峰值直到分娩结束。TG的浓度在整个怀孕期间都会升高,尤其是在妊娠晚期,TG在分娩后甚至可达到怀孕前TG水平的2~4倍。HDL-C水平在正常妊娠期间也会升高,并且在妊娠中期达到峰值。在孕早期和中期,合成代谢阶段的脂质合成和脂肪储存增加,为妊娠后期胎儿能量需求的增加做准备[13]。在孕晚期,脂质生理学过渡到脂肪沉积的分解代谢阶段,分解代谢增加了胎儿生长的底物[13]。总体而言,整个妊娠过程中脂质生理的变化为胎儿提供了适当的营养,同时也反映了母体内胰岛素抵抗的增加[13]。
本研究结果发现,孕期血脂谱和孕期血脂变化因母体BMI不同而有所不同,体质量超重或肥胖女性在孕前、孕期及产后的TC、TG、LDL-C水平均高于正常BMI妇女,而HDL-C水平低于正常BMI妇女。BMI类别之间观察到的血脂浓度差异可能表明超重或肥胖孕妇的代谢改变或胰岛素抵抗水平相较于正常孕妇有所增加[14]。有研究[15]报道与正常体质量类别的女性比较,超重或肥胖类别的女性的基线胆固醇和TG浓度更高;然而,在怀孕后期,正常体质量类别的女性的TC浓度较高,因其在怀孕期间每周的浓度增加速度更快,与本研究观察的结论类似,即正常体质量和超重女性在怀孕后期具有相似的TC浓度。也有研究[16]表明,怀孕期间能量代谢在超重和正常BMI女性之间的差异。在怀孕期间,BMI>25 kg·m-2的女性比BMI<25 kg·m-2的女性具有更高的脂质氧化率,尤其是在妊娠末期。这也可以解释为什么在怀孕后期的TC水平在2组之间更加接近,因为超重的母亲在这个阶段可能具有更高的脂质氧化率。母亲在怀孕期间高脂血症在很大程度上被认为是生理性的,少有孕妇对怀孕期间的血脂变化水平进行常规定期筛查和监控。然而,有大量证据[17-18]表明,孕前母体血脂异常与不良妊娠结局相关,妊娠前和妊娠早期存在动脉粥样硬化血脂异常(以高TG,高LDL-C和低HDL-C水平为特征),可增加不良妊娠结局风险以及随后发生心血管疾病的风险;孕前母体的肥胖也加重了子痫、妊娠高血压、糖尿病等不利临床改变的风险[19],而妊娠中的高脂血症会对胎儿的表观遗传程序产生影响,进而增加母亲及其后代产生动脉粥样硬化的风险[20]。因此,不应忽视控制妊娠期血脂异常的重要性,在孕前和孕期筛查和治疗孕妇血脂异常十分重要,需要针对特定群体制定孕期血脂的定期监测和治疗计划。妊娠期血脂异常的治疗也包括多个方面,如饮食、运动、体质量控制、药物治疗等。本研究得出结论:①孕前肥胖和超重妇女在孕期的TC、TG、LDL-C水平均高于正常组,而HDL-C水平低于正常组,这可能会增加其心血管疾病、先兆子痫、妊娠高血压综合征和糖尿病的风险。②孕妇TC、TG、LDL-C水平在孕期呈上升趋势,而HDL-C在20周达到峰值后逐渐恢复到孕前水平。本研究为正常孕期脂质变化谱提供了参考,在怀孕期间早期发现和改变血脂异常十分重要,尤其是针对孕前超重或肥胖妇女。
