妊娠促进间歇性预激综合征显现的因素
2021-12-03崔耀月
崔耀月
甘肃省妇幼保健院,甘肃 兰州 730050
预激综合征是因心脏解剖结构发育异常引发的一组以房室传导异常为基础病理、以室上性心动过速发作为主要表现的临床综合征,预激综合征可呈持续性或间歇性两种状态,其中间歇性预激综合征在未显现之前心电图检查均正常,故在临床上容易被忽视。近年来,在我院检查出妊娠期合并预激综合征的孕妇逐年增多,这其中多数孕妇在妊娠前检查心电图未见异常,故也属于间歇性预激综合征[1]。而目前临床上关于孕妇为何在妊娠后才开始显现预激综合征的相关文献报道较少,故本文回顾性选择我院收治的102 例妊娠合并预激综合征的孕妇为研究对象,探讨间歇性预激综合征在妊娠期才显现的可能因素以及妊娠是否会使持续性预激综合征的孕妇(在妊娠之前就发现预激综合征)症状加重,以便临床采取针对性的干预措施,以改善孕妇妊娠结局。
1 资料与方法
1.1 临床资料 回顾性选择我院2018 年1 月至2021年7 月收治的102 例妊娠合并预激综合征的孕妇为研究对象,所有孕妇的预激综合征均经心电图检查确诊。所有孕妇均为初次妊娠,除预激综合征外再无其他病史。年龄 25~35 岁,平均(27.36±2.14)岁;孕周 20~33周,平均(27.12±1.35)周。
1.2 方法
1.2.1 预激综合征病情监测。根据102 例孕妇预激综合征发生时间,将其分为妊娠后组(即妊娠前无预激综合征,而妊娠后发生)89 例和妊娠前组13 例(即妊娠前后均有预激综合征)。分别统计两组孕妇妊娠前后室上性心动过速发作次数及每次发作持续时间(每次发作以到医院急诊科采集到的心电图或心电监护仪上的记录为主)。
1.2.2 性激素检测。于两组孕妇空腹状态下分别采集血液标本,离心后应用放射免疫法测定性激素指标:雌二醇(E2)、孕酮(P)。
1.2.3 氧化应激反应指标检测。以孕妇在备孕期间检查的SOD 作为妊娠前采集的数据,妊娠后采集的SOD为妊娠后的数据,记录SOD 结果(氧化应激反应指标)。
1.2.4 心电图监测。于两组孕妇妊娠前后以及室上速发作时监测心电图。并在孕妇产后进行随访,复查心电图。
1.3 统计学方法 以SPSS20.0 软件统计处理数据,计量资料采用均数±标准差()表示,组间比较采用t检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组孕妇的预激综合征病情监测 妊娠后组中有38%的孕妇在妊娠后出现室上性心动过速,且发生室上性心动过速的次数为2~3 次/月,每次发生室上性心动过速的持续时间(1.36±0.63)h;妊娠前组中有54%的孕妇在妊娠前已经发生过室上性心动过速,而妊娠后室上性心动过速发作次数由之前的每月1 次增加到每月2~3 次,室上性心动过速每次发作持续时间由(0.75±0.64)h 进展到(2.74±0.73)h。
2.2 两组孕妇性激素指标检测比较 两组孕妇妊娠后激素E2 及P 差异无统计学意义(P>0.05)。见表1。
表1 两组孕妇性激素指标检测结果比较(pg/mL,)

表1 两组孕妇性激素指标检测结果比较(pg/mL,)
组别 n E2 P妊娠后组 89 897.57±352.45 73.1±2.8妊娠前组 13 945.23±312.13 74.2±1.9 t 0.461 1.368 P 0.646 0.174
2.3 两组孕妇两组孕妇SOD 检测结果比较 两组孕妇妊娠后血清SOD 均较妊娠前均下降(P<0.05)。见表2。
表2 两组孕妇SOD 检测结果比较(IU/mL,)

表2 两组孕妇SOD 检测结果比较(IU/mL,)
组别 n t P妊娠后组 89 30.22±3.30 26.12±2.26 9.558 0.000妊娠前组 13 26.14±3.11 20.12±2.12 5.876 0.000妊娠前 妊娠后
2.4 两组孕妇心电图监测结果 两组孕妇妊娠后窦性心动过速、ST-T 改变发生的例数均较妊娠前升高。见表3。
表3 两组孕妇心电图检查结果比较(例,)
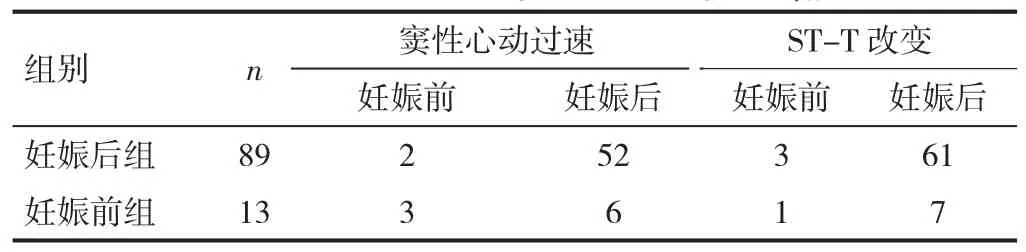
表3 两组孕妇心电图检查结果比较(例,)
组别 n 窦性心动过速妊娠前 妊娠后妊娠后组 89 2 52 3 61妊娠前组 13 3 6 1 7 ST-T 改变妊娠前 妊娠后
3 讨论
临床上妊娠合并预激综合征的发生是导致不良妊娠结局的重要因素,心电图是目前临床诊断预激综合征的主要方法,能有效记录预激综合征的电生理变化过程,提高预激综合征的诊断率[2]。本研究中,妊娠后组孕妇妊娠前均未发现预激综合征病史,无室上性心动过速发生,而妊娠后确诊预激综合征,出现室上性心动过速,且妊娠结束后,多数孕妇在未采取治疗的情况下预激综合征不再显现,心电图恢复正常,考虑妊娠可以激发间歇性预激综合征的显现。同时,妊娠前组孕妇在妊娠后室上性心动过速发作次数及每次发作持续时间均大于妊娠前,考虑妊娠可以加重预激综合征病情。因此,推断妊娠或为促进间歇性预激综合征发生及加重预激综合征病情的重要因素。故孕妇妊娠期间应加强心电图的监测,以提高预激综合征筛查率及早期诊断率,以便临床医生指导孕妇在室上性心动过速发作前做好防护准备。尤其是妊娠期即有预激综合征病史者,同样强调心电图的监测,以密切追踪预激综合征病情,防止室上性心动过速频繁及长时间发作进而导致血压下降、晕厥等血流动力学不稳定的严重情况发生[3]。
本研究结果显示:两组孕妇妊娠后血清SOD较妊娠前均下降。妊娠后两组窦性心动过速以及ST-T 改变的发生率均较妊娠前明显增加。心电图中窦性心动过速、ST-T 改变均提示孕妇在妊娠后心肌缺氧。后期询问两组孕妇的胸闷气短症状,均随着孕周的增加而加重,也进一步支持妊娠后心肌供氧量不足。SOD 是人体内重要的抗氧化酶,在氧化应激反应加重后减少,而氧化应激反应多在缺氧的情况下发生。妊娠后两组孕妇的SOD 均下降,也说明妊娠后孕妇易处于缺氧应激的状态[4]。提示缺氧导致的氧化应激反应的加重可能为预激综合征显现及症状加重的机制之一[5]。此外,孕妇在妊娠后,性激素发生了显著改变,尤其是雌激素及孕酮的增加,成为妊娠期预激综合征发作室上性心动过速的重要诱发因素。有研究显示性激素主要通过影响心脏细胞离子通道,进而发挥诱发室上性心动过速的作用[6]。在本研究中,两组孕妇的性激素差异无统计学意义,亦没能进一步探讨性激素在不同孕妇体内对预激综合征及其症状的影响程度是否有区别,而且目前关于妊娠是如何影响预激综合征的具体机制还有很多不清楚的地方,故有待未来更多的临床观察去研究。
对于妊娠合并预激综合征的孕妇,尤其是妊娠前即有预激综合征病史的孕妇,临床医生应加强对其心电图及症状的监测,早期指导患者及家属如何预防室上性心动过速发作时产生的不良后果以及终止的简易方法,在孕妇室上性心动过速发作持续时间较长时及时采取安全有效的治疗,改善其妊娠结局。
