经硬质支气管镜冷冻肺活检对间质性肺疾病的诊断价值
2021-12-01余敏李燕赵琪丁晶晶孟凡青代静泓蔡后荣肖永龙
余敏 李燕 赵琪 丁晶晶 孟凡青 代静泓 蔡后荣 肖永龙
间质性肺疾病是一组以肺泡单位炎症和间质纤维化为基本病变特征的异质性疾病,多数为临床诊断困难的罕见病和疑难病,常需肺组织活检明确诊断。传统的经支气管镜肺活检术(transbronchial lung biosy, TBLB)获取的肺组织标本较小,且常伴物理挤压,对间质性肺疾病诊断率约30%[1-2]。外科胸腔镜肺活检获取肺组织标本满意,但手术创伤较大,费用高[3]。经支气管镜冷冻肺活检术 (transbronchial lung cryobiopsy, TBCB) 是近年来兴起的一项肺活检新技术[4]。与TBLB相比,TBCB能获得较大的肺组织标本,提高了对间质性肺疾病的诊断阳性率,同时创伤小、费用低,患者易于接受[5-7]。我科自2017年12月至2019年12月期间,成功对91例临床考虑间质性肺疾病的患者实施TBCB,本文就TBCB对间质性肺疾病的临床诊断价值和安全性回顾分析如下。
资料与方法
一、 对象
回顾性分析2017年12月至2019年12月于南京大学医学院附属鼓楼医院呼吸与危重症医学科,行硬质支气管镜冷冻肺活检的91例间质性肺疾病患者的临床影像病理等资料。同时随机选取与冷冻肺活检同期行支气管镜肺活检的91例间质性肺疾病患者作为对照组,收集临床影像病理等资料。
经硬质支气管镜冷冻肺活检及经支气管镜肺活检的患者入选标准:(1)胸部HRCT影像学表现为两肺弥漫性或多灶性分布的结节状影、网格状影、高密度阴影(实变影、磨玻璃影、铺路石样影)、低密度阴影(囊状影及类囊状影);(2)结合病史、职业暴露史、体格检查及常规实验室辅助检查等临床疑诊间质性肺疾病。排除标准:(1)严重心肺疾患,不能耐受全身麻醉;(2)出血风险:凝血功能异常或血小板显著降低(<100×109)。
二、 方法
1 术前准备及麻醉:术前常规完善血常规、生化全套、凝血功能、动脉血气分析及心电图、心脏彩超、肺通气+弥散功能、胸部高分辨CT等检查。行TBCB患者在麻醉手术室或支气管镜室行全身麻醉下手术操作,选择颈仰卧手术体位(放置肩垫、颈枕及枕垫),予丙泊酚、舒芬太尼、顺阿曲库铵诱导麻醉并术中维持,术中硬质支气管镜镜鞘侧孔连接麻醉呼吸机通气。行TBLB患者在支气管镜室行全身麻醉或局部麻醉(鼻咽腔局部利多卡因气雾剂喷雾麻醉)下手术操作。所有患者知情同意,签署手术同意书。
2 冷冻肺活检技术操作:患者全身麻醉后,在软镜(BF-1T260,日本Olympus公司)引导下,经口插入硬质支气管镜(7.5F或8.5F,德国KARL STORZ公司)置于隆突上2 cm。首先常规支气管腔内检查,并根据术前患者胸部HRCT表现,选择病灶分布相对集中的2~4个段支气管作为活检部位,如两侧受累大致相同,则取右侧,避开中叶。通过硬镜侧孔在选定活检的段或叶支气管的开口置入球囊(TXR-8.5-12-15-A,美国库克公司)。最初开展的前18例患者均在手术室完成操作,经支气管镜工作孔道将冷冻探头(1.9 mm,德国ERBE公司)置入目标段支气管开口,X线定位确认探头位于距离胸膜约2 cm处后进行冷冻活检,并记录探头远端距离目标段支气管开口深度。之后的73例患者在支气管镜室完成操作,经支气管镜工作孔道将冷冻探头送至目标段支气管开口,根据前组记录所得深度送入冷冻探头进行活检。冷冻时间约3~6s,将冷冻探头与软质支气管镜取出,同时由助手将球囊充气封堵以防止出血。冷冻的肺组织标本解冻后10%中性甲醛固定送检。软质支气管镜再次进入活检支气管段开口,松开球囊,根据实际出血情况决定是否延长球囊封堵时间及局部止血药物使用,观察无活动性出血后再重复以上操作。每次操作记录活检部位、次数、冷冻时间,并测量冷冻肺组织标本大小(以最大长径*最大短径表示,单位mm2)。记录手术操作时间、术中出血情况,并于术后当天复查胸片明确有无气胸及程度。记录松开封堵气囊后的出血情况,根据既往文献[8]采用以下分级:0级-无出血;1级-负压吸引即可止血,无需其他止血措施;2级-需局部注入止血药物或再次球囊封堵止血;3级-严重出血内镜下不能控制,需血管介入或外科手术止血处理。气胸根据肺压缩程度分为轻度(<30%)、中度(30%~50%)及重度(>50%)。
3 经支气管镜肺活检技术操作:患者全身麻醉或局部麻醉后,插入软式电子支气管镜(BF-260或BF-1T260,日本Olympus公司),选择病变受累重的2~4个段支气管作为活检部位,如两侧受累大致相同,则取右侧,避开中叶。支气管镜到达目标肺段后插入活检钳,至遇阻时,活检钳后撤1~2 cm,同时张开活检钳再前推1~2 cm,于呼气末将活检钳关闭并缓缓退出。如患者感胸痛,应退回活检钳,更换部位重新活检。每次操作记录活检部位、次数,并测量冷冻肺组织标本大小(以最大长径×最大短径表示,单位mm2)。记录手术操作时间、术中出血情况,若患者术后出现胸闷、咳嗽加重等症状,复查胸片明确有无气胸及程度。
三、统计学方法
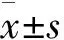
结 果
一、一般资料
本研究TBCB组共纳入91例患者,男性62例(68.1%),女性29例(31.9%),年龄(48.0±9.2)岁,动脉血氧分压(74.2±13.1) mmHg,肺通气及弥散功能:FVC占预计值(64.6±15.4)%,DLCO-SB占预计值(63.2±16.8)%。TBLB组同样纳入91例患者,男性55例(60.4%),女性36例(39.6%),年龄(50.1±12.3)岁,动脉血气分压(75.3±15.4) mmHg,肺通气及弥散功能:FVC占预计值(68.6±16.3)%,DLCO-SB占预计值(66.2±18.1)%。两组基线数据间均无统计学差异(表1)。
二、手术及活检情况
冷冻肺活检X线定位平均活检深度:右肺上叶(4.43±0.51) cm,右肺下叶基底段(6.55±0.52) cm。TBCB组手术操作时间(20~85)min,平均手术时间(32.4±11.3)min;TBLB组手术操作时间(10~30)min,平均手术时间(16.0±6.8)min(t=27.232,P<0.001)。TBCB组平均每例患者活检(4.2±1.1)块,TBLB组平均每例患者活检(4.3±0.9)块(t=1.183,P=0.237)。TBCB组标本大小(6~18) mm2,平均标本大小(9.8±3.8) mm2;TBLB组标本大小(1~4) mm2,平均标本大小(1.8±1.2) mm2(t=24.561,P<0.001)(表1、图1~2)。
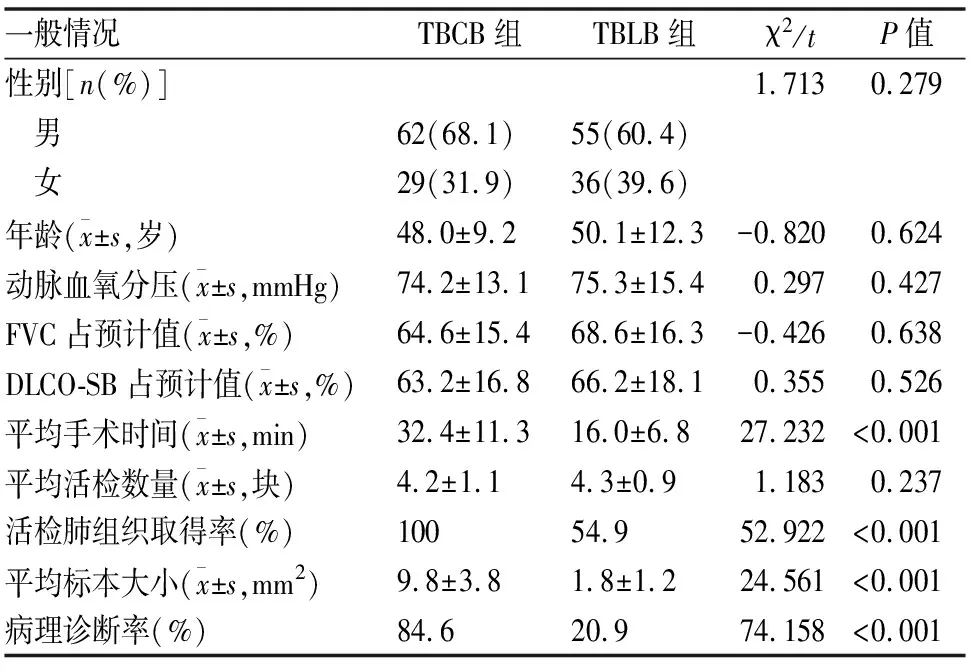
表1 TBCB组与TBLB组临床资料、手术情况及病理比较

图1~2 传统经支气管镜肺活检标本(图1)与冷冻肺活检标本(图2)比较
三、病理诊断结果
TBCB组91例患者病理取材均可见肺泡组织(91/91),结合临床明确诊断77例,包括职业相关性间质性肺疾病21例(矽肺10例、焊工尘肺8例、石棉肺1例、巨细胞性间质性肺炎2例),特发性间质性肺炎11例(非特异性间质性肺炎6例、隐源性机化性肺炎2例、呼吸性细支气管炎伴间质性肺病1例、脱屑性间质性肺炎1例、气道中心型肺间质纤维化1例),结缔组织病继发间质性肺炎7例(UIP型2例、NSIP型3例、OP型2例),肉芽肿性疾病19例(外源性过敏性肺泡炎16例、肺结节病3例),肺朗格汉斯组织细胞增生症1例,肺气肿1例,肺泡蛋白沉积症4例,弥漫性肺泡出血1例,特发性肺含铁血黄素沉着症1例,脂质性肺炎1例,肿瘤性疾病3例(原发性肺腺癌2例、甲状腺癌肺转移1例),感染性疾病7例(双肺继发性肺结核3例、矽肺合并继发性肺结核2例、肺曲霉菌病1例、隐球菌性肺炎1例),总体诊断率84.6%(表1~2、图3~6)。另有13例患者,包括9例不能分型的间质性肺炎、2例疑为职业相关性间质性肺疾病、1例疑为肺朗格汉斯组织细胞增生症、1例疑为肺结节病患者,因冷冻肺活检取材受限,患者拒绝行进一步外科肺活检,住院期间未能明确诊断。另有1例以双肺弥漫性囊状影、结节影为主要影像表现的患者冷冻肺活检病理未能明确诊断后行外科胸腔镜肺活检,病理明确为原发性肺腺癌。TBLB组91例患者中有50例患者病理取材可见肺泡组织(50/91)(χ2=52.922,P<0.001),其余41例患者病理仅取得支气管黏膜组织或凝血块。91例患者中明确诊断19例,包括结缔组织病继发间质性肺炎6例(NSIP型2例、OP型4例)、隐原性机化性肺炎4例、外源性过敏性肺泡炎2例、肺泡蛋白沉积症2例、肺曲霉菌病1例、双肺继发性肺结核2例、原发性肺腺癌2例,其余患者未能病理明确间质性肺疾病具体分型,总体诊断率20.9%。TBCB组与TBLB组病理诊断率有统计学差异(χ2=74.158,P<0.001)(表2)。
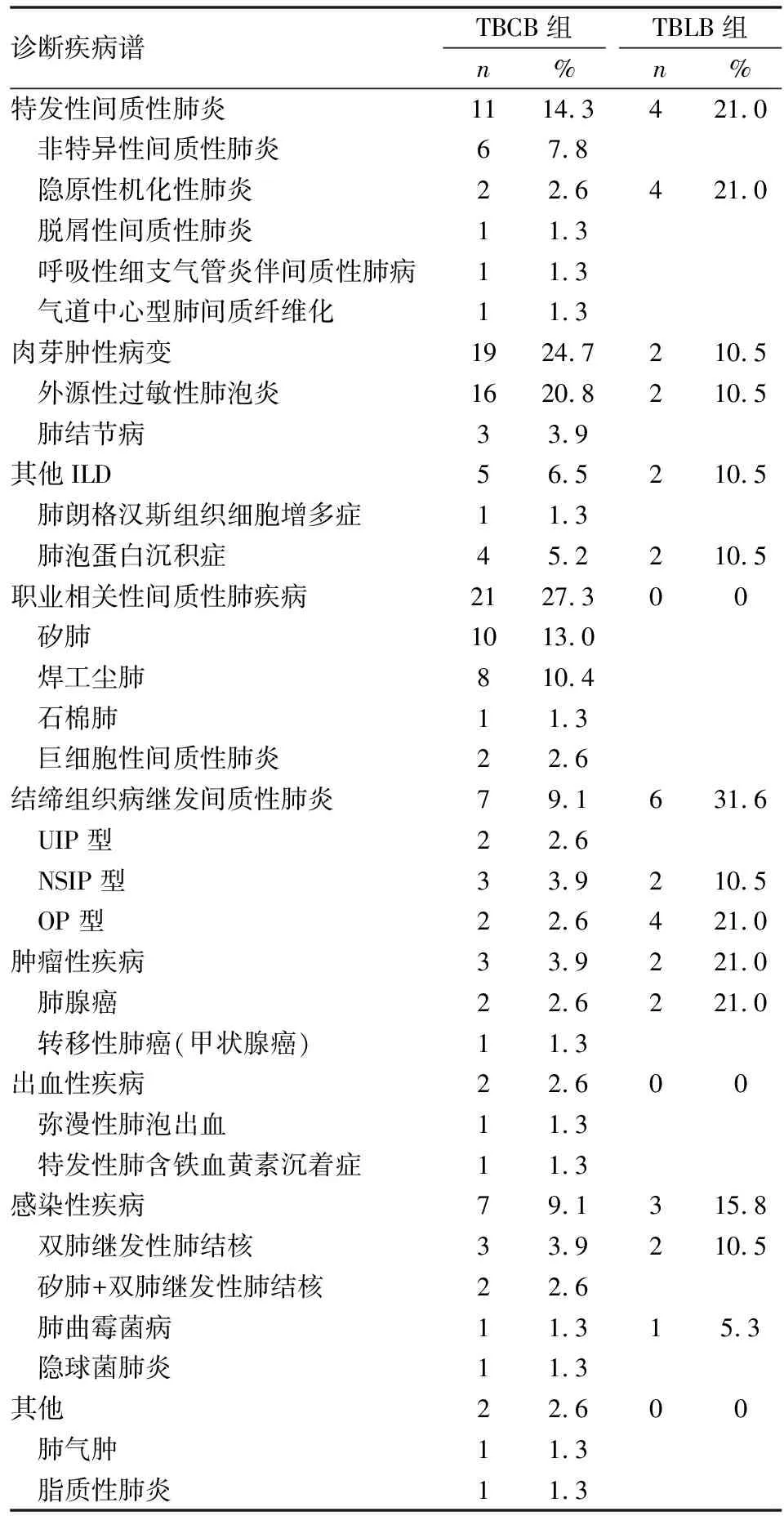
表2 TBCB组与TBLB组疾病诊断谱比较
四、并发症
TBCB组91例患者,术中均常规使用球囊封堵进行预防性压迫止血,36例0级出血,40例1级出血,15例2级出血;TBLB组91例患者均未使用球囊封堵,56例0级出血,32例1级出血,3例2级出血(χ2=13.237,P<0.001),两组有统计学差异。TBCB组91例患者中有10例术后出现胸痛、咳嗽加重情况,复查胸片提示气胸,3例患者行胸腔穿刺抽气或胸腔闭式引流治疗,其余患者吸氧对症处理后好转,气胸发生率11.0%。TBLB组91例患者中有8例术后出现胸痛、咳嗽加重情况,复查胸片提示气胸,吸氧对症处理后好转,气胸发生率8.8%(χ2=0.247,P=0.619),两组无统计学差异(表3)。

表3 TBCB组与TBLB组患者手术并发症情况比较

图3~4 同一患者不同活检方式所取得病理结果,图3为TBLB标本病理示:少量急慢性炎症细胞浸润,伴横纹肌组织,未见明确肺组织,HE低倍放大(10×10),病理未能明确诊断;图4为TBCB标本病理示:部分区域肺泡腔内见嗜伊红无定形蛋白样物质沉积(红色箭头),肺泡壁基本正常,HE低倍放大(10×10),病理明确诊断为肺泡蛋白沉积症。

图5~6 外源性过敏性肺泡炎冷冻肺活检病理表现,图5示细支气管周围纤维平滑肌增生伴慢性炎症细胞(淋巴细胞)浸润,HE低倍放大(10×10);图6示肺组织内见形成不良的肉芽肿性结节(红色箭头),胆固醇结晶伴异物肉芽肿形成(白色箭头),HE中倍放大(10×20)。
讨 论
间质性肺疾病是以间质增生、炎症细胞浸润为主要病理表现的一组异质性疾病,诊断和鉴别诊断较为困难。随着对间质性肺疾病认识的不断提高,临床+影像+病理等多学科诊断模式得到广泛应用。如何在尽量小的创伤下取得适宜的肺组织标本,通过组织病理以帮助间质性肺疾病的诊断成为介入呼吸病学研究的热点。经支气管冷冻肺活检技术正是在这样的背景下应运而生。自2009年起国外有研究报道,证实冷冻肺活检对肺外周病灶的诊断有效性和安全性,并逐步将适应症拓展至间质性肺疾病诊断范畴[4]。本研究回顾了91例间质性肺疾病患者应用TBCB的诊断过程,结果表明该技术较传统的支气管镜肺活检术相比,取材标本满意,病理诊断价值高,临床安全性较好,与文献报道一致,值得推广应用于间质性肺疾病的诊断[4-7]。
常规TBLB因组织标本小,且常伴有机械性挤压,有时甚至仅取得支气管黏膜或支气管壁组织,对间质性肺疾病诊断价值相对有限。冷冻肺活检标本大小较常规TBLB标本大3~6倍(见图1~2),病理组织标本中包含更多的细支气管、肺泡及间质结构,标本结构相对完整,能够为病理科医生提供更多的信息,诊断阳性率高[6-7,9-13]。文献报道中, TBCB的病理诊断及经过多学科讨论,间质性肺疾病患者平均诊断率可达80%以上[5]。本研究中,91例患者中,明确诊断77例,总体确诊率84.6%,与文献报道基本一致。但值得注意的是,尽管冷冻肺活检标本大小较TBLB已有显著提高,但与外科肺活检标本相比仍有较大差距,病理诊断有其局限性,91例患者中有13例仍未能明确诊断,有1例依助于外科胸腔镜肺活检明确诊断。在间质性肺疾病的诊断中,应更加强调,临床+影像+病理的综合诊断,不应过度依赖组织学标本。
冷冻肺活检现已在国内多个中心常规开展,为了更有效、安全的开展这项技术,需要加强其规范性应用[14-15]。通过本研究,我们发现冷冻肺活检的标本与冷冻时间、冷冻活检深度、探头与组织间的接触情况等因素密切相关。根据文献中的报道,冷冻时间一般为3~6s[16]。本研究中,冷冻时间从3s起始,若不能获得满意的组织标本,则逐渐延长冷冻时间,最长不超过6s。在研究中,前18例患者均采用X线定位下操作,大多数患者选择距离胸膜2 cm处进行活检,有2例患者在距离胸膜约1 cm处进行活检,病理组织中可见较多胸膜成分,考虑冷冻探头位置过深所致,注意避免后,未再有类似现象发生。同时冷冻活检时应将探头紧贴于外周肺组织进行活检,若贴合不紧、手感发空时,应继续调整位置或在X线定位下重新操作以获得更佳的病理标本。后续患者于支气管镜室完成冷冻肺活检时未再使用C臂机X线引导定位而直接活检,不依赖于X线定位的冷冻肺活检也是安全可靠的,并能最大程度的降低医患的放射线暴露,缩短手术时间,为冷冻肺活检的推广与普及提供了积极意义。
冷冻肺活检最主要的并发症是出血和气胸。在不同的文献报道中,因冷冻肺活检而引起的出血发生率及出血程度,有较大差异[9]。尽管尚未有冷冻肺活检引起致死性出血的病例报道,但对于术中大出血的担心,仍然限制了该项技术的广泛开展。硬质支气管镜技术相较于软式支气管镜,对于气道的建立、肺通气的维持及对威胁生命大咯血的处理,拥有更可靠的操作手段,是一种更安全的措施;同时术中常规采用球囊封堵,进行预防性/治疗性压迫止血,可明显减少中等以上出血的引起窒息发生风险[5,9-10]。由于呼吸道支气管肺组织的树状解剖结构,越靠外周的支气管血管越纤细,活检的出血量越小,因此在X线的定位下,对距离胸膜2 cm处的肺组织进行冷冻肺活检可降低出血风险,减少术中致死性大出血的发生。为进一步减少出血风险、保障患者安全,术前常规完善血常规、出凝血时间等检查评估出血风险,术中通过硬质支气管镜建立通道,硬镜结合软质支气管镜共同完成冷冻肺活检操作,通过X线定位确认冷冻位置位于距离胸膜2 cm处,并常规球囊封堵预防出血,最终获得了良好的止血效果。本研究中,TBCB组相较TBLB组,出血风险有所增加,但未发生严重大出血。通过硬质支气管镜及球囊预防性置入压迫止血的联合使用,TBCB所导致的3级或致死性大出血风险较小,总体安全、可控。文献报道中,由于冷冻肺活检的标本相较于TBLB的标本更大,因此气胸的发生率较TBLB也有明显增高,其发生率为0~20%[11-12]。在本研究中,气胸的发生率为11.0%(10/91),与文献报道一致,行TBCB患者术后应警惕气胸的发生,并及时处理。
综上所述,经硬质支气管镜冷冻肺活检术是确诊间质性肺疾病的一种安全、有效的方法。 但本研究为单中心研究,样本量较小,研究结果尚需大样本多中心研究进一步验证。冷冻肺活检也有其局限性,是否适用于所有间质性肺疾病患者,对不同影像学改变类型病例的诊断价值差异,都需要后续进一步的研究以完善。
