无创高频通气对新生儿呼吸窘迫综合征患儿肺功能与血气指标的影响
2021-11-29袁威
袁威
无创高频通气对新生儿呼吸窘迫综合征患儿肺功能与血气指标的影响
袁威
(宜都市妇幼保健院新生儿科,湖北 宜昌 443300)
探讨无创高频通气对新生儿呼吸窘迫综合征患儿肺功能与血气指标的影响。以2019年1月至2020年5月宜都市妇幼保健院治疗的126例新生儿呼吸窘迫综合征患儿为研究对象,按随机数字表法分为对照组和观察组,各63例。对照组患儿采用经鼻持续正压通气,观察组患儿采用无创高频通气。比较两组患儿临床指标、治疗前后肺功能指标与血气指标、治疗后并发症发生情况。观察组患儿用氧时间、通气时间、住院时间均显著短于对照组;与治疗前比,治疗后两组患儿吸气时间(Ti)、呼气时间(Te)均显著延长,且观察组显著长于对照组,潮气量(VT)水平均显著升高,且观察组显著高于对照组;与治疗前比,治疗后两组患儿血氧饱和度(SaO2)、血氧分压(PaO2)水平均显著升高,且观察组显著高于对照组,而两组患儿二氧化碳分压(PaCO2)水平均显著降低,且观察组显著低于对照组(均<0.05);治疗后观察组患儿并发症总发生率低于对照组,差异无统计学意义(>0.05)。无创高频通气治疗新生儿呼吸窘迫综合征效果显著,能加快患儿脱机速度,缩短病程,同时显著改善患儿动脉血气指标,帮助恢复其肺功能,安全性良好。
新生儿呼吸窘迫综合征;无创高频通气;血气指标;肺功能
新生儿呼吸窘迫综合征属于早产儿常见的高危病症,其主要表现为呼吸窘迫、低氧血症等,该病发病突然且具有较高的致死率,威胁患儿生命健康[1]。患儿一旦出现呼吸窘迫,需要快速接受正规干预治疗,临床上主要采用呼吸机进行支持治疗,经鼻持续正压通气虽能达到一定效果,但该治疗方式并发症发生率较高,影响患儿预后。无创高频通气通过对有自主呼吸能力的患儿在呼气与吸气时提供一定的气道内正压,进而防止患儿气道萎缩,缓解患儿的临床症状[2]。本研究旨在探讨无创高频通气对新生儿呼吸窘迫综合征患儿肺功能与血气指标水平的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2019年1月至2020年5月宜都市妇幼保健院治疗的126例新生儿呼吸窘迫综合征患儿为研究对象,按照随机数字表法将研究对象分为观察组和对照组,每组各63例。观察组中男患儿41例,女患儿22例;胎龄31~36周,平均(34.01±1.54)周;日龄12 min~22 h,平均(12.06±3.01)h;体质量1.89~2.81 kg,平均(2.31±0.11)kg。对照组中男患儿35例,女患儿28例;胎龄32~35周,平均(34.25±0.68)周;日龄10 min~23 h,平均(13.09±3.04)h;体质量1.85~2.76 kg,平均(2.26±0.27)kg。两组患儿一般资料经对比,差异无统计学意义(>0.05),组间具有可比性。纳入标准:符合《欧洲新生儿呼吸窘迫综合征防治指南》[3]中的相关诊断标准;患儿存在呼吸困难;患儿无血液系统疾病等。排除标准:患儿精神异常,治疗依从性差;患儿合并心脑血管疾病;患儿存在感染性疾病等。患儿家属对本研究知情同意,本次研究通过院内医学伦理委员会的批准。
1.2 方法 对照组患儿采用经鼻持续正压通气:选用菲萍新生儿无创呼吸机,采用双侧鼻塞连接方式,主要参数:呼气末正压(PEEP)为5~8 cm H2O(1 cm H2O=0.098 kPa);吸入氧浓度为25%~60%。根据血气分析结果与病情适当调整参数。当PEEP≤3 cm H2O,吸入氧浓度≤30%时,表明患儿呼吸状态稳定、胸部X线片明显好转。观察组患儿采用无创高频通气:选用Medin新生儿无创高频呼吸机(德国),采用双侧鼻塞连接模式,主要参数如下:吸入氧浓度25%~60%,频率10~15 Hz,呼气吸气比例1∶3,压力支持通气12~15 cm H2O,振幅30~40 cm H2O,偏置气流15 L/min。通气过程中严密监测两组患儿生命体征和血气分析指标,适当调整机械通气参数,待患儿病情稳定后逐渐撤机。
1.3 观察指标 ①比较两组患儿临床指标(用氧时间、通气时间、住院时间)。②采用肺功能检测仪检测并比较两组患儿治疗前后吸气时间(Ti)、呼气时间(Te)、潮气量(VT)。③比较两组患儿治疗前后血气指标,分别于治疗前后采集患儿外周动脉血2 mL,采用全自动血气分析仪检测血氧饱和度(SaO2)、动脉血氧分压(PaO2)、动脉二氧化碳分压(PaCO2)水平。④比较两组患儿治疗后并发症(肺气漏、肺内出血、颅内出血)发生率。

2 结果
2.1 临床指标 观察组患儿用氧时间、通气时间、住院时间均显著短于对照组,差异均有统计学意义(均<0.05),见表1。
2.2 肺功能 与治疗前比,治疗后两组患儿Ti、Te均显著延长,且观察组显著长于对照组,VT水平均显著升高,且观察组显著高于对照组,差异均有统计学意义(均<0.05),见表2。

表1 两组患儿临床指标比较(±s)
2.3 血气指标 与治疗前比,治疗后两组患儿SaO2、PaO2水平均显著升高,且观察组显著高于对照组,而两组患儿PaCO2水平均显著降低,且观察组显著低于对照组,差异均有统计学意义(均<0.05),见表3。
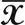
表2 两组患儿肺功能比较(±s)
注:与治疗前比,*<0.05。Ti:吸气时间;Te:呼气时间;VT:潮气量。

表3 两组患儿血气指标比较(±s)
注:与治疗前比,*<0.05。SaO2:血氧饱和度;PaO2:动脉血氧分压;PaCO2:动脉二氧化碳分压。1 mm Hg=0.133 kPa。
2.4 并发症 治疗后观察组患儿并发症总发生率低于对照组,差异无统计学意义(>0.05),见表4。
表4 两组患儿并发症比较[例(%)]
组别例数肺气漏肺内出血颅内出血总发生 对照组632(3.17)3(4.76)1(1.59)6(9.52) 观察组631(1.59)0(0.00)1(1.59)2(3.17) χ2值 2.136 P值 >0.05
3 讨论
新生儿呼吸窘迫综合征多发于早产儿,该疾病主要是由肺泡表面活性物质缺乏、肺成熟度差等因素引起,对患儿的生命安全造成严重威胁[4]。临床上一般采用经鼻持续正压通气进行治疗,能减少能量消耗,有效避免呼吸肌过度疲劳。此外通气过程中能间接增加跨肺压,重新扩张已经萎陷的肺泡,在较大程度上增加功能残气量,进而改善患儿的氧合程度。但该方式干预后并发症的发生率较高,无法达到良好的脱机效果[5]。
无创高频通气主要是通过高频活塞泵或较强的振荡隔膜运动完成,辅助通气的频率较快,通气过程中能够以最短的时间快速弥散流动的气体,且可一定程度上增加对流,有效缩短氧气暴露时间与机械通气时间,另炎性因子与氧自由基之间能在相互作用下被阻断,最大限度减少对患儿肺部组织的损害,提高患儿脱机的成功率,安全性降低[6]。本研究结果显示,观察组患儿用氧时间、通气时间、住院时间均显著短于对照组,两组患儿并发症发生率相比,差异无统计学意义,表明无创高频通气治能加快患儿脱机速度,缩短病程,安全性良好。
Ti、Te、VT均是评估患儿肺功能的重要指标,该指标数值随着呼吸窘迫综合征患儿病情的减退而增大,与患儿病情程度呈负相关。无创高频通气是一种肺保护通气策略,可借助潮气量促进双向压力改变,进而实现气体交换,同时可通过肺复张扩张肺泡,有效阻止肺泡萎缩,改善患儿肺功能[7]。本研究结果显示,治疗后观察组患儿Ti、Te均显著长于对照组,VT水平显著高于对照组,表明无创高频通气可促进患儿肺功能改善。
PaCO2是衡量肺泡通气情况的主要指标,其水平降低表明呼吸窘迫综合征患儿呼吸状态有所改善,缓解病情严重程度;SaO2、PaO2水平升高能改善患儿血氧饱和度与氧分压,益于其动脉血气状态的调整,利于病情恢复。无创高频通气辅助患儿呼吸具有防止二氧化碳潴留的作用,具有更高的氧合性能,进而可促进患儿动脉血气分析指标的改善[8]。本研究结果显示,治疗后观察组患儿SaO2、PaO2水平均显著高于对照组,PaCO2水平显著低于对照组,表明无创高频通气显著改善患儿动脉血气指标,帮助恢复其呼吸功能。
综上,无创高频通气治疗新生儿呼吸窘迫综合征效果显著,能加快患儿脱机速度,缩短病程,同时显著改善患儿动脉血气指标,帮助恢复其呼吸功能,安全性良好,值得临床应用。
[1] 徐仕霞. 无创高频震荡通气联合肺表面活性物质治疗新生儿呼吸窘迫综合征的临床研究[J]. 实用临床医药杂志, 2020, 24(8): 29-32.
[2] 冯炳棋. 无创高频振荡通气治疗新生儿呼吸窘迫综合征的效果及对PaO2、PaCO2的影响[J]. 中外医学研究, 2020, 18(12): 24-26.
[3] 冯琪. 欧洲新生儿呼吸窘迫综合征防治指南[J]. 中国新生儿科杂志, 2007, 22(6): 387-394.
[4] 李志博, 王雪芹. 不同通气模式对呼吸窘迫综合征新生儿潮气呼吸肺功能的影响[J]. 安徽医学, 2018, 39(1): 86-89.
[5] 杨玉兰, 吴本清, 苏锦珍, 等. 经鼻高频通气治疗新生儿呼吸窘迫综合征效果的系统评价[J]. 中国当代儿科杂志, 2018, 20(11): 897-903.
[6] 冯爱民, 谢秀春, 王苗, 等. 肺表面活性物质联合无创高频振荡通气治疗新生儿呼吸窘迫综合征的效果观察[J]. 河北医学, 2019, 25(3): 551-555.
[7] 赵金章, 刘玲, 张莉, 等. 无创高频振荡通气与经鼻持续气道正压通气在新生儿呼吸窘迫综合征初始治疗中的疗效评价[J]. 陕西医学杂志, 2019, 48(11): 1461-1463.
[8] 娄五斌, 张卫星, 员丽, 等. 无创高频振荡通气和双水平正压通气在早产儿呼吸窘迫综合征中的临床应用效果比较研究[J]. 中国全科医学, 2018, 21(16): 1983-1988.
袁威,大学本科,主治医师,研究方向:新生儿常见疾病诊断与治疗。
R722.1
A
2096-3718.2021.07.0077.03
