完全腹腔镜远端胃癌根治术中及术后吻合口漏的危险因素分析
2021-11-24吴兴康李小军
邓 春,张 伟,吴兴康,赵 旭,李小军
(1.西安医学院研究生处,陕西 西安 710021;2.陕西省人民医院普外科,陕西 西安 710068)
胃癌的发病率居恶性肿瘤的第5位,病死率居恶性肿瘤的第3位[1],手术是唯一可能治愈胃癌的方法[2]。目前,完全腹腔镜远端胃癌根治术的可行性、有效性已得到高质量的前瞻性临床研究证实[3-4],但仍有0.8%~1.9%的患者术后并发吻合口漏[3,5-8]。既往研究表明,术中亚甲蓝检查能发现与吻合技术密切相关的术中吻合口漏,术中修补能减少开腹胃癌根治术后吻合口漏的发生[9]。吻合口漏不仅影响患者的生活质量,延长住院时间,增加医疗费用,而且还是远期生存不良的独立危险因素[10-12]。因此,如何降低术后吻合口漏的发生率是目前临床上关注的重点。基于此,本研究在完全腹腔镜远端胃癌根治术中行亚甲蓝检查来测试吻合口的完整性,主要探讨患者术中及术后吻合口漏发生的危险因素,以期为临床治疗提供参考。
1 资料与方法
1.1 临床资料
回顾性分析2012年1至2020年12月于陕西省人民医院普外科实施完全腹腔镜远端胃癌根治术的462例患者的临床资料,其中男248例,女214例,年龄28~86岁,中位年龄56岁。
1.2 手术方法及术后处理
所有患者均行完全腹腔镜远端胃癌根治术,使用美国强生公司60 mm直线切割闭合器按照Billoroth-Ⅰ式三角吻合术[13]或Billoroth-Ⅱ式吻合术[14]进行消化道重建,并按照《日本胃癌治疗指南》[15]进行淋巴结清扫。根据美国癌症联合委员会发布的指南[16]进行肿瘤分期。除有明显腹胀或呕吐的患者外,其余患者均于术后1 d拔除胃管并下床活动,在围术期均常规使用第二代头孢抗生素预防感染,无严重并发症的患者术后2~4 d开始进流食。若患者无腹痛、发热症状,实验室检查无异常,常规于术后5 d拔除腹腔引流管。对怀疑存在吻合口漏的患者,行腹部CT、内镜检查或消化道造影来评估吻合口情况。
1.3 术中亚甲蓝检查方法
术中完成消化道重建后,将胃管(18F)送至吻合口肛侧5 cm,在吻合口周围用纱条包绕一圈。对于行Billoroth-Ⅰ式三角吻合术的患者用肠钳夹闭十二指肠与空肠交界处,对于行Billoroth-Ⅱ式吻合术的患者用肠钳夹闭远端空肠,然后经胃管注入生理盐水50 mL进行冲洗;回抽过程中注意观察胃管内有无鲜红色液体流出,反复冲洗直至胃管内回抽出清亮液体,将5 mL(50 mg)亚甲蓝与500 mL 0.9%氯化钠注射液混合,并通过胃管注入,使亚甲蓝混合液漫过吻合口周围,观察吻合口周围纱条是否蓝染。若蓝染,根据蓝染部位找到漏口,直视下予以缝合,最后更换干净纱布,再次经胃管注入亚甲蓝混合液检查吻合口,直至纱布不被蓝染。
1.4 观察指标及评价标准
分析吻合口漏患者的临床特点,记录患者性别、年龄、BMI、术前并发症、既往胃手术史、是否采用新辅助化疗、肿瘤分化程度、肿瘤TNM分期、手术时间、出血量、是否输血、有无联合脏器切除、肿瘤为T4a期等情况。术中吻合口漏定义为包绕吻合口一圈的纱布上可见亚甲蓝漏出[10]。术后吻合口漏定义为伴有腹痛、腹胀和发热现象,血常规提示白细胞计数及中性粒细胞比率升高,且满足以下标准之一[17]:①腹腔引流管可引出胃肠内容物或胆汁;②口服碘油造影检查可见造影剂渗入腹腔;③口服亚甲蓝后腹腔引流管引出亚甲蓝液体;④腹部CT提示上消化道壁不完整,周围有积气和积液;⑤术后行内镜检查提示吻合口漏。术前合并症定义为具有术前肺功能不全、糖尿病、心血管疾病、肝肾功能不全之一或更多,并依据Clavien-Dindo分级来评估其严重程度[18]。
1.5 统计学分析
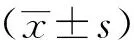
2 结果
2.1 吻合口漏患者的临床特点
462例患者中,6例(1.3%)患者术中出现吻合口漏,其中2例发生于后壁,3例发生于共同开口处,1例发生于左侧壁,均予以缝线加强,无术后吻合口漏发生;患者术后住院时间(10.2±1.2)d。4例(0.9%)患者出现了术后吻合口漏,术后诊断平均时间为7.0 d;根据Clavien-Dindo分级,4例患者中1例为Ⅱa级,2例为Ⅱb级,1例为Ⅲb级;3例予以腹腔引流管引流,1例行二次手术及腹腔引流管引流,腹腔引流管放置时间为(15.8±1.7)d;术后住院时间为(18.0±2.2)d。所有患者均好转出院,无死亡病例。
2.2 单因素分析结果
单因素分析显示,年龄≥75岁、BMI≥25 kg/m2、新辅助化疗与术中吻合口漏相关(P<0.05);年龄≥75岁、BMI≥25 kg/m2与术后吻合口漏相关(P<0.05),见表1。
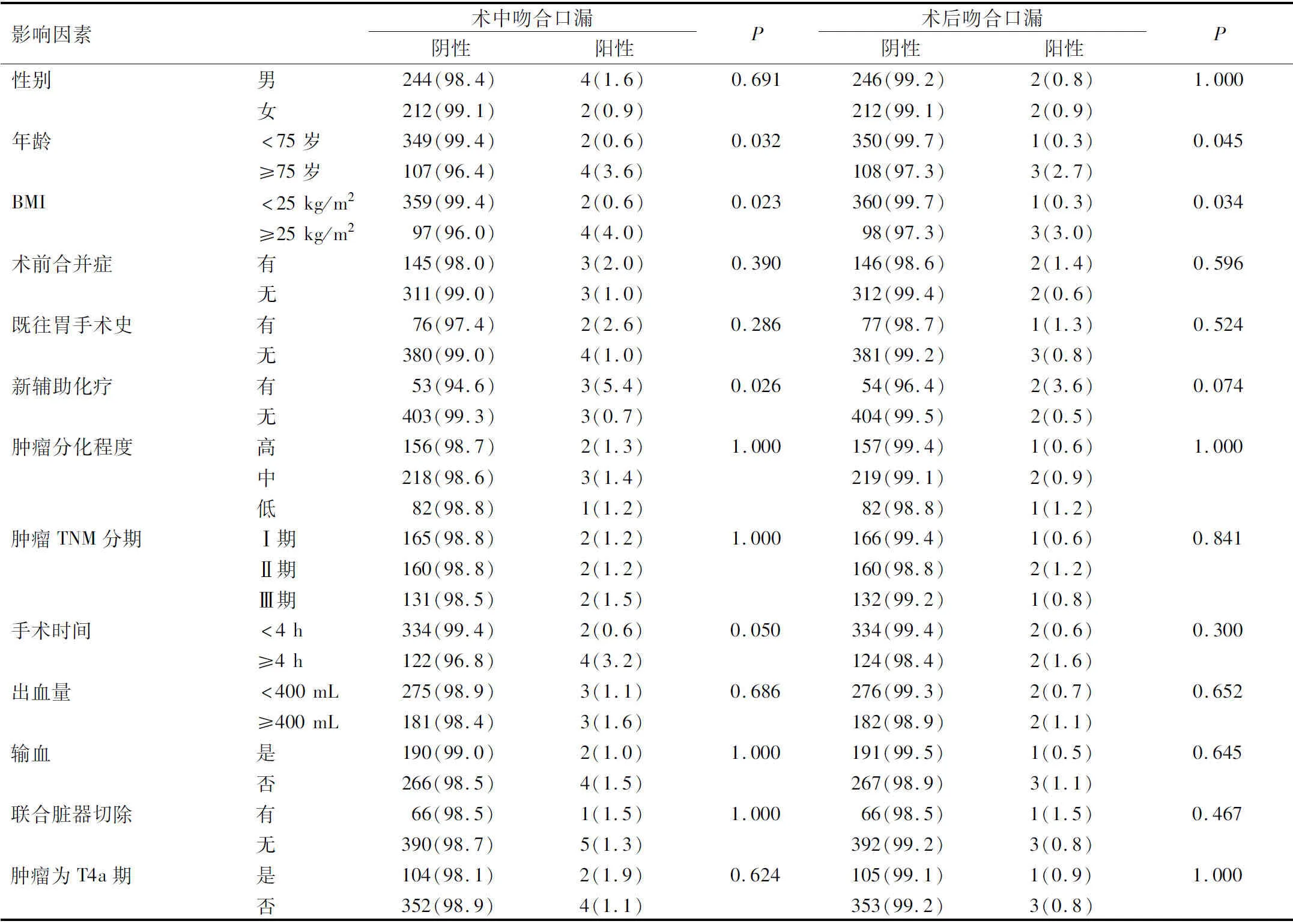
表1 术中及术后吻合口漏的单因素分析[n=462,例(%)]
2.3 多因素分析结果
多因素Logistic回归分析显示,BMI≥25 kg/m2、手术时间≥4 h和新辅助化疗是发生术中吻合口漏的独立危险因素(P<0.05);年龄≥75岁、BMI≥25 kg/m2是发生术后吻合口漏的独立危险因素(P<0.05),见表2。

表2 术中及术后吻合口漏的多因素分析
3 讨论
吻合口漏是腹腔镜远端胃癌根治术后严重的并发症之一[5-6]。既往研究表明,吻合口的完整性是组织愈合的前提,是预防吻合口漏的关键[19-22]。本研究在完全腹腔镜远端胃癌根治术中行亚甲蓝检查能发现与吻合技术缺陷相关的术中吻合口漏,予以缝线加强后均未出现术后吻合口漏。因此,术中亚甲蓝检查对预防术后吻合口漏的发生具有一定作用。
本研究发现,BMI≥25 kg/m2、手术时间≥4 h及新辅助化疗是发生术中吻合口漏的独立危险因素。分析原因可能为:①肥胖患者(BMI≥25 kg/m2)的深部手术视野欠佳,可能会出现术中吻合技术缺陷[23]。②手术时间过长能从侧面反映手术难度大,操作困难,术中可能存在暴露困难、解剖结构变异复杂、腹腔粘连、术中出血或者其他术中紧急事件等问题,导致术中吻合口漏形成的风险增加[24]。③行新辅助化疗的患者组织韧性增加,腹腔内粘连明显,手术游离的副损伤增多[25],进而易导致吻合口漏的形成。因此,BMI≥25 kg/m2、手术时间≥4 h及新辅助化疗的患者行完全腹腔镜远端胃癌根治术时,更易出现术中吻合技术缺陷,进而导致术中吻合口漏发生。
本研究结果还显示,年龄≥75岁、BMI≥25 kg/m2是发生术后吻合口漏的独立危险因素。这可能是因为高龄患者组织修复及愈合能力减弱,细胞再生能力有限,更易发生吻合口漏[26]。而肥胖患者由于术中视野欠佳,解剖层次难以辨认,加大了手术难度,易增加手术创伤,且肥胖患者常伴有糖尿病、心血管疾病等,术后恢复慢,从而易导致术后吻合口漏发生[27]。
在本研究中有4例(0.9%)患者未发现术中吻合口漏但出现了术后吻合口漏,提示术中行亚甲蓝检查不能完全避免术后吻合口漏的发生。这是因为导致吻合口漏的因素复杂多样,包括患者全身因素、局部因素及手术技术相关等多个方面的因素[21,27]。而腹腔镜远端胃癌根治术中行亚甲蓝检查监测吻合口的完整性,仅有助于发现术中吻合技术方面的缺陷,进而予以及时处理;但不能预防高龄、肥胖等非吻合技术相关的术后吻合漏。由于本研究是单中心的回顾性研究,具有一定的局限性,尚需多中心、大样本的随机对照研究来进一步证实。此外,本研究未对腹腔镜全胃切除术后的食管空肠吻合口进行检测,后期将探讨术中亚甲蓝检查在腹腔镜全胃切除术中对吻合口完整性评估的应用价值。
综上所述,BMI≥25 kg/m2、手术时间≥4 h及新辅助化疗是出现术中吻合口漏的独立危险因素,年龄≥75岁、BMI≥25 kg/m2是出现术后吻合口漏的独立危险因素,临床应重点关注有以上特征的患者,术中应进行亚甲蓝检查,尽量避免术中吻合技术缺陷,术后应密切关注吻合口情况,及时对症处理。值得注意的是,腹腔镜远端胃癌根治术中行亚甲蓝检查有助于避免吻合技术缺陷导致的术中吻合口漏,但不能防止高龄、肥胖等非手术技术因素导致的吻合口漏。
