修订亚特兰大分类和基于决定因素分类对急性胰腺炎的评估研究
2021-11-23张东丽焦晨阳伏亦伟赵治彬
张东丽 焦晨阳 伏亦伟 杨 斌 赵治彬
江苏省泰州市人民医院消化科(225300)
急性胰腺炎(acute pancreatitis,AP)是消化内科常见的疾病,约80%为轻度AP(MAP),恢复快且无并发症,20%为重度AP(SAP),常需要重症监护和介入治疗,病死率相当高[1-2]。因此AP严重程度的判断对于其治疗和预后评估具有重要的指导价值。1992年提出的亚特兰大分类标准(Atlanta classification,AC)将AP分为MAP和SAP两种类型。SAP的诊断标准为出现器官衰竭或局部并发症[3]。随着对AP病理生理认识的逐步加深,有研究发现存在持续性器官衰竭(persistent organ failure,POF)[4]和胰腺(胰周)感染性坏死(infected necrosis,IN)[5]的AP患者的病死率显著增高。因此在2012年提出了修订亚特兰大分类(revised AC,RAC)和基于决定因素分类(determinant-based classification,DBC)。RAC将AP分为三种类型,MAP定义为无局部并发症和器官衰竭;中重度AP(moderate severe AP,MSAP)定义为有局部并发症或一过性器官衰竭(<48 h);若出现POF定义为SAP[6]。DBC将AP分为四种类型,MAP指无器官衰竭和胰腺坏死,MSAP指出现无菌性胰腺(胰周)坏死和(或)一过性器官衰竭(<48 h),SAP指出现POF或IN,同时出现IN和POF则定义为危重AP(critical AP,CAP)[7]。本研究通过回顾性分析481例AP患者的相关临床资料,旨在比较RAC和DBC评估AP严重程度的应用价值。
对象与方法
一、研究对象
选取2015年9月—2019年9月泰州市人民医院收治的AP患者。AP诊断标准为:①持续上腹部疼痛;②血清淀粉酶或脂肪酶较正常升高3倍以上;③影像学检查示典型AP表现(如胰腺肿胀、胰腺渗出等)。符合2条或2条以上可诊断为AP[6]。纳入研究的AP患者病程中至少行一次上腹部增强CT,排除病史记录不详细的患者,最终共481例AP患者纳入研究。
二、治疗原则
所有AP患者以一致的治疗原则进行治疗,包括液体复苏、营养支持以及保护脏器,不预防性使用抗菌药物,并根据药敏结果选择抗菌药物。对于合并IN的患者,如保守治疗2周后仍不缓解,根据患者情况,选择合适的手术治疗方法,优先选择经皮穿刺置管,如不成功则选择腹腔镜或开腹手术。
三、研究方法
收集患者病程中的相关资料,包括性别、年龄、实验室检查、影像学检查、病死率、入住ICU比例、ICU停留时间、手术率(包括开腹和微创胰周坏死组织清除术)、住院时间。按照RAC和DBC标准进行分型,比较不同分类标准中各亚组以及SAP(RAC标准)和CAP(DBC标准)之间上述指标的差异。
四、统计学分析
结 果
一、患者的一般情况
共纳入481例AP患者,其中男256例,女225例;年龄21~87岁,平均(54.28±16.84)岁;胆源性AP 325例(67.6%),72例(15.0%)为高脂血症性AP,18例(3.7%)为酒精性AP,11例(2.3%)为特发性AP,55例(11.4%)的病因为其他;420例(87.3%)未发生胰腺和胰周IN,43例(8.9%)发生无菌性坏死,18例(3.7%)发生IN;332例(69.0%)无器官衰竭,111例(23.1%)发生一过性器官衰竭,38例(7.9%)发生POF。6例(1.2%)患者死亡,32例(6.7%)患者入住ICU,42例(8.7%)患者接受手术治疗。481例患者的平均住院时间为(14.12±9.17)d。
二、RAC各组患者的预后
按RAC,MAP患者269例(55.9%),174例(36.2%)为MSAP,38例(7.9%)为SAP。与MAP患者相比,MSAP患者入住ICU比例、ICU停留时间、手术率、住院时间均显著升高(P<0.05);与MSAP患者相比,SAP患者病死率、入住ICU比例、ICU停留时间、手术率、住院时间均显著升高(P<0.05;表1)。

表1 RAC各组患者的预后情况
三、DBC各分型患者的预后
按DBC,319例(66.3%)患者为MAP,117例(24.3%)为MSAP,34例(7.1%)为SAP,11例(2.3%)为CAP。除SAP患者入住ICU比例、手术率与CAP患者相比差异无统计学意义外(P=0.168;P=0.089),其余两两各组病死率、入住ICU比例、ICU停留时间、手术率、住院时间相比差异均有统计学意义(P<0.05;表2)。
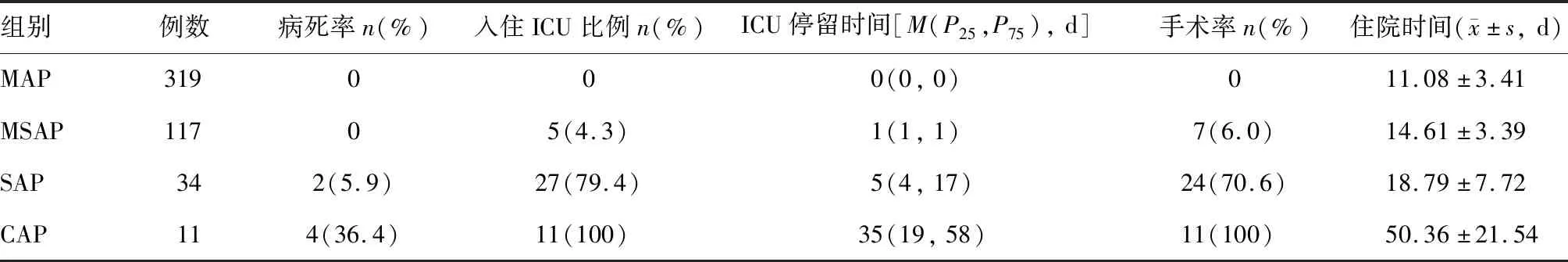
表2 DBC各分型患者的预后情况
四、RAC的SAP患者与DBC的CAP患者预后比较
SAP(RAC标准)和CAP(RAC标准)的预后情况见表3。SAP患者的入住ICU比例、ICU停留时间、住院时间与CAP患者相比差异均有统计学意义(P<0.05),而两组病死率、手术率无明显差异(P>0.05)。

表3 SAP(RAC标准)与CAP(RAC标准)的预后情况
讨 论
本研究结果显示,无论按RAC还是DBC标准,各亚组患者的病死率、入住ICU比例、ICU停留时间、手术率、住院时间相比存在一定差异,说明两者均能指导临床对AP患者进行严重程度评估。
RAC标准相对于AC标准的优点表现为:①AC对SAP的定义过于宽泛,不同患者的预后相差巨大,由于伴有POF者的病死率更高,故RAC将伴有POF的患者单独归类;②RAC标准对器官衰竭的定义为改良Marshall评分≥2分,仅限于循环、呼吸和泌尿系统,舍弃了原来的消化道出血,定义更为简单明确,方便临床评估;③RAC重新规定了急性胰周液体积聚、急性坏死物积聚、IN等局部并发症。有研究认为IN是AP死亡的独立危险因素[6]。一项回顾性研究[8]亦发现IN是AP患者死亡的独立危险因素(OR=8.24),与Petrov等[5]的meta分析结果类似。但RAC并未将IN单独作为SAP的标准之一。因此有研究认为RAC未充分考虑IN的预后意义[9]。
由于合并IN患者的病死率较其他局部并发症显著增高,故DBC将IN和POF置于同等重要的地位。芦波等[8]的回顾性研究表明发生IN(无POF)患者的病死率为32.4%,而无IN(无POF)的患者为13.0%。本研究7例仅发生IN(无其他局部和全身并发症)的患者中无1例死亡,分析原因可能为纳入的患者发病时间在2015年后,而芦波等的研究纳入的患者为2001年—2015年。近年经皮穿刺置管、视频辅助后腹膜清创、腹腔镜或小切口清创术逐渐取代了传统的外科清创在IN治疗中的作用并取得了良好的效果[10-11]。但本研究上述7例患者的平均住院时间长达(29.81±5.32)d。
DBC与RAC的不同之处还包括:①DBC未将除胰腺坏死(包括IN和无菌性坏死)外的其他局部并发症纳入严重程度的评估,其原因为其他局部并发症的预后良好;②DBC将AP诱发基础疾病加重视为全身并发症;③DBC用序贯器官衰竭评分来评估器官功能。但部分学者认为DBC分型过多,且多项研究提示SAP和CAP的病死率无明显差异,同时CAP病例往往样本量较少,不利于临床研究的开展[12-13]。本研究中DBC标准的CAP亚组病死率高于RAC标准的SAP亚组,但差异并无统计学意义。与秦丽等[14]的回顾性研究结果类似。IN的诊断通常需要穿刺结果,仅依靠影像学和临床表现并不能确诊IN,目前各家医院IN的诊断标准不一。因此DBC更推荐收治危重患者较多的大型医学中心使用[15]。
总之,RAC和DBC均能准确地评估AP的严重程度,从而更好地识别危重患者并进行精细化管理。对于SAP患者可根据是否合并IN而单独分类为CAP患者,从而适时干预,尽可能改善其临床结局。由于本研究系单中心回顾性研究,而在AP的治疗方式上不同医院和医务人员之间存在差异(如对IN介入治疗的指征把握和时机的选择),故不能完全反映AP的普遍预后情况。此外,本研究CAP患者样本量较少(仅11例),因此难以完全避免偏倚。故RAC和DBC的临床应用评估仍尚需开展多中心前瞻性研究进一步探讨。
