提高母乳喂养率对极低出生体质量儿近期临床结局的影响
2021-11-22张丽
张丽
伴随围产医学、辅助生殖技术以及新生儿学科的不断发展,极低出生体质量儿的救治率不断提升,但因极低出生体质量儿的器官发育尚不成熟,并且在营养储备、免疫防御功能等方面均存在一定的不完善性,导致其容易出现各种并发症[1]。如支气管肺发育不良、败血症、坏死性小肠结肠炎等。针对极低出生体质量儿采取有效的营养支持关系其疾病转归及生长发育,这对于极低出生体质量儿的近远期结局是非常有利的[2],当前国内对极低出生体质量儿母乳喂养虽然已经做了一些研究,但对于提升母乳喂养率对极低出生体质量儿的近期临床结局影响的研究仍较少,因此,本研究选择2013年1月—2018年12月在我院出生的560例极低出生体质量儿为研究对象进行了研究,现报道如下。
1 资料与方法
1.1 一般资料
选择2013年1月—2015年12月在我院出生的270例极低出生体质量儿为对照组,对照组胎龄29~34周,平均(30.51±1.43)周,2016年1月—2018年12月在我院出生的290例极低出生体质量儿为观察组,观察组胎龄27~33周,平均(29.16±1.31)周,对照组男女比例为152:118;出生时间1~21 h,平均(12.16±1.23)h;母体年龄22~36岁,平均(27.64±2.73)岁;产前母体感染34例,妊娠高血压综合征17例,妊娠期肝内胆汁淤积症3例,剖宫产147例。观察组男女比例为164:126;出生时间1~22 h,平均(12.32±1.27)h;母体年龄23~34岁,平均(27.57±2.71)岁;产前母体感染32例,妊娠高血压综合征18例,妊娠期肝内胆汁淤积症3例,剖宫产151例。纳入标准:所有患儿体质量均在1 500 g以下,符合极低出生体质量儿标准[3],且胎龄在37周之内;所有产妇及其家属均对此次研究知情,并已完成知情同意书的签署;所有患儿均于出生后24 h之内入院。排除标准:存在先天性心脏病患儿;消化道畸形患儿;先天性遗传代谢性疾病患儿;重度窒息患儿;住院期间出现死亡或者说放弃以及转院治疗患儿;相关数据资料不完整患儿[4]。本研究已通过我院医学伦理委员会同意,两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 资料收集 医务人员需要对早产儿的一般资料以及母亲孕期、分娩的过程和情况进行了解,并对相关资料进行收集,此外还需要了解住院过程中喂养耐受、合并症的发生以及患儿生长发育等情况。
1.2.2 营养支持方案的制订及实施(1)开奶时间:若患儿未出现宫内窘迫,并且患儿病情也比较稳定的情况下,患儿应该在出生之后12 h之内开奶,若情况相反,则患儿应该在出生之后12~24 h内开奶,若情况更为严重,则应该在24~48 h内开奶。(2)开奶奶量:根据患儿的病情情况和体质量给予患儿0.5~2 mL,每间隔2小时给奶1次。(3)奶量增加的方案:患儿出生之后1~4 d对其进行微量喂养,保证喂养耐受,患儿的加奶速度也应该根据其实际情况进行,一般为10~20 mL/(kg·d),直至奶量达到150~180 mL/(kg·d)。
1.2.3 两组的喂养方法 对照组实施配方奶喂养,母乳喂养率较低,约为20%~30%。肠外静脉营养均从入院第2天开始添加,氨基酸添加量为1.5 g/(kg·d),增加速度为1 g/(kg·d);观察组实施母乳喂养,母乳喂养率较高,约为70%~80%。对母乳进行采集、运送以及储存等操作进行培训,保证母乳储存的环境温度为4℃冷藏,储存时间应该在96 h之内,在对患儿进行喂养前15 min,应该将母乳袋(含母乳)放置在恒温水浴箱37℃内恢复常温。对患儿进行母乳喂养量达到80~100 mL/(kg·d)时,应该对其使用母乳强化剂,先对其进行半量强化,然后3~5d后再实施全量强化,若母乳不足可采用配方奶补充,肠外静脉营养均从入院当天开始,且氨基酸添加量为1 g/(kg·d)。
1.3 观察指标
本研究所选观察指标分别为生长发育指标、喂养耐受情况以及并发症发生情况。其中,生长发育指标包括头围增速、体质量增速、恢复正常出生体质量时间以及身长增速;喂养耐受情况分为达到全肠道喂养时间、肠外营养支持时间以及平均加奶速度;并发症发生情况包括败血症、视网膜病变、贫血、支气管肺发育不良等[5],并发症发生率=并发症发生实际例数/总例数×100%。
1.4 统计学方法
本研究数据通过SPSS 20.0统计学处理,计量资料以()表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组生长发育指标比较
两组在头围增速、体质量增速、恢复正常出生体质量时间以及身长增速比较差异均无统计学意义(P>0.05)。见表1。
表1 两组生长发育指标比较( )

表1 两组生长发育指标比较( )
2.2 两组喂养耐受情况比较
观察组达到全肠道喂养时间、肠外营养支持时间均低于对照组,且观察组平均加奶速度高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组喂养耐受情况比较()

表2 两组喂养耐受情况比较()
2.3 两组并发症发生情况比较
观察组的并发症发生率比对照组更低,差异有统计学意义(P<0.05)。见表3。
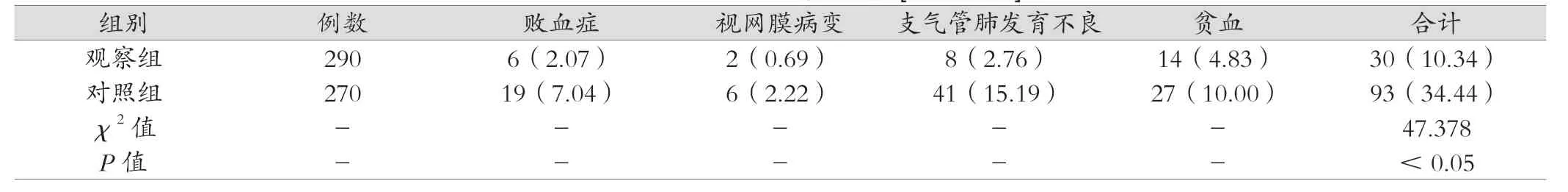
表3 两组并发症发生情况比较[例(%)]
3 讨论
母乳附带的营养是最为天然的、直接的,能够对新生儿的器官组织成熟发挥促进作用,并且还能够发挥调节免疫、抗感染等突出作用[6]。极低出生体质量儿的胃肠道发育尚未成熟,且胃肠道的蠕动比较少,酶活性也比较低,并缺乏激素分泌,导致此类患儿在早期构建肠道喂食比较困难[7]。在母乳各项成分之中,α-乳清蛋白能够发挥胃排空以及促进消化的作用,并且还可使脂肪加速分解,使脂肪吸收得到促进,此外,母乳中还包括寡糖、核苷酸、细胞因子等活性成分[8],因此,母乳喂养无论是对于正常儿而言,还是对于本研究的极低出生体质量儿而言,均能够促进其生长发育。并且还能够降低患儿的并发症发生率[9]。有研究表明,采取母乳喂养联合积极的肠外营养支持,能够有效降低支气管肺发育不良、败血症以及贫血等并发症[10]。在这些并发症之中,支气管肺发育不良的发病机制比较复杂,主要包括不成熟肺暴露于氧化应激、炎症以及感染[11],母乳喂养联合积极肠外营养支持之所以能够发挥效果,主要在于通过母乳喂养的患儿在抗氧化能力方面的水平比较高,从而使氧化应激反应得以减轻。
本研究观察组患儿通过母乳喂养及积极的肠外营养后,其达到全肠道喂养时间、肠外营养支持时间均低于对照组,且观察组平均加奶速度高于对照组,差异有统计学意义(P<0.05);观察组的并发症发生率与对照组相比更低,差异有统计学意义(P<0.05)。本研究结果表明,母乳喂养结合积极的肠外营养能够有效的改善极低出生体质量儿的近期临床结局,对于患儿的生长发育也发挥着关键性作用。
综上所述,提高母乳喂养率能够促使极低出生体质量儿正常发育,改善其喂养耐受情况,并且还能够有效降低支气管肺发育不良、败血症、贫血等并发症的发生率,值得推广。
