宫腔镜冷刀系统治疗流产后宫腔残留患者的价值
2021-11-22孟媛媛李兰兰刘红霞冯力民
孟媛媛 金 焱 李兰兰 刘红霞 冯力民
药物流产或人工流产后宫腔残留可导致不规则阴道流血、感染、闭经、宫腔粘连,甚至危及生命。清宫术是治疗流产后宫腔残留的常用治疗手段,可解决大部分残留患者的临床症状,但仍有清宫不全的可能,或者清宫时过度搔刮宫腔导致宫腔粘连等并发症。宫腔镜冷刀系统在直视下定位准确,可完全清除残留,操作过程中无电损伤,还能保护内膜,最大限度的保留患者生育功能。本研究通过对66例药物或人工流产术后宫腔残留患者进行随机对照研究,拟探讨宫腔镜冷刀系统对流产后宫腔残留患者围术期指标及并发症的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2018年10月至2020年10月铜陵市中医医院收治的66例药物或人工流产后有宫腔残留的患者为研究对象,按随机数字表法分为观察组和对照组,各33例。观察组予宫腔镜下冷刀治疗宫腔残留,观照组予清宫术治疗宫腔残留。两组患者年龄、病程等一般资料比较,差异无统计学意义(P
>0.05)。见表1。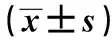
表1 两组患者一般资料比较
1.2 纳入及排除标准 纳入标准:有明确的药物或人工流产史,B超检查确诊为宫腔残留;患者签署知情同意书。排除标准:肝肾功能、血常规、凝血功能异常者;有手术禁忌者。
1.3 方法
1.3.1 观察组 所有患者在超声检查一周内行宫腔镜冷刀宫腔残留清除术,术前12小时阴道置2片米索前列醇,术前禁食、水8 h,术前排空膀胱。手术时取膀胱截石位,在静脉麻醉下手术,麻醉生效后常规消毒外阴铺巾,窥器下保证宫颈充分暴露,再次消毒阴道,钳夹宫颈上唇,扩张宫颈口至10号扩张器,膨宫压控制在90~140 mmHg(1 mmHg≈0.133 kPa),流速200~400 mL/min,使用5%甘露醇作为膨宫介质,观察患者的宫腔形态、输卵管开口、内膜及残留组织的大小、位置,使用宫腔镜冷刀器械完整清除残留组织。治疗时如观察有宫腔其它疾病,可同时使用冷刀器械进行治疗。术后使用抗生素预防感染,促进宫缩治疗。术后第20天复查彩超,月经复潮后行门诊复查。
1.3.2 对照组 所有患者在超声检查一周内行传统清宫术,术前禁食、水8 h,取膀胱截石位,在静脉麻醉下手术,麻醉生效后,常规消毒铺巾,宫颈充分扩张后行清宫术。术后使用抗生素预防感染,促进宫缩。术后第20天复查彩超,月经复潮后行门诊复查。
1.4 观察指标 比较两组患者手术情况(手术时间、术中出血量、术后阴道流血时间、月经复潮时间),月经量减少率(定义为术后月经复潮量与术前月经量相比减少的患者例数占总例数的比率),术后第20天彩超监测子宫内膜厚度及并发症(宫腔再次残留、宫腔粘连、人流综合征)发生情况。
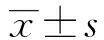
2 结果
2.1 两组患者手术情况比较 观察组手术时间长于对照组,差异有统计学意义(P
<0.05),两组术中出血量比较,差异无统计学意义(P
>0.05)。见表2。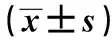
表2 两组患者手术情况比较
2.2 两组患者术后恢复情况比较 观察组术后阴道流血时间、月经复潮时间短于对照组,观察组手术后第20天子宫内膜厚度大于对照组,差异均有统计学意义(P
<0.05)。见表3。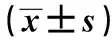
表3 两组患者术后恢复情况比较
2.3 两组患者月经量减少率比较 观察组月经量减少率低于对照组,差异有统计学意义(P
<0.05)。见表4。
表4 两组患者月经量减少率比较
2.4 两组患者并发症发生情况比较 观察组33例均无再次宫腔残留,亦无宫腔粘连的发生;对照组有6例发生并发症,其中4例因再次宫腔残留需二次行清宫术,2例月经未复潮确诊为宫腔粘连。两组均无人流综合症发生。
3 讨论
我国是人工流产大国,每年进行人工流产的人数达百万以上,据研究报道,人工流产的完全流产率高达93.3%,但6%以上的患者仍有流产不全、流产失败等风险,如果宫腔有残留,会导致阴道流血淋漓不尽或者阴道大出血,进一步可导致贫血、宫腔感染,甚至不孕。对于这部分人群,如何安全有效的规避风险,减少损伤,最大限度的保留生育能力,是临床亟待解决的问题。从最早的提出对于妊娠物残留患者行宫腔镜指导下的刮宫,到宫腔镜对于残留妊娠组织的治疗优于超声引导下的清宫术,均为流产术后宫腔残留患者提供了新的途径。流产术后患者B超可确诊提示宫腔内不均质回声。残留组织时间较长易与子宫壁粘连紧密,常规清宫术治疗较为困难,有些患者因为弓形子宫、纵膈子宫等先天子宫畸形,胚胎的着床位置较深,有些甚至着床在宫角,更容易宫腔残留。宫腔镜检查在直视下发现胚胎着床的特殊位置,精准诊断、定位,使用微创可一次性清除残留的胚胎组织。
本组研究结果显示,HEOS宫腔镜冷刀组除了术中出血量与传统清宫术组无差异外,余结果与其他类似研究一致,对比术后阴道流血时间、月经复潮时间,体现出观察组完全清除宫腔残留的优势。但本组研究不同于其他相关研究之处,为使用宫腔镜冷刀系统,非传统宫腔镜电刀使用。在观察指标上,第一增加了术后20天监测子宫内膜厚度(观察组大于对照组),表明子宫内膜得到了保护;第二同时比较了宫腔镜组手术时间较传统清宫术组长,分析原因主要为宫腔镜直视下,观察组术中发现宫腔残留位于宫角部者9 例,发现I型肌瘤者1例,发现子宫瘢痕憩室者1例,子宫内膜息肉1例,术中同时行息肉或肌瘤切除术导致手术时间的延长。
本研究结果再次证明了宫腔镜手术对妊娠残留组织的清除优于传统清宫术,在宫腔镜直视下清除残留组织,很好的解决了盲刮的风险及减少了并发症的发生。一项回顾性分析也证明宫腔镜是手术终止妊娠后取出残留组织的最佳手术方法,可以降低宫腔粘连的发生率。另外宫腔镜手术中可额外发现宫腔其它疾病,如本研究子宫内膜息肉1例,I型肌瘤1例,子宫瘢痕憩室1例,合计共3例(占比9.09%),可同时酌情解决。近年来,宫腔镜冷刀系统已引起专业人士的重视,冷刀系统与传统电切术相比,在保护子宫内膜、手术时间及出血量等方面占有明显优势。周静等应用HEOS宫腔镜冷刀系统对165例宫腔内疾病(包括妊娠组织清除术)治疗后的回顾性分析发现,宫腔镜冷刀系统与传统宫腔镜比较,手术时间短,一次性手术成功率高,对子宫内膜保护效果好。本研究66例患者随访发现研究组内膜没有受到明显的损伤,对照组出现了宫腔粘连等并发症。
综上所述,对宫腔残留患者运用宫腔镜冷刀技术,可清除宫腔残留,降低宫腔粘连发生率,对子宫内膜的保护性好,在临床上有一定推广应用价值。
