限制性液体复苏联合连续性肾脏替代疗法治疗重症急性胰腺炎的效果研究
2021-11-20谢亚玲
谢亚玲
(绵阳市中心医院,四川 绵阳 621000)
重 症 急 性 胰 腺 炎(severe acute pancreatitis,SAP)是一种起病迅速、进展快、致死率高的急性炎症性疾病。Garg 等[1]调查发现,全球急性胰腺炎(acute pancreatitis,AP)的发病率约为33.74/10 万,其中约有20% 的患者病情可进展为SAP。引起SAP 的因素有胰管阻塞、酒精中毒及胰蛋白酶基因突变等。此外,Pang等[2]对中国50 万例AP 患者进行研究发现,长期吸烟、肥胖、患糖尿病、血脂异常及活动缺乏亦是引起AP 的独立危险因素。SAP 患者的早期特征是自身炎症级联反应激活、肠道菌群紊乱及免疫功能衰减,晚期则会出现局部和全身并发症。目前,临床上多采用综合方案治疗SAP。对此病患者进行早期液体复苏治疗是挽救其生命的关键,而采用连续性肾脏替代疗法(continuous renal replacement therapy,CRRT)对其进行治疗有助于改善其预后。本文主要是探讨用限制性液体复苏疗法联合CRRT 治疗SAP 的效果。
1 资料与方法
1.1 一般资料
经我院医学伦理委员会的批准,选取2015 年9 月至2020 年9 月我院收治的68 例SAP 患者作为研究对象。其纳入标准是:病情符合世界急诊外科学会(World Society of Emergency Surgery,WSES) 颁 布 的《 重 症急性胰腺炎管理指南》中关于SAP 的诊断标准;年龄为25 ~75 岁;发病至入院的时间≤72 h;入院时急性生理学及慢性健康状况评分系统(acute physiology chronichealth evaluation scoring system,APACHE Ⅱ )的评分≥7 分;其家属签署了自愿参与本研究的知情同意书。其排除标准是:存在凝血功能异常;其家属自愿放弃治疗;穿刺部位存在皮肤损伤;处于妊娠期;有腹腔手术史;合并有恶性肿瘤、肝硬化或充血性心力衰竭。按照液体复苏方案的不同将这些患者分为观察组和对照组,每组各有34 例患者。两组患者的一般资料相比,P>0.05。详见表1。
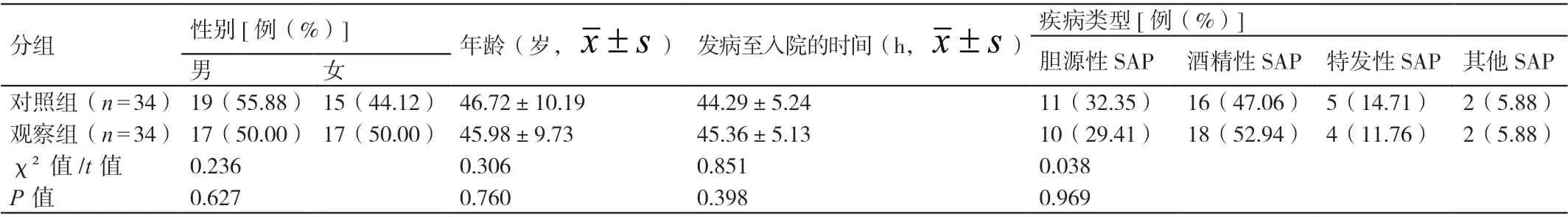
表1 两组患者一般资料的比较
1.2 方法
对两组患者均进行禁食、胃肠减压、解痉、抗感染、抑制胰酶分泌、纠正电解质紊乱等治疗。在此基础上,采用限制性液体复苏疗法联合CRRT 对观察组患者进行治疗。对其进行限制性液体复苏治疗的方法是:根据其自身状况以早期目标导向治疗(early goal-directed therapy,EGDT)相关指标为导向对其实施液体复苏治疗,使其心率(heart rate,HR)≤120 次/min、中心静脉压(central venous pressure,CVP)达到5 ~8 mmHg、平均动脉压(mean arterial pressure,MAP)≥65 mmHg、血 氧 饱 和 度(blood oxygen saturation,SPO2)≥70%、红细胞压积(hematocrit,HCT)≥35%、尿量≥0.5 mL·kg-1·h-1。进行液体复苏所用的液体为晶体液和胶体液,晶胶比为2:1 左右。采用CRRT 对患者进行治疗的方法是:对其实施颈静脉穿刺置管,建立血管通路。采用Prismaflex SW8.0 型连续性血液净化仪(由美国百特公司生产)对患者进行血液净化治疗,治疗模式为连续静- 静脉血液滤过(continuous venovenous hemofiltration,CVVH)模式,血流速度为50 ~75 mL/h,置换液的流速为30 ~45 mL·kg-1·h-1。抗凝剂选用低分子肝素或枸橼酸。采用积极性液体复苏联合CRRT对对照组患者进行治疗。对其进行积极性液体复苏治疗的方法是:根据其自身状况以EGDT 相关指标为导向对其实施液体复苏治疗,使其HR ≤100 次/min、CVP达 到8 ~12 mmHg、MAP ≥65 mmHg、SPO2≥70%、HCT ≥30%、尿量≥0.5 mL·kg-1·h-1。进行液体复苏所用的液体为晶体液和胶体液,晶胶比为2:1 左右。采用CRRT 对该组患者进行治疗的方法与观察组相同。
1.3 观察指标
治疗1 d 后、3 d 后及5 d 后,比较两组患者的液体平衡量。治疗前及治疗5 d 后,比较两组患者的HCT。比较治疗后两组患者达到液体负平衡的时间及住院的时间。治疗前、治疗3 d 后及5 d 后,比较两组患者血清C反应蛋白(C-reactive protein,CRP)的水平、氧合指数(oxygenation index,OI)及腹内压。治疗后,比较两组患者的APACHE Ⅱ评分及并发症(如感染、腹腔出血、消化道瘘等)的发生率。APACHE Ⅱ的理论最高分为71 分,患者的评分越高表示其预后越差。
1.4 统计学方法
用SPSS 22.0 软件处理本研究中的数据,计量资料用±s表示,用t 或F 检验,计数资料用% 表示,用χ² 检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 对比两组患者的液体平衡量、HCT 及达到液体负平衡的时间
治疗1 d 后、3 d 后及5 d 后,观察组患者的液体平衡量均低于对照组患者,P<0.05。治疗前,两组患者的HCT 相比,P>0.05。治疗5 d 后,两组患者的HCT均低于治疗前,P<0.05;观察组患者的HCT 高于对照组患者,P<0.05。治疗后,观察组患者达到液体负平衡的时间短于对照组患者,P<0.05。详见表2。
表2 对比两组患者的液体平衡量、HCT 及达到液体负平衡的时间(± s )
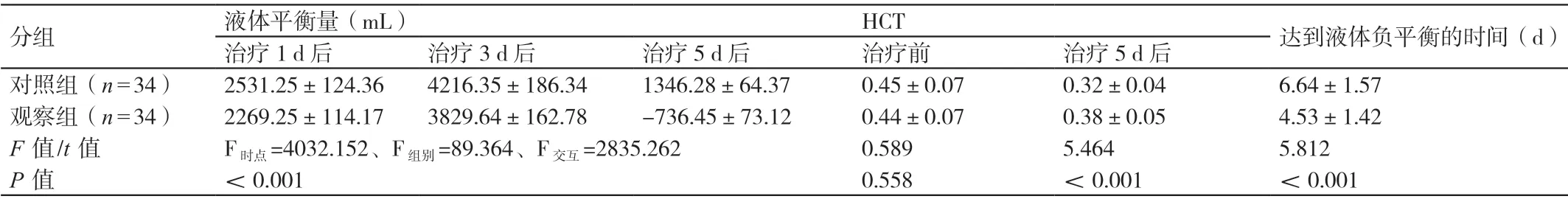
表2 对比两组患者的液体平衡量、HCT 及达到液体负平衡的时间(± s )
分组 液体平衡量(mL) HCT 达到液体负平衡的时间(d)治疗1 d 后 治疗3 d 后 治疗5 d 后 治疗前 治疗5 d 后对照组(n=34) 2531.25±124.36 4216.35±186.34 1346.28±64.37 0.45±0.07 0.32±0.04 6.64±1.57观察组(n=34) 2269.25±114.17 3829.64±162.78 -736.45±73.12 0.44±0.07 0.38±0.05 4.53±1.42 F 值/t 值 F时点=4032.152、F组别=89.364、F交互=2835.262 0.589 5.464 5.812 P 值 <0.001 0.558 <0.001 <0.001
2.2 对比治疗前后两组患者血清CRP 的水平、OI 及腹内压
治疗前,两组患者血清CRP 的水平、OI 及腹内压相比,P>0.05。治疗3 d 后及5 d 后,观察组患者血清CRP 的水平和腹内压均低于对照组患者,其OI 高于对照组患者,P<0.05。详见表3。
表3 对比治疗前后两组患者血清CRP 的水平、OI 及腹内压(± s)

表3 对比治疗前后两组患者血清CRP 的水平、OI 及腹内压(± s)
P(mg/L) OI(mmHg) 腹内压(cmH2O)分组 血清CR治疗前 治疗3 d 后 治疗5 d 后 治疗前 治疗3 d 后 治疗5 d 后 治疗前 治疗3 d 后 治疗5 d 后对照组(n=34) 163.25±31.02 105.32±20.35 56.31±13.07 183.25±24.31 116.24±20.14 156.21±23.49 23.45±2.36 28.35±3.22 26.35±3.01观察组(n=34) 165.17±32.05 90.34±16.48 45.12±10.26 185.01±24.69 146.32±23.23 195.12±26.01 23.72±2.42 26.31±2.98 17.36±1.69 F 值时点,P 值 184.232,<0.001 65.342,<0.001 26.315,<0.001 F 值组别,P 值 9.536,<0.001 6.732,<0.001 4.316,<0.001 F 值交互,P 值 123.014,<0.001 46.236,<0.001 17.324,<0.001
2.3 对比治疗后两组患者的APACHE Ⅱ评分、住院的时间及并发症的发生率
治疗后,观察组患者住院的时间短于对照组患者,P<0.05 ;两组患者的APACHE Ⅱ评分及并发症的发生率相比,P>0.05。详见表4。
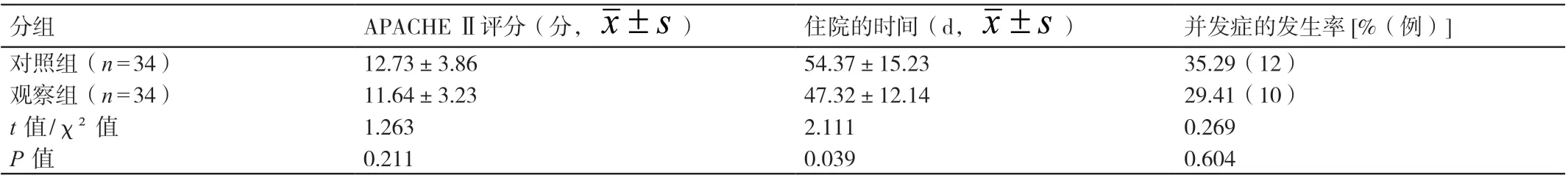
表4 对比治疗后两组患者的APACHE Ⅱ评分、住院的时间及并发症的发生率
3 讨论
SAP 患者在不同时期其病理生理特征存在明显差异。早期SAP 患者体内的炎症介质大量分泌,导致其血管的通透性增加,使体液向第三间隙(包括腹腔、胸腔、肠间隙、滑膜、眼球前房等)散布,且局部渗出液增多,液体摄入量减少,机体的代谢消耗加快,从而可导致患者处于低容量状态。此时,对患者进行有效的液体复苏治疗可提高机体的渗透压,维持机体组织的氧合状态,保护器官的功能,并能尽快恢复血容量,进而可降低患者微循环缺血或器官缺血- 再灌注损伤的发生率[3]。既往的研究认为,对SAP 患者进行积极性液体复苏治疗可使其明显获益,降低其全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)的发生率,缩短其住院的时间。例如,美国胰腺协会(American pancreatic association,APA)就提倡为SAP 患者积极补水。但Li[4]、符宜龙等[5]持不同观点,认为SAP 患者的胰腺坏死不可逆,若积极为其补充液体,使其体内的液体持续处于正平衡状态,可增加其腹内压,加重其肺间质水肿,使肺泡气体交换受到抑制,从而易导致其出现呼吸功能障碍、败血症等并发症。本研究的结果显示,治疗1 d 后、3 d 后及5 d 后,观察组患者的液体平衡量低于对照组患者,P<0.05。治疗5 d 后,观察组患者的HCT 高于对照组患者,P<0.05。究其原因主要是,对SAP 患者进行积极性液体复苏治疗需为其补充大量的晶体液和胶体液,虽然可保证其循环血量及组织器官的灌注量,但对于胰腺缺血缺氧则难以完全改善,且液体在体内大量潴留可导致HCT 迅速降低,易引起全身水肿等并发症,即便此时应用CRRT 清除患者体内的炎性介质,将过负荷液体排出体外,但仍会延长其达到液体负平衡的时间[5]。Hall 等[6]认为,在采用CRRT 对SAP患者进行治疗期间维持其体内液体负平衡有助于控制其病情。Liu 等[7]研究表明,CRRT 可通过对流过滤、分散吸附等方式清除SAP 患者体内的炎性因子,从而阻断其病理过程。本文基于Silva-Vaz 等[8]观点选取能反映SAP 患者病情严重程度的APACHE Ⅱ评分用以评估SAP患者的预后,结果显示,两组患者的APACHE Ⅱ评分相近。究其原因可能是,临床上对SAP 患者需采取综合性治疗策略,在治疗过程中可能因医师操作不当、患者异质性因素等影响患者的预后。
综上所述,用限制性液体复苏疗法联合CRRT 治疗SAP 的效果显著,能减少患者的液体平衡量,缩短其达到液体负平衡的时间和住院的时间,改善其血清CRP 的水平、腹内压及OI。但本研究为回顾性研究,结论有一定局限性,尚有待通过进行进一步的研究来证实。
