床旁无创血流动力学监测在指导新生儿感染性休克诊治中的应用价值
2021-11-18刘瑛,宋艳
刘 瑛,宋 艳
(深圳市宝安人民医院儿内科,广东 深圳 518101)
新生儿感染性休克是常见的儿科危重症,该病发病急、进展快,如若未实施积极有效的干预措施,可导致患儿出现多脏器功能障碍。早期液体复苏是抗休克的重要治疗措施,但患儿循环系统存在从胎儿向新生儿过渡的复杂性,各项躯体指标十分不稳定,对患儿的诊断和治疗形成严重阻碍,因此血流动力学指标监测在诊治新生儿感染性休克中意义重大。传统的超声心动图检查无法快速连续地监测患儿血流动力学指标,因而难以实时动态地了解感染性休克患儿血流动力学的动态变化[1]。床旁无创血流动力学监测技术作为一种新型的无创血流动力学监测方法,具有无创、安全、操作简便等优势,且可进行连续动态监测,及时准确反映危重症患儿的血流动力学变化,从而准确快速评估病情,早期发现循环系统功能异常,及时制定正确的治疗方案,有效改善患儿病情,降低死亡率和致残率[2]。基于此,本研究旨在探讨床旁无创血流动力学监测在指导新生儿感染性休克诊治中的应用价值,现作如下报道。
1 资料与方法
1.1 一般资料 选择深圳市宝安人民医院2017年5月至2019年4月收治的72例感染性休克患儿,按照随机数字表法分为对照组与观察组,每组36例。对照组中男患儿21例,女患儿15例;胎龄28~39周,平均(32.29±4.28)周;体质量1 810~2 002 g,平均(1 858.00±20.34) g。观察组中男患儿20例,女患儿16例;胎龄27~38周,平均(32.28±4.31)周;体质量1 802~1 987 g,平均(1 855.00±20.34) g。将两组患儿一般资料进行比较,差异无统计学意义(P>0.05),组间具有可比性。纳入标准:符合《儿科感染性休克(脓毒性休克)诊疗推荐方案》[3]中关于新生儿感染性休克的诊断标准者;经症状、体征、实验室检查结果确诊者等。排除标准:存在失血性休克、心源性休克等其他类型休克者;合并严重器质性障碍疾病者;心血管状态不稳定者等。患儿法定监护人均签署知情同意书,且本研究经院内医学伦理委员会审核批准。
1.2 方法 两组患儿入院后均接受抗感染、营养支持、补充血容量、机械通气等基础治疗。两组患儿均进行新生儿血流动力学指标检测,包括每搏心排出量(SV)、心率(HR)、心排出量(CO)、外周血管阻力指数(SVRI)及心指数(CI)等。对照组患儿通过彩色多普勒超声诊断仪[通用电气医疗系统(中国)有限公司,型号:LOGIQ e]进行常规心电监测。观察组患儿进行床旁无创血流动力学指标监测,采用无创连续血压及心输出量监测系统(湖南摩尼特医疗设备有限公司,型号:NICAP-T20A)进行测定,测量方法为电子心力测量法,其工作原理是放置4个传感器(具体位置:左侧剑突水平线与腋中线交点、新生儿前额、左侧颈部基底部及左大腿),实现对胸部电流传导的连续检测。取患儿平卧位,将探头置胸骨上窝,当探头方向与血流方向相同时信号最强,选取符合标准的超声频谱图形机器自动计算SV、HR、CO、CI、SVRI值。两组患儿均需重复测量3次,取其平均值。液体复苏之后,两组患儿均给予常规治疗方案,应用多巴胺、多巴酚丁胺、去甲肾上腺素、肾上腺素等药物进行治疗,并根据患儿血流动力学指标监测情况调整补液量、补液速度和用药剂量。
1.3 观察指标 ①对比两组患儿治疗结束后血流动力学指标水平。②对比观察组患儿治疗前和治疗1 h后的血流动力学指标水平。③对比两组患儿多巴酚丁胺、多巴胺、去甲肾上腺素、肾上腺素的用量及血管活性药物的使用时间。
1.4 统计学方法 应用SPSS 20.0 统计软件处理文中数据,计量资料用(±s)表示,行t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 血流动力学指标 治疗结束后,观察组患儿的SV、CO、SVRI、CI指标均高于对照组, HR低于对照组,差异均有统计学意义(均P<0.05),见表1。
表1 两组患儿治疗结束后血流动力学指标比较( ±s)

表1 两组患儿治疗结束后血流动力学指标比较( ±s)
注:SV:每搏心排出量;HR:心率;CO:心排出量;SVRI:外周血管阻力指数;CI:心指数。
组别 例数 SV(cm3) HR(次/min) CO(L/min) SVRI[d·s/(cm5·m2)] CI(L/min·m2)对照组 36 4.02±0.66 166.08±26.19 0.79±0.11 1 266.14±24.78 4.81±0.27观察组 36 4.83±0.38 145.34±16.15 0.97±0.15 1 495.87±55.18 6.39±0.87 t值 6.381 4.044 5.806 22.787 10.407 P值 <0.05 <0.05 <0.05 <0.05 <0.05
2.2 观察组患儿治疗前后血流动力学指标 相较于治疗前,治疗1 h后观察组患儿的SV、CO、SVRI、CI指标均升高,而HR降低,差异均有统计学意义(均P<0.05),见表2。
表2 观察组患儿治疗前、治疗1 h后血流动力学指标比较( ±s)

表2 观察组患儿治疗前、治疗1 h后血流动力学指标比较( ±s)
时间 例数 SV(cm3) HR(次/min) CO(L/min) SVRI[d·s/(cm5·m2)] CI(L/min·m2)治疗前 36 3.07±0.30 188.18±29.19 0.43±0.16 795.87±50.18 3.00±0.39治疗 1 h 后 36 3.89±0.38 170.21±27.21 0.67±0.13 1 160.60±49.58 4.39±1.87 t值 10.162 2.702 6.985 31.022 4.366 P值 <0.05 <0.05 <0.05 <0.05 <0.05
2.3 血管活性药物用量和使用时间 观察组患儿的多巴胺、多巴酚丁胺、肾上腺素用量均少于对照组,且血管活性药物使用时间短于对照组,而去甲肾上腺素用量多于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患儿血管活性药物用量和使用时间比较( ±s)
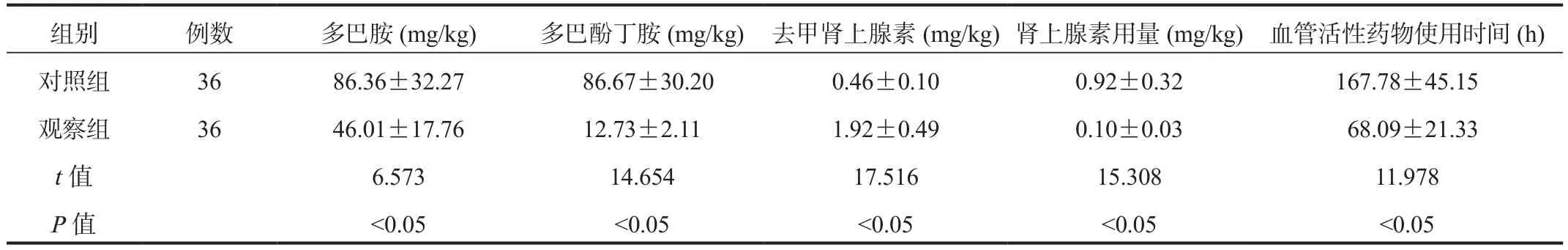
表3 两组患儿血管活性药物用量和使用时间比较( ±s)
组别 例数 多巴胺(mg/kg) 多巴酚丁胺(mg/kg) 去甲肾上腺素(mg/kg)肾上腺素用量(mg/kg) 血管活性药物使用时间(h)对照组 36 86.36±32.27 86.67±30.20 0.46±0.10 0.92±0.32 167.78±45.15观察组 36 46.01±17.76 12.73±2.11 1.92±0.49 0.10±0.03 68.09±21.33 t值 6.573 14.654 17.516 15.308 11.978 P值 <0.05 <0.05 <0.05 <0.05 <0.05
3 讨论
感染性休克与金葡萄球菌、克雷伯菌等病菌感染有关,该病可激活机体免疫细胞,导致患儿出现急性微循环功能障碍,从而导致机体脏器血液灌注减少,无法满足组织细胞代谢的需求,引发多器官功能损伤。抗休克治疗能够通过应用血管活性药物、补充血容量等方法,纠正机体微循环障碍,从而改善血液灌注不足。液体复苏是抗休克治疗的重要措施,早期液体复苏有利于维持休克患儿血流动力学稳定,改善患儿预后,而患儿的血流动力学情况又需要通过监测技术密切观察。目前临床上常采用超声心动图进行监测,其具有无辐射、无创伤性、操作简便等特点,但超声心动图监测耗时较长,技术要求较高,应用时受到一定的限制[4]。
床旁无创血流动力学指标监测,能够测量每次心脏搏动时血流动力,流经肺动脉瓣或主动脉瓣血流速度的血流动力,获得整体循环状态和患儿心脏功能指标[5]。临床研究显示,应用床旁无创血流动力学指标监测于新生儿中,具有易操作、重复性高等优点,其应用于新生儿时可信度较高,便于指导其临床治疗,实施患儿个体化评估,提升救治成功率[6]。本研究中,治疗1 h后观察组患儿的SV、CO、SVRI、CI指标均高于对照组,而HR水平低于对照组,表明在新生儿中感染性休克诊治中应用床旁无创血流动力学监测可观察患儿发生发展过程中的血流动力学变化,从而指导临床治疗,提高救治效率。
多巴胺是新生儿首选的血管活性药物,一般联合使用多巴酚丁胺,增加体循环血流量,若发生多巴胺抵抗,则给予肾上腺素以恢复正常的血压和灌注,但多巴胺、多巴酚丁胺高剂量用药可增加心肌耗氧,严重时导致心输出量减少,而肾上腺素过量可导致血压骤升、心律失常;此外,与大剂量多巴胺或肾上腺素比,去甲肾上腺素改善毛细血管和内脏血流的效果更好,不良反应更少[7]。此次研究中,观察组患儿的多巴酚丁胺、多巴胺、肾上腺素用量均少于对照组,血管活性药物使用时间短于对照组,去甲肾上腺素用量多于对照组,分析原因可能为,对照组患儿通过超声心动图进行监测,无法动态实时地了解患儿血流动学变化,其主要通过血压、尿量等临床症状的改变,根据指南选择调整血管活性药物有关,因此多使用多巴胺、多巴酚丁胺、肾上腺素,去甲肾上腺素用量较少,相应的患儿的血管活性药物使用时间较长。通过床旁无创血流动力学监测可反映患儿血流动力学的变化,根据动态监测数据及时调整补液的速度,调整血管活性药物的用量,有效补充患儿血容量,改善患儿休克症状[8]。本研究中,治疗结束后,观察组患儿的SV、CO、SVRI、CI指标均高于对照组,HR低于对照组,提示通过床旁无创血流动力学监测新生儿感染性休克患儿血流动力学的变化,有助于临床及时调整补液量和用药剂量,更好地改善患儿预后。
综上,床旁无创血流动力学监测在新生儿感染性休克诊治中具有重要作用,可以明确休克新生儿的血流动力学状态,指导合理使用血管活性药物,从而促进患儿复苏,具有临床应用价值。但是,此研究因感染性休克患儿病因不完全一致,新生儿指标缺失统一参考值,可能会影响患儿复苏效果,因此仍需开展进一步深入研究。
