急性期Stanford B型主动脉夹层患者腔内修复术后主动脉重塑
2021-11-15刘建平张永恒邹坪益唐小娇严高武
葛 静,刘建平,张永恒,邹坪益,马 蓉,唐小娇,严高武
胸主动脉腔内修复术(thoracic endovascular aortic repair,TEVAR)具有微创、安全、高效、简便等优点,已成为治疗Stanford B型主动脉夹层(type B aortic dissection,TBAD)的主要方式[1]。TEVAR术理论上可通过覆膜支架封闭TBAD患者夹层近端破口,在恢复夹层真腔血流的同时隔绝假腔血流,促进假腔血栓形成并机化吸收,即主动脉重塑,从而避免假腔持续扩张甚至破裂[2]。然而TEVAR术后主动脉形态学变化相关研究少有报道[3-4]。本研究回顾性分析2013年6月至2018年6月单中心TEVAR治疗的急性期TBAD患者临床和影像学资料,观察术前、术后主动脉真假腔直径、总直径及假腔血栓化动态变化,总结主动脉重塑情况及规律。
1 材料与方法
1.1 纳入与排除标准
纳入标准:①急性期TBAD(发病至手术时间≤14 d);②接受TEVAR治疗;③有完整的病历资料及术后1年以上影像学资料。排除标准:①术前诊断为非急性期TBAD;②急性期TBAD仅行药物治疗或外科治疗;③伴有其他严重基础疾病。
1.2 观察指标
所有患者术前,术后3、6、12个月及此后每年接受1次全主动脉CTA检查。扫描范围自头臂动脉至双侧腹股沟区,分别测量主动脉峡部、肺动脉分叉、膈肌、腹腔干、左肾动脉开口及腹主动脉分叉平面的主动脉真腔、假腔直径和总直径,记录假腔血栓化程度。所获图像通过RadiAnt Dicom Viewer工作站进行后处理。
直径测量方法:主动脉真假腔直径取垂直于内膜片的最大长度,总直径取最小直径与其垂直线平均值(图1)。由2名资深放射影像科医师分别独立测量,所有数值均取小数点后2位,单位均为mm,最终数据取两测量数据均值;两测量数据差异较大时,由第3名资深放射影像科医师测量,最终数据取第3次数据和与之相近测量数据均值;3个测量数据差异均较大,则由3名医师协商解决。根据CTA动脉期图像中对比剂充盈情况,由2名资深放射影像科医师分别独立判断假腔血栓形成程度:①假腔内血流通畅为无血栓形成;②假腔内血栓和血流同时存在为部分血栓形成;③假腔内完全血栓填塞,无血流为完全血栓形成;④假腔血栓机化,管径缩小至消失为主动脉重塑,见图2;结果一致记为最终结果,结果不一致由第3名医师判断,最终结果取与第3次判断一致结果;3个结果均不一致,则由3名医师协商解决。

图1 真假腔直径和总直径测量方法
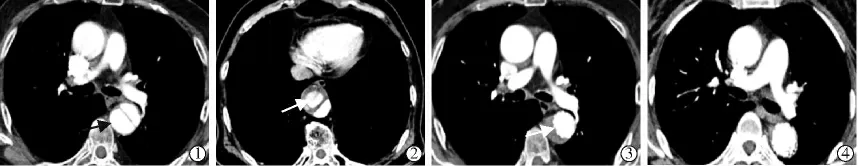
图2 假腔血栓形成程度判断
1.3 统计学分析
采用SPSS 24.0软件进行统计描述及推断。定量资料以±s表示,定性资料以频数、百分比表示,定量资料组间比较用重复测量方差分析、秩和检验,P<0.05为差异有统计学意义。
2 结果
2013年6月至2018年6月共诊治217例急性期TBAD患者,其中106例符合入组条件。入组患者中男80例(75.5%),女26例(24.5%),平均年龄(60.1±12.8)岁。有吸烟史53例(50.0%),饮酒史51例(48.1%),高血压史91例(85.8%),高血脂史43例(40.6%),冠心病史17例(16.0%),糖尿病史18例(17.0%)。
2.1 主动脉峡部平面真假腔直径变化
真腔:术前<术后3个月=术后6个月=术后12个月,直径变化在术后3个月最显著(F=50.176,P<0.001),其中术后3、6、12个月与术前比较,差异均有统计学意义(F=61.020、66.722、65.229,P<0.001);假腔:术前>术后3个月=术后6个月=术后12个月,直径变化在术后3个月最显著(F=9.572,P=0.001),其中术后3、6、12个月与术前比较,差异均有统计学意义(F=15.739、14.472、14.303,P=0.001);总直径:术前与术后3个时间点比较,差异无统计学意义(F=0.962,P=0.365),见表1。
表1 手术前后主动脉峡部平面真假腔直径和总直径变化比较 ±s,mm

表1 手术前后主动脉峡部平面真假腔直径和总直径变化比较 ±s,mm
*与术前相比,P<0.05
直径 n 术前 术后3个月 术后6个月 术后12个月 F值 P值真腔 68 20.88±4.96 28.05±3.60* 28.51±2.97* 28.55±3.08* 50.176 <0.001假腔 68 21.32±8.59 15.98±9.98* 13.68±10.94* 13.55±11.16* 9.572 0.001总直径 68 42.20±7.36 44.03±9.06 42.19±10.08 42.10±10.17 0.962 0.365
2.2 肺动脉分叉平面真假腔直径变化
真腔:术前<术后3个月=术后6个月=术后12个月,直径变化在术后3个月最显著(F=50.251,P<0.001),其中术后3、6、12个月与术前比较,差异均有统计学意义(F=82.507、73.415、71.488,P<0.001);假腔:术前>术后3个月=术后6个月=术后12个月,直径变化在术后3个月最显著(F=8.725,P=0.004),其中术后3、6、12个月与术前比较,差异均有统计学意义(F=47.179、13.836、14.205,P<0.01);总直径:术前与术后3个时间点差异无统计学意义(F=1.235,P=0.285),见表2。
表2 手术前后肺动脉分叉平面真假腔直径和总直径变化比较 ±s,mm

表2 手术前后肺动脉分叉平面真假腔直径和总直径变化比较 ±s,mm
*与术前相比,P<0.05
直径 n 术前 术后3个月 术后6个月 术后12个月 F值 P值真腔 68 15.83±4.72 23.25±4.59* 23.57±3.74* 23.62±3.68* 50.251 <0.001假腔 68 19.96±9.76 14.57±9.81* 12.52±10.94* 12.28±11.16* 8.725 0.004总直径 68 35.79±7.95 37.82±7.86 36.14±9.23 35.86±9.32 1.235 0.285
2.3 膈肌平面真假腔直径变化
真腔:术前<术后3个月=术后6个月=术后12个月,直径变化在术后3个月最显著(F=16.827,P<0.001),其中术后3、6、12个月与术前比较,差异均有统计学意义(F=22.255、28.380、25.935,P<0.001);假腔:术前与术后3个时间点直径变化差异均无统计学意义(F=1.118,P=0.321);总直径:术前与术后3个时间点差异均无统计学意义(F=3.442,P=0.052),见表3。
表3 手术前后膈肌平面真假腔直径和总直径变化比较 ±s,mm

表3 手术前后膈肌平面真假腔直径和总直径变化比较 ±s,mm
*与术前相比,P<0.05
直径 n 术前 术后3个月 术后6个月 术后12个月 F值 P值真腔 68 13.97±3.96 16.95±3.88* 18.53±4.53* 18.59±4.86* 16.827 <0.001假腔 68 18.20±7.36 17.09±7.88 16.06±9.44 16.22±9.63 1.118 0.321总直径 68 32.16±6.14 34.05±5.85 34.58±6.37 34.81±6.26 3.442 0.052
2.4 腹腔干平面真假腔直径变化
真腔:术前<术后3个月=术后6个月=术后12个月,直径变化在术后3个月最显著(F=7.195,P=0.002),其中术后3、6、12个月与术前比较,差异均有统计学意义(F=8.239、11.613、10.259,P<0.01);假腔:术前与术后3个时间点直径变化差异均无统计学意义(F=1.382,P=0.259);总直径:术前与术后3个时间点差异均无统计学意义(F=1.721,P=0.195),见表4。
表4 手术前后腹腔干平面真假腔直径和总直径变化比较 ±s,mm

表4 手术前后腹腔干平面真假腔直径和总直径变化比较 ±s,mm
*与术前相比,P<0.05
直径 n 术前 术后3个月 术后6个月 术后12个月 F值 P值真腔 68 13.41±3.72 15.31±3.85* 15.78±3.97* 15.91±4.01* 7.195 0.002假腔 68 16.24±5.68 16.01±5.56 14.94±7.09 14.95±7.12 1.382 0.259总直径 68 29.64±5.36 31.32±5.10 30.85±5.41 30.73±5.20 1.721 0.195
2.5 左肾动脉开口平面真假腔直径变化
真腔:术前<术后3个月=术后6个月=术后12个月,直径变化在术后3个月最显著(F=3.214,P=0.048),其中术后3、6、12个月与术前比较差异均有统计学意义(F=4.250、5.330、5.258,P<0.05);假腔:术前与术后3个时间点直径变化差异均无统计学意义(F=0.665,P=0.501);总直径:术前与术后3个时间点差异均无统计学意义(F=0.123,P=0.838),见表5。
表5 手术前后左肾动脉开口平面真假腔直径和总直径变化比较 ±s,mm

表5 手术前后左肾动脉开口平面真假腔直径和总直径变化比较 ±s,mm
*与术前相比,P<0.05
直径 n 术前 术后3个月 术后6个月 术后12个月 F值 P值真腔 68 12.68±3.02 13.55±3.36* 13.97±3.49* 14.10±3.81* 3.214 0.048假腔 68 12.65±3.88 11.52±4.53 11.59±5.67 11.38±6.60 0.665 0.501总直径 68 25.33±4.01 25.07±4.44 25.56±4.79 25.48±4.94 0.123 0.838
2.6 腹主动脉分叉平面真假腔直径变化
术前与术后3个时间点真腔直径、假腔直径、总直径差异均无统计学意义(均P>0.05),见表6。
表6 手术前后腹主动脉分叉平面真假腔直径和总直径变化比较 ±s,mm

表6 手术前后腹主动脉分叉平面真假腔直径和总直径变化比较 ±s,mm
*与术前相比,P<0.05
直径 n 术前 术后3个月 术后6个月 术后12个月 F值 P值真腔 68 13.01±4.53 13.40±3.30 13.64±3.92 13.99±4.13 0.756 0.454假腔 68 11.64±4.17 11.61±4.93 12.96±5.10 13.74±4.44 3.111 0.054总直径 68 24.65±5.48 25.00±4.66 26.60±5.71 27.73±5.60 2.775 0.073
2.7 假腔血栓形成情况
术前、术后3、6、12个月假腔全血栓化率变化显示,主动脉峡部平面分别为18.4%、76.3%、50.0%、47.4%,肺动脉分叉平面分别为21.1%、73.7%、43.8%、42.1%,膈肌平面分别为18.4%、42.1%、37.5%、36.8%,腹腔干平面分别为13.2%、5.3%、12.5%、10.5%,左肾动脉开口平面分别为13.0%、4.9%、0、5.2%,腹主动脉分叉平面分别为0、10.5%、6.3%、9.9%;同一时间点平面越往下假腔血栓化率越低,胸降主动脉段假腔血栓化优于腹主动脉段,见图3、4。

图3 真假腔直径及假腔血栓化变化影像
3 讨论
主动脉重塑指真腔增大、假腔血栓形成并机化吸收,假腔缩小至消失。随着TEVAR治疗TBAD患者的广泛应用,临床对TEVAR治疗关注点逐渐由封堵第一破口、降低夹层破裂风险、避免早期死亡,转变为促进假腔血栓形成、利于主动脉重塑、提高患者远期生存率[5]。大量临床研究提示,假腔血栓化程度低与TBAD患者疾病进展有关[6-8]。Kim等[9]研究发现,术后假腔血栓化程度低的TBAD患者随访期假腔体积增加比例较高,且有较高再手术率。Fanelli等[10]报道,TEVAR术后良好的主动脉重塑是减少患者远期死亡及不良事件(夹层破裂、内漏等)的关键因素之一。Mani等[11]研究报道一组慢性TBAD患者接受TEVAR治疗后,主动脉重塑组3年生存率高于主动脉未重塑组(89%比54%),可见主动脉重塑对患者预后至关重要。
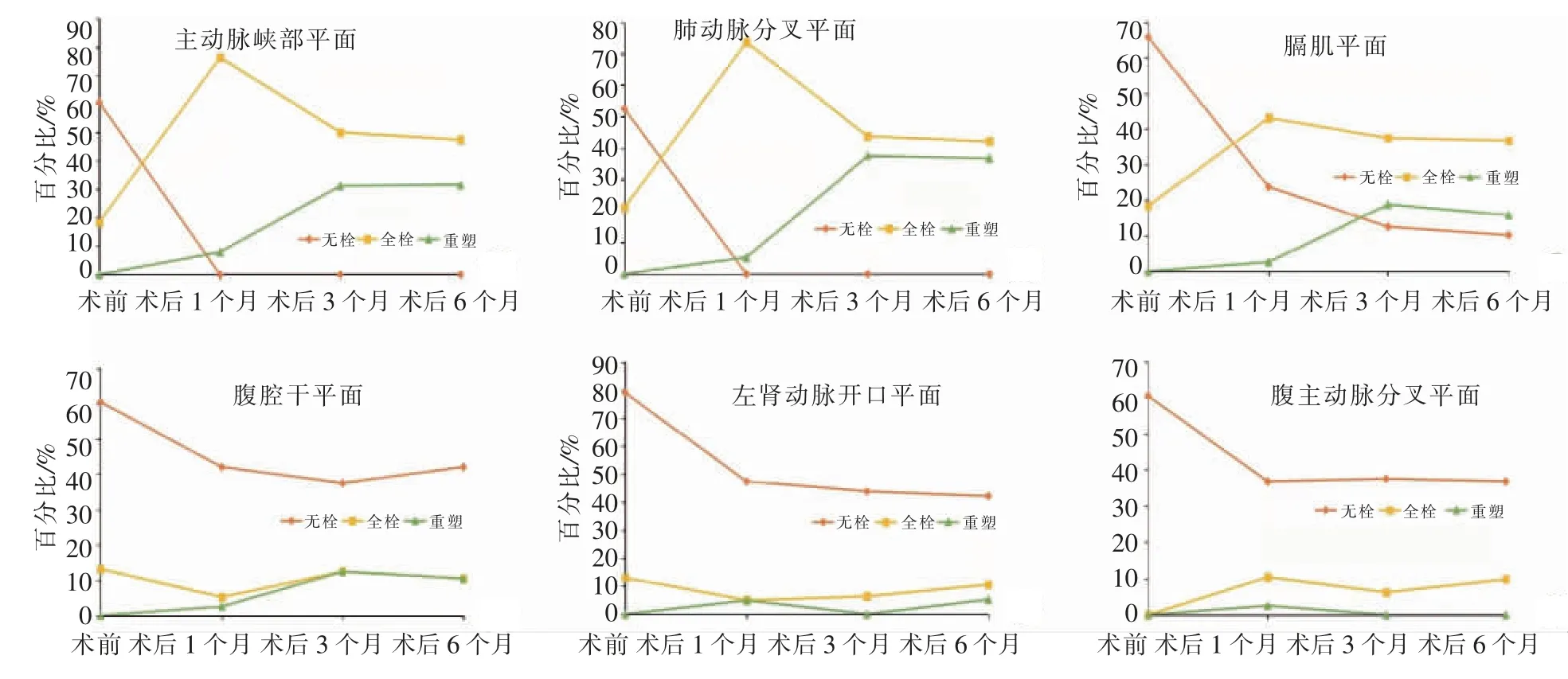
图4 各平面术前,术后3、6、12个月假腔血栓形成比较
目前对评价TEVAR术后主动脉形态学变化的测量参数尚无统一标准。有学者采用真腔指数和假腔指数评价TEVAR术后主动脉形态学变化,真腔指数=真腔直径/(真腔直径+假腔直径),假腔指数=假腔直径/(真腔直径+假腔直径)[12]。更有学者通过比较患者术前、术后主动脉最大直径、真假腔面积、真假腔容积和主动脉总容积评价TEVAR术后主动脉形态学变化[13-14]。考虑到主动脉真假腔直径变化趋势与真假腔面积和容积变化趋势一致,面积、容积测量步骤繁琐,计算公式复杂,人为误差较大,且临床决策多参考真假腔直径,本研究采用真假腔直径变化和假腔血栓变化评估TEVAR术后主动脉形态学变化。
主动脉不同节段重塑情况有所不同,因此研究中选择不同的具有代表性平面进行测量是关键一步。常用平面有很多,如主动脉峡部、左锁骨下动脉开口、气管隆凸、肺动脉分叉、左心房下缘、膈肌、主动脉裂孔、腹腔干、肠系膜上动脉、左肾动脉开口、腹主动脉分叉等平面[13,15-16]。本研究结合TEVAR术后主动脉重塑特点及相关指南推荐,选择主动脉峡部、肺动脉分叉、膈肌、腹腔干、左肾动脉开口及腹主动脉分叉等6个平面,对TBAD患者TEVAR术后主动脉形态学变化进行评估。这几个平面分别相应代表胸降主动脉近段、中段、远段,腹主动脉近段、中段、远段。
本研究显示胸降主动脉段真腔增大、假腔缩小,总直径无明显变化,真假腔直径变化在术后3个月最显著;假腔全血栓化率较高,尤以主动脉峡部平面和肺动脉分叉平面为甚;腹主动脉段真腔增大、假腔和总直径无明显变化,假腔全血栓化率低。贺行巍[16]研究报道,TEVAR术后主动脉峡部平面、肺动脉分叉平面、膈肌平面真腔扩大,差异有统计学意义(P<0.05),主动脉峡部平面、肺动脉分叉平面、膈肌平面、腹腔干平面假腔完全血栓化比例分别为87.5%、86.2%、71.1%、12.5%。饶从亮[17]研究显示,TEVAR术后3、6、12个月影像学随访显示左锁骨下动脉开口平面、肺动脉分叉平面、膈肌平面真腔扩大、假腔缩小,差异有统计学意义(P<0.05);腹主动脉段真腔扩大、假腔缩小,差异无统计学意义(P>0.05);膈肌以上胸降主动脉段术后12个月至少50%假腔完全血栓形成并机化吸收。陈豪等[18]报道TEVAR术后1、6个月主动脉峡部段、胸降主动脉中段、胸降主动脉远段真腔管径均较术前增大(P<0.05),假腔管径均较术前缩小(P<0.05);腹主动脉腹腔干段、腹主动脉分叉段真腔较术前增大(P<0.05),假腔与术前差异无统计学意义(P>0.05);术后6个月主动脉峡部段、胸降主动脉中段、胸降主动脉远段假腔完全血栓化率分别为30.4%、44.3%、40.5%,腹腔干段、腹主动脉分叉段分别为11.4%、0。
本研究认为胸降主动脉段主动脉重塑良好,是因为覆膜支架封闭了夹层第一破口,真腔在覆膜支架径向支撑力作用下增大,假腔无法从第一破口或胸降主动脉段其他破口获得血流而出现血液瘀滞,从而形成血栓并最后机化吸收。腹主动脉段主动脉重塑不良,可能与远端破口旷置有关。主动脉夹层往往存在多个破口,TEVAR术后第一破口被封堵,支架覆盖段以远首个破口成为新的第一破口,血液在压力差驱动下由新的第一破口进入假腔,至假腔血液无法血栓化,且远端夹层缺乏覆膜支架径向支撑力作用,真腔无法得到明显扩张[19]。结合既往主动脉重塑相关文献报道和本中心临床实际情况(对远端破口多实行旷置处理,只对膈肌以上远端破口实行一期处理),本研究认为腹主动脉段重塑不良可能与远端破口有关,但TEVAR术后随访远端假腔直径和主动脉总直径变化不显著提示夹层可能稳定,短期远端破口暂无需手术处理,但严密影像学随访对于远端破口尚未处理患者十分重要。远端破口远期是否需要处理及如何处理,需要更长随访研究提供答案。
本单中心回顾性研究样本量较小、随访时间较短、失访率较高,研究观点还需多中心、大样本远期随访进一步验证。
