完全植入式静脉输液港3种植入途径临床对比
2021-11-15张旭刚于海蛟刘永波李维青李宝重姜福胜
张旭刚,于海蛟,刘永波,李维青,李宝重,姜福胜
完全植入式静脉输液港(totally implantable venous access ports,TIVAP)是可长期留置的中心静脉输液装置,具有携带方便、日常护理简单、减少穿刺血管次数等优点,普遍应用于需要多次输注化疗药物的肿瘤患者或需要长期静脉营养支持患者[1-2]。目前TIVAP植入途径主要有经皮静脉穿刺和外周静脉切开植入。本研究对经颈内静脉穿刺、经锁骨下静脉穿刺、经头静脉切开等3种常用植入方法进行临床分析,探索不同入路TIVAP植入技术的可行性、安全性和临床实用性,为临床应用提供理论依据。
1 材料与方法
1.1 临床资料
2018年1月至2019年12月在北京世纪坛医院接受TIVAP植入术患者共320例。根据植入方式不同,将患者分为经颈内静脉穿刺组(A组,n=205)、经锁骨下静脉穿刺组(B组,n=60)、经头静脉切开植入组(C组,n=55)。患者中肺癌82例,乳腺癌135例,胃癌42例,肠癌53例,其他恶性肿瘤8例。采用三向瓣膜式导管的7 F或8 F植入式静脉TIVAP。
1.2 植入方法
A组:患者去枕平卧,肩部垫高,面部略转向对侧,取胸锁乳突肌三角顶点上方约1 cm为穿刺点,对穿刺风险较高、静脉条件较差患者首选超声导引下穿刺;1%利多卡因局部麻醉,5 mL注射器试穿刺成功后更换穿刺针,沿原路进针,见回血后撤出穿刺针,置入导丝,扩张皮肤,置入穿刺鞘,拔除内芯后置入导管;锁骨下三横指处建立TIVAP囊袋,导管经皮下隧道引至囊袋处,裁剪导管至合适长度后与注射座相连,固定注射座,缝合伤口。
B组:常规选择右锁骨下入路穿刺置管,取锁骨中点下缘一横指处为穿刺点,进针时针尖先抵向锁骨,然后回撤,再抬高针尾,紧贴近锁骨下缘负压进针,穿刺成功后步骤同上。
C组:患者平卧位,取锁骨下窝处胸大肌与三角肌肌间沟表面长约3 cm切口,在肌间沟内游离并显露出头静脉,远端结扎,近端系线后切开,挑起静脉前壁,顺血管方向置入导管,裁剪导管至合适长度后与TIVAP注射座连结上锁固定;于切口处胸大肌前方游离皮下制作囊袋,固定注射座,缝合伤口。
术后3组患者均常规接受胸部X线片检查(图1),明确导管头端位置,同时可检查有无气胸、血胸等并发症发生。
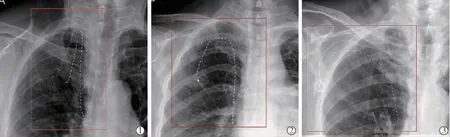
图1 3组TIVAP植入术后胸部X线片检查比较
1.3 观察指标
观察并记录3组患者一般资料、超声导引例数、手术时间、置管长度等;早期并发症包括气胸、血胸、血肿、损伤动脉、伤口感染等;晚期并发症包括堵管,皮肤破溃,TIVAP底座翻转或移位、折断,血栓形成,体位性堵管等。术后3~6个月电话随访,以问卷调查形式进行,调查患者TIVAP植入术后生活质量和满意度情况。疼痛评分采用视觉模拟评分(VAS)(1=无痛感,10=最大痛感)。
1.4 统计学方法
2 结果
3组患者一般资料显示,性别、年龄、体质量指数(BMI)差异无统计学意义(P>0.05),A组置管长度为最长(P<0.05),B组、C组各有2例患者置管失败,转为其他入路方式,见表1。

表1 3组入路方式一般资料比较
早期并发症比较显示,3组患者均无血胸、空气栓塞等严重并发症发生;C组患者无气胸、损伤动脉、局部血肿发生(P<0.05);B组患者气胸、损伤动脉、局部血肿发生率均为3组最高(P<0.05);B组、C组较A组更易发生导管尖端未能置入上腔静脉(P<0.05);3组患者伤口感染发生差异无统计学意义(P>0.05),见表2。晚期并发症比较显示,3组患者堵管、囊袋处皮肤感染或破损、血栓形成、导管相关性感染并发症发生率差异均无统计学意义(P>0.05);A组、B组导管成角折叠或卡压发生率明显高于C组(P<0.05),且较C组更易发生体位性堵管(P<0.05),如上肢外展或颈部活动时,见表3。

表2 3组患者早期并发症比较 n(%)
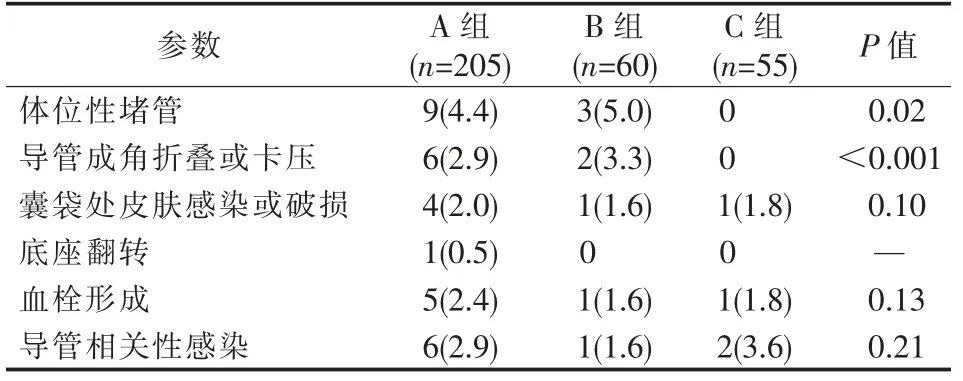
表3 3组患者晚期并发症比较 n(%)
术后3~6个月电话随访显示,3组患者上肢活动不适感差异有统计学意义(P<0.05),疼痛VAS评分、影响穿衣、影响睡眠差异无统计学意义(均P>0.05),见表4。

表4 术后满意度比较
3 讨论
许多恶性肿瘤患者需要多周期、长时间应用多种化疗药物,但由于体表浅静脉管径细、血流量小,长期大剂量应用化疗药物后可引起血管内膜损伤,诱发血栓形成或静脉炎,甚至皮肤坏死等[3]。TIVAP作为一种可长期使用的静脉输液通路,不仅可输入化疗药物、血液制品及全肠外营养等,还可进行血样采集,具有维护简单、可反复穿刺、感染风险低等优点,能有效预防周围血管静脉炎,极大改善患者生活质量[4]。
临床常用的TIVAP植入方法,主要分为穿刺植入和切开植入。常见静脉穿刺植入可通过颈内静脉、锁骨下静脉、头臂静脉、腋静脉、股静脉、肋间静脉等入路。静脉切开植入方法采取直视下游离静脉,远心端结扎,近心端植入导管并结扎固定,可选择的静脉有头静脉、颈外静脉等[5]。一项meta分析纳入45篇文章共11 381例患者,结果表明静脉切开法或穿刺植入法均为安全有效的TIVAP植入方法,但穿刺法严重并发症发生率为4.5%,而静脉切开法仅为0.9%[6]。
经颈内静脉穿刺入路法易于学习、操作简单、穿刺成功率高,但盲穿刺易误伤胸膜顶或颈总动脉,从而引起颈部血肿、气胸、血胸等并发症[7],而选择彩色超声导引穿刺可有效地避免并发症发生[8]。由于颈内静脉穿刺点较高,导管需要在颈部返折后与前上胸壁的TIVAP底座连接,所以导管长度最长。本研究A组导管长度明显长于B、C组。此外,经颈内静脉入路导管在皮下潜行距离长,且需要跨过锁骨,上肢或颈部活动时会增加导管移位或体位性堵管发生率[9];导管大角度返折易致导管成角折叠或断裂发生[10];消瘦患者颈部可见明显皮下导管走行,长期可造成颈部条索状瘢痕形成,影响颈部美观且伴有明显牵拉感[11]。
经锁骨下静脉入路植入TIVAP美观且易于操作,但存在诸多不足。由于锁骨下动静脉紧邻,且两者伴行距离长,经皮穿刺时误伤动脉风险较大,发生率为6%~8%[12]。锁骨内侧1/3处锁骨下动静脉的后方为胸膜顶和肺尖,该处穿刺发生血胸、气胸概率更高[13]。一项包括3项随机对照研究和9项非随机对照研究共3 905例患者的meta分析对颈内静脉和锁骨下静脉穿刺进行对比,结果显示颈内静脉更适合作为导管植入的中心静脉,并发症少,优于锁骨下静脉穿刺[14]。本研究中B组患者气胸、损伤动脉、局部血肿发生率最高。此外,由于受到第1肋骨和锁骨长期反复挤压,导管老化进度加快,引起狭窄、阻塞或血栓形成,最终可导致导管破损或断裂[15]。
经头静脉入路植入方式有很多优势,头静脉在胸大肌与三角肌间隙平均直径为3~8 mm,易于解剖暴露,无需建立皮下遂道,无需彩色超声导引,直视下操作可避免损伤大血管和神经,避免导管牵拉或成角发生,完全避免气胸和血气胸发生[16-17]。有研究回顾性比较358例患者,结果显示通过头静脉切开植入TIVAP安全、快速,成功率高,而头静脉方法不可行时,颈外静脉是安全有效、合适的替代方法[18]。本研究数据表明,头静脉组无气胸、无损伤动脉及局部血肿发生。由于存在解剖变异或头静脉管径细小而无法使用,头静脉切开方法失败率较穿刺法高[19]。本研究中有1例患者切开后未能找到头静脉,1例因头静脉细小无法置管,改行颈内静脉穿刺途径置管。
总之,3种TIVAP植入方法均安全有效。穿刺植入途径普及率高,简单易学,结合超声导引成功率高;头静脉切开植入途径严重并发症发生率最低,但置管失败率较穿刺途径高。随着TIVAP应用普及,3种植入方式均应掌握,值得推广。
