腔内心电图定位肿瘤晚期卧床患者PICC尖端位置的准确性研究
2021-11-15李江花朱玉欣李玲敏尹欣欣王智乔娜李玉霞
李江花 朱玉欣 李玲敏 尹欣欣 王智 乔娜 李玉霞
经外周静脉置入中心静脉导管(PICC)以其操作对体位要求相对不高、风险小、可输注任何刺激性药物等特点,广泛应用于肿瘤晚期患者的营养支持及疾病治疗中[1,2]。有文献报道导管过深、过浅或异位易增加静脉炎、血栓形成、堵管、心律失常等并发症风险,并可缩短导管留置时间,故导管尖端定位是否合适至关重要[3,4]。晚期肿瘤患者多为被动体位、配合差,置管前体外测量易出现误差;置管后胸片定位,因定位滞后、辐射污染、图片欠清晰等因素给临床安全置管带来一定局限性。腔内心电图定位技术实时、经济,弥补了体外测量及胸部正位片定位的不足[5],但其定位准确性仍待商榷。CT检查对组织扫描的层面多为1 mm和5 mm[6],可准确测量出上腔静脉长度及位置,从而协助判断心电图、胸片定位的准确性,及时调整导管至合适位置具有一定的临床意义。本研究通过追踪患者置管后胸部CT影像,观察腔内心电图、胸片定位与胸部CT定位的一致性,以期综合各种定位方法,得出更客观、准确的判断,为晚期肿瘤卧床患者安全使用PICC提供科学依据。
1 资料与方法
1.1 一般资料 收集2017年2月至2020年1月河北省退役军人总医院和石家庄市人民医院住院的需进行PICC置管的肿瘤晚期卧床患者192例为研究对象。纳入标准:(1)年龄≥18岁;(2)肿瘤晚期卧床患者;(3)经上肢静脉置入PICC;(4)体表心电图为窦性心律;(5)通过心电图实时定位;(6)置管后常规行胸部正位片定位;(7)置管后有胸部CT检查影像;(8)三种定位方法采取的体位均为平卧位;(9)获得患者知情同意。排除标准:(1)拍摄胸部CT时导管脱出;(2)心电图采集资料不全;(3)X线胸片显影不清。
1.2 方法
1.2.1 物品准备:一次性PICC穿刺包,PICC套件(单、双腔),彩色多普勒超声机,十二导联心电图机,10 ml注射器2~3个,1 ml注射器1个,2%葡萄糖酸氯己定醇皮肤消毒剂,2%利多卡因注射液5 ml、0.9%氯化钠500 ml 1袋、两端金属鳄鱼嘴无菌导联线1根。
1.2.2 操作方法:置管前评估患者病情、治疗方案,选择合适的型号及腔数导管;选择上肢肘横纹上10 cm处置管,体表测量预置管长度,首选贵要静脉,次选肱静脉,再选头静脉;患者被动体位为平卧位,整臂消毒,建立最大无菌区域,在超声引导下改良塞丁格(MST)技术穿刺[7],穿刺成功后缓慢将导管送至预定刻度,初步判断导管到位后,进行下一步操作。
1.2.3 心电图定位法:置管前连接肢体导联采集体表心电图图谱并打印备用,置管成功后连接肢体导联,并将红色导联线与导管内支撑导丝相连,向导管内缓慢推注0.9%氯化钠2 ml,观察腔内心电图P波的变化,P波波幅增高达最大,出现负向时外撤导管至负向消失或小负向波为特征性P波。重新调整,直至出现特征性高尖P波,固定导管进行下一步操作。
1.2.4 腔内心电图定位法判断标准:导管进入上腔静脉后,P波波幅开始增高,导管达上腔静脉下部或上腔静脉与右心房交界处(cava atrium junction,CAJ)时,P波波幅达最高,即为特征性P波,出现负正双向或负向波,说明导管进入心脏内。
1.2.5 胸部X线定位法判断标准:拍摄胸部正位片,导管尖端位于胸椎(Thoracic,T)T6~T8水平为合适位置,
1.2.6 胸部CT定位法评定标准:根据胸部CT断层扫描的“层距及层数”,计算出上腔静脉(superior vena cava,SVC)长度,将SVC为分成3等份,导管尖端位于SVC下1/3处或SVC与CAJ为导管尖端到达合适位置,位于SVC中部、上部为位置过浅,位于右心房或右心室为位置过深[9]。

2 结果
2.1 患者一般情况 199例中非窦性心律20例(房颤18例,起搏心律2例),导管脱出16例,心电图资料不全10例,胸部正位片显影欠清晰4例,最终纳入149例。男85例,24~99岁,平均年龄(71.59±15.30)岁;女64例,38~104岁,平均年龄(75.03±12.36)岁;其中食管癌28例,肝癌21例,肺癌20例,胃癌17例,直肠癌10例,脑瘤8例,乳腺癌7例,结肠癌7例,胰腺癌6例,胸腺癌4例,淋巴瘤3例,卵巢癌3例,宫颈癌2例,肾癌2例,其余11例;左上肢置管109例,右上肢置管40例;贵要静脉置管99例,肱静脉置管50例。
2.2 胸部CT测量患者SVC长度不同性别间比较 男性患者SVC长度与女性比较,差异有统计学意义(t=5.161,P=0.000)。见表1。

表1 胸部CT测量患者SVC长度不同性别间比较
2.3 胸部正位片中导管尖端在T6~T7与T8准确性比较 胸部正位片中,PICC尖端到达T6~T7 90例,位置正常59例(65.56%),异常31例(34.44%);T8共35例,位置正常20例(57.14%),异常15例(42.86%),差异无统计学意义(χ2=0.767,P=0.381)。
2.4 腔内心电图定位与胸部正位片定位一致性 心电图定位出现特征性P波共138例,无变化P波11例:按照增高的P波与QRS波波幅比值(P/R),将特征性P波分为两类,P/R≥50%和P/R<50%,其例数分别为119例、19例。心电图定位与胸部X线正位片定位灵敏度99.20%(124/125),特异度41.67%(10/24)。出现特征性P波与无变化P波间患者年龄差异有统计学意义(t=-4.359,P=0.000)。见表2。

表2 心电图定位与胸部X线正位片定位的一致性 n=149,例(%)
2.5 腔内心电图定位与胸部CT定位一致性 胸部CT定位出现特征性P波138例中理想位置共81例,过浅21例,过深36例;无变化P波11例,其中理想位置1例,过浅7例,过深0例,异位3例。心电图与胸部CT定位的灵敏度98.78%(81/82),特异度14.92%(10/67)。见表3。
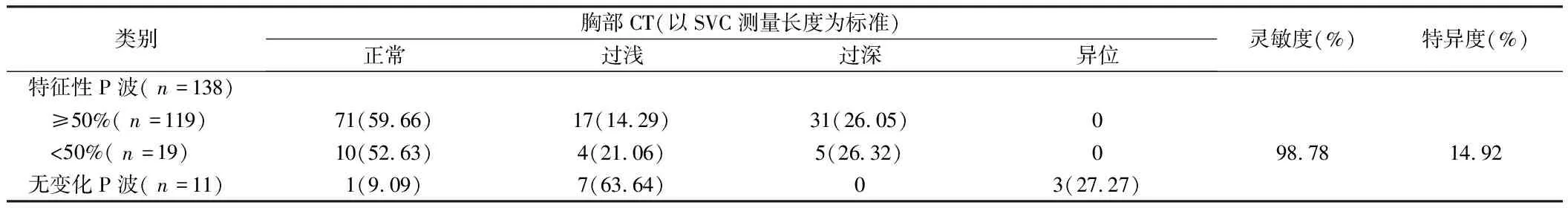
表3 心电图定位与胸部CT断层扫描定位的一致性 例(%)
2.6 胸部正位片与CT定位的一致性 胸部正位片定位导管尖端在理想位置(T6~T8)125例,其中T6、T7、T8分别为25例、65例、35例;非理想位置24例,过浅15例,过深6例,异位3例。胸部CT125例中理想位置79例,过浅16例,过深30例;非理想位置24例中3例合适,12例过浅,6例过深,3例异位;胸部正位片定位与CT断层扫描定位的灵敏度96.34%(79/82),特异度31.34%(21/67)。见表4。

表4 胸部正位片与胸部CT断层扫描定位的一致性 例(%)
2.7 上腔静脉长度致胸部正位片定位误差 用CT对所有患者SVC长度进行测量,对胸部正位片PICC尖端达T7水平,过浅6例的SVC长度平均(8.58±1.39)mm,过深15例的SVC长度平均(7.16±1.42)mm,差异有统计学意义(t=2.092,P=0.033);位置正常44例的SVC长度平均(7.84±1.33)mm,SVC浅>SVC正常>SVC深;T8水平位置正常20例的SVC长度平均(8.05±1.24)mm,过深15例的SVC长度平均(6.77±0.94)mm,差异有统计学意义(t=-3.335,P=0.001)。胸片过浅
3 讨论
PICC尖端的理想位置,美国2016INS指南[9]和我国静脉输液治疗操作规范[10]均推荐在SVC下1/3和或上腔静脉与右心房交界处(CAJ),目前临床定位方法多采用体表测量预置管长度、胸部正位拍片、腔内心电图定位技术、CT模拟定位机定位等,导管尖端位置会随着患者体位、肢体、呼吸、膈肌等改变而变化,临床观察各种定位方法都有其不足之处,胸部CT追踪导管尖端位置对于重症卧床患者更有临床意义,本研究综合各种定位方法以期使导管定位更加客观、准确。
3.1 体位对定位准确性的影响 美国INS指南标准23中心血管通路装置的尖端位置篇指出,对于经上肢置入的PICC而言,呼吸运动、手臂运动和体位的变化都会引起导管尖端移至CAJ的上方或下方偏移至右心房,通常PICC置管时患者采取的体位是平卧位,而在置管后拍摄胸部正位片时是站立位,有研究显示,平卧位转变为站立位时,膈肌会下降,导管相对会回缩2 cm 左右,而患者通过PICC进行静脉输液时仍是平卧位,所以站立位胸部正位片定位导管尖端位置存在一定的误差[9]。本研究对象为晚期肿瘤卧床患者,其自理能力评分(ADL)为重度依赖(ADL≤40分),无法实现床椅转移,故本研究对象均采用置管过程中辅助心电图定位、置管后拍摄床旁胸片、后期追踪胸部CT检查等收集资料,因患者置管、导管定位方法以及使用导管输液时均为平卧位,相对减少了体位改变对导管尖端位置的影响。三种定位方法综合判断导管位置是否合适的研究可靠、实用,相对误差小。
3.2 胸部CT检查影像作为导管定位的临床价值 CT影像无重叠,图像清晰,病变部位定位精准[6]。传统的X线曝光原理是将X射线途径人体组织的影像重叠而成,会随着摄片时中心线位置的变化而改变,定位缺乏准确性。已有研究将CT定位用于肿瘤化疗患者[11],本研究将追踪CT影像用于肿瘤晚期卧床患者置管,弥补了其他定位方法的不足,使PICC尖端定位更客观精准。CT通过断层扫描,将层数×层距便可相对准确测量并计算出SVC长度、SVC入口及出口(CAJ)位置,本研究显示男性SVC长度为(8.08±1.55)cm,女性(6.88±1.16)cm,SVC长度男性比女性显著要长(t=5.161,P=0.000),可依据此计算出导管预置入长度,以减少导管体外测量的误差。CT断层扫描层一般为1 mm、5 mm,判断导管尖端位置的误差相对较小,利于判断PICC尖端位置的安全区间。追踪患者胸部CT验证腔内心电图定位与胸部正位片定位的准确性,取材方便,收集资料不违背医学伦理,不增加患者额外医疗费用,其观察导管尖端的具体位置及判断导管异位奇静脉具有明显的优势,为临床补充判断导管尖端位于合适位置有一定的临床意义。
3.3 腔内心电图定位与胸部正位片定位一致性研究 目前我国腔内心电图定位技术已逐渐应用于临床,但因我国的静脉治疗行业标准未将此方法纳入PICC定位的标准中,先仍处于研究阶段,故PICC置管过程中辅助腔内心电图定位后,仍需常规进行胸部正位片验证,特征性P波的指导意义以及两种方法定位的一致性有待进一步探讨。
本研究149例患者中,(1)出现特征性P波的患者138例,占92.62%(138/149),即大部分患者会出现特征性P波,其中导管到位124例,占出现特征性P波的89.86%(124-138),过浅8例,过深6例,但异位0例,即出现特征性P波导管尖端就不会异位。导管过浅,可能与仅出现特征性P波,但P波起始部未出现负向波;导管过深可能与操作者认为宁深勿浅,导管容易调整有关。(2)无变化P波仅11例,占7.38%(11/49),占比例很小,即置管时P波无变化很少发生,是判断导管不到位的指标,其中7例过浅,3例异位,仅1例到位,过深0例,过浅和异位占到大多数,不会有过深现象出现。腔内心电图定位与胸部正位片定位的灵敏度很高99.20%,特异度不高为41.67%,可能因胸部正位片无法准确描述骨性标志与心脏大血管的对等关系,胸片定位导管是否合适存在一定缺陷。
3.4 腔内心电图定位准确性探讨 目前腔内心电图定位在临床的应用价值得到高度认可[8],在预防导管异位方面具有一定的优势。研究将胸部CT作为参考标准,本研究显示149例患者中138例出现特征性P波,无异位病例,其中有28例在心电图定位途中未出现特征性P波,经调整后出现,极大地起到了预防导管尖端异位的几率,在预防导管异位方面有临床意义。
腔内心电图定位与胸部CT断层扫描定位的灵敏度高达98.78%,但特异度仅14.92%。138例出现特征性P波中仅有81例到位,过浅有21例,可能与体表测量误差、前裁剪导管裁剪长度有限有关。部分患者P波波幅明显增高,但CT影像却发现导管位于SVC中部,可能与导管裁剪过短,无法观察到P波负向波出现。有36例过深,可能与操作者担心置管初期穿刺点渗血、渗液易致导管固定不牢外移,而外撤导管比导管过浅再送入感染风险小有关。但应注意观察患者是否出现心悸、心律失常等情况,一旦发现此问题,应及时外撤导管至合适位置。
无变化P波的临床意义:本研究P波无变化11例,CT影像验证位置合适1例、过浅7例和异位3例,无过深病例,说明无变化P波与导管不到位关系密切。11例患者曾经过多次调整均未出现特征性P波,可能与患者年龄较大(81.00±4.94)岁,特征性P波患者年龄(72.56±14.54)岁,差异有统计学意义(P=0.000),窦房结机能下降有关;7例过浅均在SVC上部,可能与患者被动、驼背致体位体表测量误差较大,故导管裁剪过短有关;3例异位中2例腋静脉返折,1例异位颈内静脉,与患者被动体位、长期输液血管壁增厚变细、血管硬化屈曲等导管容易异位有关。P波波幅无变化,高度警惕导管异位可能,提醒操作者应及时调整导管,以防导管异位或过浅。虽然腔内心电图定位有其不确定性,但辅助PICC置管定位扔起到了积极的指导作用。
3.5 胸部正位片定位准确性探讨 在我国静脉治疗卫生行业标准[10]中指出,PICC置管后通过X线确定导管尖端位置。在置管时辅助心电图定位后,仍需胸部拍片来验证,胸片能完整看到导管走行、是否打折或异位的位置,因其价格低廉、数字技术观片快,目前仍是临床PICC定位的重要方法。有文献认为的导管尖端到达T6~T7为SVC下1/3或CAJ处为理想位置[12,13],本研究通过胸部CT测量出SVC长度及位置,得出T8亦可为理想位置,T6~T7与T8二者定位差异无统计学意义(χ2=0.767,P=0.381),即T6~T8均为胸部正位片中PICC尖端理想位置。
本结果可知胸部正位片与胸部CT定位的灵敏度高达96.34%,特异度低仅31.34%。本研究胸部CT追踪导管位置,测量出患者SVC长度,得出胸部正位片处于理想位置共125例,但真正到位仅79例,过浅16例、过深30例,通过测量所有患者的SVC长度,发现过浅的患者SVC过长,而过深的患者SVC过短;非理想位置
综上所述,PICC尖端到达理想位置是为肿瘤晚期卧床患者提供可靠、有效、长期静脉治疗通道的关键。通过疾病诊断胸部CT追踪结果,对心电图定位与X线定位的准确性进行研究,心电图定位的在预防异位方面有很强的指导意义。
