微通道经皮肾镜取石术联合金属清石鞘对上尿路结石伴同侧肾囊肿的治疗效果
2021-11-15杜友怀钟伟孙洪才
杜友怀,钟伟,孙洪才
(1.乐山市人民医院泌尿外科;2.沐川县人民医院泌尿外科,四川 乐山 614000)
上尿路结石主要指肾、输尿管结石,是泌尿外科常见疾病,多发于男性、中壮年人群。肾囊肿是成人常见的获得性疾病,可单发,也可与结石合并发生[1]。既往研究[2]认为,肾囊肿的形成会对肾或输尿管上段造成一定程度的压迫,长此以往,会导致上尿路梗阻,从而引发结石。目前,临床根据结石的性质、位置、大小及其对泌尿系的影响将治疗方法分为内科保守治疗、开放取石术、腹腔镜取石术、经皮肾镜取石术(percutaneous nephroscope lithoipsy,PCNL)等。随着微创技术的发展,微通道PCNL(minimally invasive percutaneous nephroscope lithoipsy,MPCNL)术已成为上尿路结石的常用治疗方法[3]。但对合并肾囊肿患者,在高压灌注下进行清石操作,易导致肾盂高压,从而引起脓毒血症等严重并发症。近年来,金属清石鞘与MPCNL术联合的安全性和有效性得到验证[4]。但目前现有研究多为病例报告或缺乏对照实验。本研究以无清石鞘为对照,拟探讨MPCNL联合金属清石鞘对上尿路结石伴同侧肾囊肿患者结石清除率、围术期血红蛋白水平及手术并发症发生率的影响。
1 资料与方法
1.1 一般资料
选择2016年5月至2020年9月乐山市人民医院诊治的83例上尿路结石伴同侧肾囊肿患者作为研究对象。纳入标准:(1)经泌尿系统X片、静脉尿路造影等影像学检查检查确诊为上尿路结石伴同侧肾囊肿;(2)均为单发性囊肿;(3)患侧肾无输尿管狭窄、解剖结构异常等症状;(4)患者知情同意,且均经医院伦理委员会审核通过。排除标准:(1)合并严重泌尿系感染、心肺功能不全者;(2)全身出血性疾病者;(3)存在肾肿瘤、肾移植病史者;(4)既往存在肾脏手术者;(5)脊柱侧弯、俯卧位困难者。根据治疗方式不同将患者分为对照组(n=41)和研究组(n=42),两组患者年龄、性别、体质量指数、结石位置及结石直径等一般资料比较,差异无统计学意义(P>0.05)。见表1。
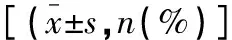
表1 两组患者一般资料比较
1.2 治疗方法
患者入院后进行常规检查,根据检查结果对症处理,如存在泌尿感染者给予抗生素治疗,纠正水电解质酸碱平衡代谢紊乱等。术前患者常规禁食12 h、禁饮4 h。给予患者气管插管全麻。在膀胱镜下向手术侧输尿管逆行插入F5输尿管导管,顶端进入肾盂或结石远端,留置尿管。患者取俯卧位,腰部稍垫高,通过输尿管导管推注加压生理盐水,形成人工肾积水。在B超引导下观察结石的位置、大小和数目,并结合术前CT结果定位穿刺,采用肾穿刺针刺向目标肾盏,拔出针芯,有尿液流动则穿刺成功。经针鞘置入斑马导丝,采用筋膜扩张器进行扩张,扩张至F16,研究组置入自制F16可吸引金属清石鞘,找到结石位置,然后连接负压吸引装置与结石收集器,负压调至35 kPa;对照组采用钛激光碎石取石,碎石完毕,拔除输尿管导管,顺行放置双I管。再根据囊肿位置进行囊肿内切开引流术或肾囊肿去顶术,术毕留置肾造瘘管,术后夹闭肾造瘘管30~60 min进行止血,常规给予抗生素预防感染。术后3 d复查CT,评估结石清除以及囊肿治疗效果。若患者结石残留较多,则一周后考虑行Ⅱ期手术。
1.3 观察指标
(1)结石清除率:术后3 d复查CT,比较两组患者I期结石清除率,以结石直径小于3.0 mm为标准。(2)血红蛋白(Hb)和红细胞压积(HCT):于手术前后抽取空腹静脉血,采用血细胞仪检测Hb和HCT水平。(3)肾功能:于手术前后检测其血肌酐(Scr)、β2-微球蛋白(β2-MG)和血尿素氮(BUN)水平。(4)氧化应激反应:采用酶联免疫吸附法检测皮质醇(Cor)、肾上腺素(AD)和去甲肾上腺素(NE)水平。试剂盒均由深圳市科润达生物工程有限公司提供。(5)手术并发症:统计两组患者围术期并发症发生率,包括腹腔脏器损伤、尿源性脓毒血症、发热和感染。
1.4 统计学分析
2 结果
2.1 两组患者结石清除率比较
研究组患者结石清除率为97.62%(41/42),对照组患者结石清除率为85.37%(35/41),研究组高于对照组,差异有统计学意义(P<0.05)。
2.2 两组患者Hb和HCT水平比较
术前两组患者Hb、HCT水平比较,差异无统计学意义(P>0.05),术后两组Hb、HCT水平均明显降低,且研究组高于对照组(P<0.05)。见表2。
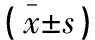
表2 两组患者HB和HCT水平比较
2.3 两组患者肾功能比较
术前两组患者肾功能指标水平比较,差异无统计学意义(P>0.05),术后两组上述指标水平均显著上升,且研究组低于对照组(P<0.05)。见表3。
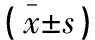
表3 两组患者肾功能比较
2.4 两组患者氧化应激反应比较
术前两组患者氧化应激指标水平比较,差异无统计学意义(P>0.05),术后两组患者上述指标水平均显著升高,且研究组低于对照组(P<0.05)。见表4。
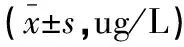
表4 两组患者氧化应激反应比较
2.5 两组患者术后并发症比较
两组患者术后并发症发生率比较,差异无统计学意义(P>0.05)。见表5。
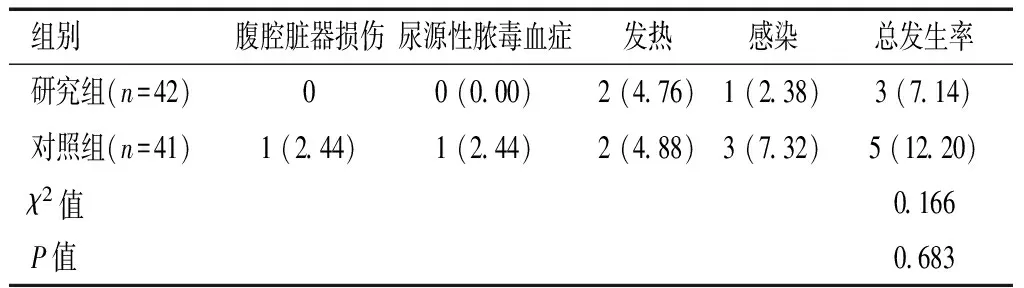
表5 两组患者术后并发症比较 [n(%)]
3 讨论
上尿路结石是泌尿外科常见疾病之一,一项流行病学调查[5]显示尿路结石患者占同期泌尿外科住院患者的39.66%,其中男性明显多于女性,发病年龄高峰段位于41~70岁。近年来,我国泌尿系结石的发病率逐渐增加。肾囊肿作为临床常见的良性肿瘤,其发病与年龄、肾功能障碍、蛋白尿等因素相关,多为先天性[6]。传统的开放手术虽可较好清除结石,但该术式创伤大、术后恢复时间长。近几年,有学者提出MPCNL同期治疗上尿路结石合并肾囊肿,其治疗目标是通过减少经皮导管径的大小,以减少并发症,同时保持较高的结石清除率[7]。基于此,本研究以是否使用金属清石鞘为基准,探讨不同治疗手段的疗效以寻求最佳治疗方案。
MPCNL术式经皮肾通道较小,可减少扩张次数,减轻手术对肾脏等造成的损伤,从而降低术中出血量;同时在碎石过程中,因输尿管镜较细,进一步增加了手术适应范围[8]。但也有研究[9]表明,肾输尿管镜操作腔道较小,会影响取石效率,同时术中肾内压过高可能会导致返流现象、术中灌洗液等吸收增加,进而增加感染等并发症的发生风险。而本研究使用的金属清石鞘主要由远端直管和近端斜管组成,斜管与结石收集瓶连接,再连接中心负压。通过负压吸引系统,术中可主动清石,降低肾盂内压。一方面可保证通道最大化,并较好的维持通道形状,有利于较大结石的吸出;另一方面可用于寻找肾边缘的囊肿,缩短手术时间[10-11]。本研究显示,研究组的清石率明显高于对照组,提示金属清石鞘与MPCNL的联用可提高清石率。结合实际操作,发现上述结果产生原因可能是由于:金属清石鞘连接的负压系统可形成吸力,将碎石吸附在镜体前端,从而在镜体退出的同时将碎石一并带出,促使术者始终保持清晰的视野,更容易寻找结石;同时负压吸引可快速将灌注液、结石碎片吸出,从而提高结石清除率。而对照组在碎石过程中,因灌注液的冲洗作用,会将部分碎石块、结石粉末冲至肾盂等部位,增加术中寻找难度,易遗漏结石,造成残留。经皮肾通道的建立难免会对肾脏造成一定的损伤,且标准通道和微通道对肾功能的影响较小,灌注压力才是影响肾脏的关键因素[12-13]。本研究通过分析手术前后肾功能指标变化,发现MCPNL联合金属清石鞘有利于减轻肾脏损伤。推测其原因可能是金属清石鞘与负压系统的连接,促使术中维持负压状态,减少了研究组术中出现较高肾盂内压的可能。尽管MCPNL已是被广泛接受的微创手术方式,但仍可能引起出血以及术后并发症,且随着结石的粉碎,结石中的细菌、内毒素大量释放进灌注液中,经重吸收进入机体循环,可能会加重机体的氧化应激反应[14]。本研究发现,金属清石鞘联合MCPNL可减少术中Hb的丢失,减轻手术导致的氧化应激反应,且不增加手术并发症的发生率。究其原因可能为:金属清石鞘的持续性负压促使术中出现高于返流阈值的时间减少,不仅可降低术中灌注液返流风险,从而减轻氧化应激反应,还可减轻术中创伤,减少术中出血。此外,对术者视野清晰度的维持也有利于寻找结石及肾囊肿,提高手术效率,减少术中出血。但部分研究[15]表明,清石鞘的应用可减少MCPNL术式的术后并发症,与本研究结果不同,这可能与术者操作经验、病例数较少等因素有关,仍有待于后续论证。
综上所述,将MPCNL联合金属清石鞘应用于上尿路结石合并肾囊肿患者可提高结石清除率、减少术中Hb丢失、减轻肾功能损伤以及氧化应激反应,有一定的临床推广应用价值。但本次研究仍存在不足之处,单中心、小样本研究,具有一定的选择偏倚性;若同时统计尿路结石无肾囊肿患者的临床病症,并与本研究进行对比,可能会更有意义。
