妊娠高血压患者血脂指标、凝血指标及红细胞压积的改变及对妊娠结局的影响
2021-11-14徐蕾应祝
徐蕾 应祝


[關键词] 妊娠高血压;血脂;凝血;红细胞压积;妊娠结局
[中图分类号] R714.24 [文献标识码] B [文章编号] 1673-9701(2021)23-0060-04
Changes of blood lipid indexes, coagulation indexes and hematocrit in patients with pregnancy-induced hypertension and their influence on pregnancy outcome
XU Lei YING Zhu
Department of Obstetrics, Obstetrics and Gynecology Hospital Affiliated to Nanjing Medical University, Nanjing 210000, China
[Abstract] Objective To observe the changes of blood lipid indexes, coagulation indexes, and hematocrit in patients with pregnancy-induced hypertension and analyze their influence on pregnancy outcome. Methods A total of 185 patients with pregnancy-induced hypertension admitted to our department from December 2018 to April 2020 were selected and divided into 75 patients with pregnancy-induced hypertension, 65 patients with preeclampsia, and 45 patients with severe preeclampsia according to the severity of the condition. Ninety healthy pregnant women who were undergoing obstetrics in our department during the same period were selected as the control group. The blood lipid indexes, coagulation indexes, hematocrit, and pregnancy outcome of the four groups were compared. Results The levels of CHOL, TG, and LDL-C of the patients with pregnancy-induced hypertension were higher than those in the control group, with significant difference (P<0.05), and the levels of HDL-C were lower than those in the control group, with significant difference (P<0.05). The PT and APTT in pregnancy hypertension groups were shorter than those in the control group, with significant difference (P<0.05), and the levels of FIB and HCT were higher than those in the control group, with significant difference (P<0.05). There were statistical differences in the incidence of premature delivery, placental abruption, and fetal growth restriction among the four groups (P<0.05). There was no significant difference in the incidence of low birth weight infants, neonatal asphyxia, and fetal distress (P>0.05). The incidence of premature delivery and placental abruption in the severe preeclampsia group was higher than that in the other three groups, with significant difference (P<0.05), the incidence of neonatal asphyxia and fetal growth restriction in the severe preeclampsia group was higher than that in the control group, with significant difference(P<0.05). Conclusion Patients with pregnancy-induced hypertension will have obvious changes in blood lipids, coagulation indicators, and hematocrit, which will adversely affect the outcome of pregnancy.
[Key words] Pregnancy-induced hypertension; Blood lipids; Coagulation; Hematocrit; Pregnancy outcome
妊娠期高血压疾病(Hypertensive disorders of pregnancy,HDP)是妊娠期的一组特有疾病,发病率为5%~12%,由于患者妊娠与血压升高并存,会对母婴身体健康产生严重威胁,是导致孕产妇和围产儿死亡率升高的主要原因[1-2]。HDP包括妊娠高血压(Gestational hypertension,GH)、子痫前期-子痫(Preeclampsia-eclampsia,PE)、妊娠合并慢性高血压和慢性高血压并发子痫前期(Chronichypertension with superimposed preeclampsia)4种类型。妊娠高血压是妊娠20周后首次出现的高血压,于分娩12周内恢复正常,为多因素发病,与年龄、体重指数(BMI)、遗传等因素有关,其基本致病机制在多种因素作用下孕妇全身小血管发生痉挛,血管壁、各脏器因缺氧缺血进而诱发血液出现动力学、流变学状态的改变,导致血压升高[3]。妊娠高血压病情轻重不一,部分患者可迅速进展为子痫前期-子痫,使得胎盘血流灌注量进一步减少,危及母婴生命安全[4]。有研究认为[5],妊娠高血压患者会发生血脂和红细胞压积的变化。也有学者研究发现[6],随著妊娠高血压患者病情的加重,其凝血功能也会出现相应改变。因此,本研究以185例妊娠高血压患者及90例健康妊娠者为研究对象,旨在观察妊娠高血压患者血脂指标、凝血指标及红细胞压积的改变及其对妊娠结局的影响,现报道如下。
1 资料与方法
1.1一般资料
经医院医学伦理审查委员会同意,所有患者及其家属表示知情并签署知情同意书。选取2018年12月至2020年4月我科收治的妊娠高血压患者185例,根据《妊娠期高血压疾病诊治指南(2015)》[7]中相关诊断标准将其分为妊娠高血压组75例、子痫前期组65例和重度子痫前期组45例,排除多胎妊娠者、合并重度精神疾病者、合并免疫系统疾病者及近期服用过影响检查结果药物者,并剔除随访丢失者。在75例妊娠高血压患者中,年龄23~41岁,平均(31.78±4.29)岁;平均BMI(31.74±2.87)kg/m2;初产妇39例,经产妇36例;产次(1.29±0.31)次。在65例子痫前期患者中,年龄22~40岁,平均(31.82±4.17)岁;平均BMI(31.69±2.75)kg/m2;初产妇30例,经产妇35例;产次(1.26±0.29)次。在45例重度子痫前期患者中,年龄22~43岁,平均(31.95±4.32)岁;平均BMI(31.79±2.83)kg/m2;初产妇23例,经产妇22例;产次(1.32±0.27)次。另选取90例健康妊娠者作为对照组,其年龄21~43岁,平均(31.90±4.25)岁;平均BMI(31.69±2.77)kg/m2;初产妇48例,经产妇42例;产次(1.35±0.29)次。各组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
抽取患者空腹肘中静脉血,利用Beckman Coulter AU 5800全自动生化分析仪测定血脂指标,包括总胆固醇(Totol cholesterol,CHOL)、三酰甘油(Triglyceride,TG)、高密度脂蛋白胆固醇(High-density lipoprotein-cholesterol,HDL-C)、低密度脂蛋白胆固醇(Low-density lipoprotein -cholesterol,LDL-C);采用Sysmex CS 5100型全自动凝血分析仪测定凝血指标,包括凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、纤维蛋白原(FIB);利用迈瑞血球流水线全自动血液细胞分析仪测定红细胞压积(HCT)。
1.3 观察指标
比较妊娠高血压组,子痫前期组、重度子痫前期组和对照组四组患者的血脂指标、凝血指标及红细胞压积水平;记录四组患者的分娩情况,比较其不良妊娠结局的发生率,不良妊娠结局包括早产、胎盘早剥、低体重儿、新生儿窒息、胎儿窘迫及胎儿生长受限。
1.4 统计学方法
采用SPSS 22.0统计学软件进行数据分析,计量资料以(x±s)表示,多组间比较采用单因素方差分析,组间比较采用独立样本t检验;计数资料比较采χ2检验或Fisher精确检验,P<0.05为差异有统计学意义。
2 结果
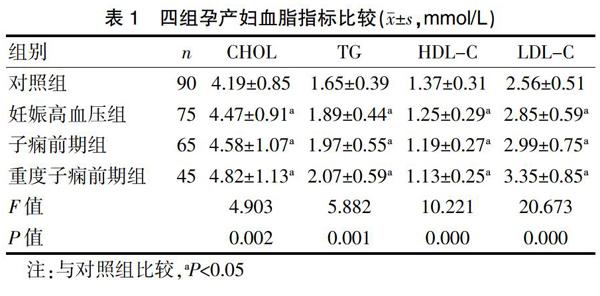
2.1 四组孕产妇血脂指标比较
妊娠高血压各组患者的CHOL、TG、LDL-C水平均高于对照组,差异有统计学意义(P<0.05),随着病情严重程度的增加,其水平逐渐升高;妊娠高血压各组患者的HDL-C水平均低于对照组,差异有统计学意义(P<0.05),随着病情严重程度的增加,其水平逐渐降低。见表1。
2.2 四组孕产妇凝血指标及HCT水平比较
妊娠高血压各组患者的PT、APTT均短于对照组,差异有统计学意义(P<0.05),随着病情严重程度的增加,其用时逐渐缩短;FIB水平均高于对照组,差异有统计学意义(P<0.05),随着病情严重程度的增加,其水平逐渐升高;妊娠高血压各组患者的HCT水平均高于对照组,差异有统计学意义(P<0.05),随着病情严重程度的增加,其水平逐渐升高。见表2。
2.3四组孕产妇不良妊娠结局发生率比较
四组孕产妇早产、胎盘早剥及胎儿生长受限的发生率比较,差异有统计学意义(P<0.05),四组低体重儿、新生儿窒息及胎儿窘迫的发生率比较,差异无统计学意义(P>0.05);重度子痫前期组的早产、胎盘早剥的发生率高于其他三组,差异有统计学意义(P<0.05),新生儿窒息、胎儿生长受限的发生率高于对照组,差异有统计学意义(P<0.05)。见表3。
3 讨论
妊娠高血压是孕妇的特有并发症,病因复杂,处置不及时病情会迅速进展,对妊娠结局产生严重不良影响,危及母婴身体健康。有研究指出[8],妊娠高血压已成为诱发孕产妇和围产儿发病和死亡的主要原因。全身小动脉痉挛是妊娠高血压的主要病理改变,该过程与血管内皮损伤、凝血功能异常等有关。有研究认为[9],妊娠高血压的发生可能与孕妇脂质代谢异常有关,对妊娠妇女而言,为了维持妊娠常需要摄入充足的营养物质,在孕第13周时,孕妇体内的血脂水平会发生明显改变。故及时监测血脂、凝血指标及HCT的改变可能对病情评估具有重要参考价值。
TG是机体的重要供能物质,可以为细胞代谢提供能量,同时也是诱发动脉粥样硬化的危险因素之一。CHOL是机体的重要组成物质,在细胞膜的生成及甾体类激素的合成中具有重要作用。有研究[10]认为,CHOL水平的升高会增加孕妇心脑血管疾病的发生风险。HDL-C是具有保护作用的蛋白质,能够将血液中的磷脂及胆固醇送往肝脏进行合成而发挥保护血管作用。LDL-C则可以将肝脏合成的胆固醇运送至肝脏外组织,提高血液中胆固醇浓度而损害血管,加重血管狭窄或阻塞,进而增大心脑血管的患病风险。有研究[11]报道指出,LDL-C是诱发心脑血管疾病和动脉粥样硬化的主要元凶。本研究结果显示,妊娠高血压各组的CHOL、TG、LDL-C水平均高于对照组(P<0.05),其中重度子痫前期组最高,子痫前期组次之,对照组最低;妊娠高血压各组的HDL-C水平均低于对照组(P<0.05),对照组最高,随著病情逐渐加重,水平逐渐降低。提示妊娠高血压患者血脂代谢状况会发生改变,且与病情严重程度相关,与杨旭等[12]研究结果相一致。因此及时监测孕妇体内的血脂水平对评估妊娠高血压病情轻重程度具有重要意义。PT是反映外源性凝血的指标,与Ⅴ因子、Ⅵ因子等凝血因子的含量有关,APTT是反映内源性凝血的指标,与Ⅶ因子、Ⅸ因子和Ⅺ因子的含量及活性有关,FIB是反映共同凝血途径的指标[13]。PT、APTT时间缩短提示血液处于高凝状态,本研究结果显示,妊娠高血压各组患者的PT、APTT均短于对照组(P<0.05),FIB均高于对照组(P<0.05),提示妊娠高血压孕妇具有严重的凝血功能紊乱。临床常用HCT反映红细胞数量及体积的变化,其值升高用于表明患者脱水状态,降低用于反映患者贫血状况。陈冠帅等[14]指出,子痫前期患者HCT升高,与本研究结果具有一致性。分析原因为血管内皮细胞受损,会造成白蛋白外漏,提高组织间隙渗透压,使得血管内液外流,而红细胞由于分子量相对较大,难以经缝隙流向组织间隙,导致HCT水平升高。由于人种、地域、海拔等均会影响HCT水平,因此无法单独用HCT评估患者病情。本研究结果显示,四组孕产妇早产、胎盘早剥及胎儿生长受限的发生率比较,差异有统计学意义(P<0.05),重度子痫前期组的早产、胎盘早剥的发生率高于其他三组,差异有统计学意义(P<0.05),新生儿窒息、胎儿生长受限的发生率高于对照组,差异有统计学意义(P<0.05),提示妊娠高血压会增加不良妊娠结局的发生风险,与蒋永悟[15]报道相一致。分析原因为在妊娠高血压的发病过程中,小动脉的痉挛会降低机体各脏器的血流灌注量,随着病情的不断进展,胎盘血流灌注量进一步减少,加重局部的缺氧缺血反应,使得胎盘早剥、胎儿生长受限、早产等不良妊娠结局发生率增多。
综上所述,妊娠高血压会改变孕产妇血脂、凝血指标及HCT的水平,且随着病情的不断加重,会使得不良妊娠结局的发生率随之增加。
[参考文献]
[1] 许琦,张颜秋,王雁,等.妊娠中期胎盘生长因子水平与妊娠期高血压疾病风险的研究[J].中国妇产科临床杂志,2019,20(1):28-30.
[2] 许翔,刘新秀,陈玲,等.妊娠期高血压和子痫前期对孕妇产后血管内皮功能的影响[J].中国医学影像学杂志,2020,28(4):300-303.
[3] 刘怀昌,肖磊,徐智立,等.妊娠期高血压疾病对孕妇动脉弹性和血管内皮功能的影响[J].中华高血压杂志,2019,27(4):372-375.
[4] 龙青云,包婧,王小丽,等.妊娠高血压综合征患者病情严重程度与免疫、凝血功能的相关性分析[J].疑难病杂志,2019,18(5):493-497.
[5] 渠慎成.妊娠期高血压疾病患者孕期血脂水平和围生结局的相关性分析[J].中国妇幼保健,2020(13):2379-2381.
[6] 蔡翼飞.妊娠期高血压疾病与产后出血的相关性[J].现代医学与健康研究电子杂志,2019,3(16):62-63.
[7] 中华医学会妇产科学分会妊娠期高血压疾病学组.妊娠期高血压疾病诊治指南(2015)[J].中华妇产科杂志,2015,50(10):721-728.
[8] 毕健有,梁志冬.硫酸镁对妊娠期高血压患者血流动力学、产后出血和新生儿Apgar评分的影响[J].锦州医科大学学报,2019,40(2):49-51.
[9] 孔令英,杨慧霞.妊娠期糖尿病孕妇血脂变化与胎盘脂质转运[J].中华妇幼临床医学杂志,2013,9(1):5.
[10] 张馨元,牟丽娟.妊娠高血压综合征对血脂和红细胞压积影响分析[J].社区医学杂志,2019,17(3):46-49.
[11] 陆静芬,赵金燕, 陈旭,等.小而密低密度脂蛋白胆固醇和HbA1C对年龄≥65岁2型糖尿病患者心脑血管事件发生的预测价值[J].中华检验医学杂志,2020,43(3):250-254.
[12] 杨旭,齐俊巧,郭丽魁,等.妊娠高血压病血脂与红细胞压积水平特点及其对妊娠结局的影响研究[J].中国实验诊断学,2020,24(2):254-256.
[13] 邹雁雁.子痫前期患者与正常妊娠晚期孕妇凝血指标及妊娠结局的差异研究[J].临床检验杂志(电子版),2020,9(1):202-203.
[14] 陈冠帅,梁红生,钟玉杭,等.妊娠末期红细胞压积及血浆白蛋白对重度子痫前期产后血压的影响[J].实用医院临床杂志,2018,15(6):206-209.
[15] 蒋永悟.妊娠期高血压患者尿蛋白和血常规水平分析及对妊娠结局的影响[J].陕西医学杂志,2019,48(1):130-132.
(收稿日期:2021-02-19)
