血清vWF:Ag、Claudin-5及sTM联合检测在ARDS患儿早期诊断及预后评估中的应用*
2021-11-13何琛璐王雪君刘润武
何琛璐,王雪君,刘润武,许 钦
青海省妇女儿童医院:1.急诊科;2.质控科;3.感染门诊,青海西宁 810000
急性呼吸窘迫综合征(ARDS)是一种由肺部或全身性损害引起的广泛性炎症性肺损伤,患者存在明显的气体交换障碍表现及肺力学异常。小儿ARDS主要由重症肺炎引起,是造成肺炎患儿死亡的主要原因,目前尚无针对ARDS的特异性药物,临床主要通过小潮气量肺保护通气、限制液体输入等综合治疗控制患儿症状,但不少患儿显示治疗无效,病死率较高。筛选可靠的生物标志物,早期诊断并有效预测患儿预后状况,在指导临床治疗、改善患儿治疗效果中具有重要意义[1]。大量研究显示,ARDS将导致血管内皮严重受损,而评估患儿血管内皮受损程度,在疾病的诊断及预后判断中可能具有一定价值[2]。血管性血友病因子抗原(vWF:Ag)及可溶性血栓调节蛋白(sTM)均可有效反映血管内皮细胞受损程度[3-4]。Claudin-5是一种保证紧密连接的特异性蛋白,有研究显示,血清Claudin-5水平上升将降低肺泡上皮屏障功能,引起肺水肿及肺损伤[5]。但目前,关于vWF:Ag、Claudin-5及sTM检测在ARDS患儿疾病诊断及预后评估中的研究较少,基于以上背景,笔者开展以下研究。
1 资料与方法
1.1一般资料 将本院2016年1月至2020年1月收治的56例ARDS患儿纳入ARDS组,40例ARDS风险患儿纳入风险组,同时将30例健康志愿儿童纳入对照组。其中ARDS组患儿年龄4~14岁、平均(8.46±2.03)岁,男39例、女17例;风险组患儿年龄3~13岁、平均(7.98±1.68)岁,男28例、女12例;对照组年龄5~14岁、平均(8.31±2.22)岁,男20例、女10例。3组研究对象年龄、性别差异均无统计学意义(P>0.05),具有可比性。
1.2纳入及排除标准
1.2.1ARDS患儿纳入标准 参照2015年国际儿童ARDS诊断共识[6]中的相关标准。(1)年龄:除外围生期相关性肺疾病患儿;(2)发病时间:病因明确的损害发生在7 d内;(3)肺水肿原因:患儿出现无法完全用心力衰竭或液体超负荷解释的呼吸衰竭;(4)肺部影像学检查:出现与肺实质疾病一致的新发浸润影;(5)氧合检查:有创机械通气,全面罩双水平正压通气或持续气道正压(CPAP)>5 cm H2O,动脉血氧分压/吸入氧浓度(P/F)≤300,脉氧饱和度/吸入氧浓度(S/F)≤264;(6)有创通气:氧合指数(OI)≥4,氧饱和指数(OSI)≥5。
1.2.2ARDS患儿排除标准 排除合并恶性肿瘤、慢性肾脏疾病、自身免疫性疾病、使用免疫抑制剂者。
1.2.3ARDS风险患儿纳入标准 参照2015年国际儿童ARDS诊断共识中的相关标准,患儿年龄、发病时间、肺水肿原因及胸部影像学表现与ARDS患儿一致,但经机械通气后,患儿动脉氧饱和度(SpO2)>88%,OI<4或OSI<5。
1.2.4ARDS风险患儿排除标准 排除合并严重心脑血管疾病者、严重肝病者、自身免疫性疾病者、血液系统疾病者。
1.2.5健康对照组 肺功能正常的同龄健康儿童。
1.3方法
1.3.1治疗方法 ARDS患儿均接受机械通气治疗,采用小潮气量肺保护通气策略,病初氧浓度可维持较高水平,尽量控制氧浓度在60%以下。对个别常频通气下依旧不能满足通气需求的患儿可使用高频通气。应用程序化镇静策略,必要时应用神经肌肉阻滞剂。对不能排除细菌或支原体感染的患儿应用抗生素治疗。对合并其他器官功能障碍者给予对症支持治疗。
1.3.2ARDS患儿的分组及随访 (1)根据OI值对ARDS患儿病情进行分组:OI<16为中轻度组,OI≥16为重度组。(2)ARDS患儿随访:随访28 d,统计患儿预后状况,将存活患儿纳入存活组,死亡患儿纳入死亡组。
1.3.3血清指标检测 采集所有研究对象肘静脉血6 mL,3 000 r/min高速离心10 min,取上层血清,置于-80 ℃冰箱保存待用。(1)采用酶联免疫吸附试验(ELISA)检测vWF:Ag水平,试剂盒购自南京建成科技有限公司。(2)血清Claudin-5检测:采用ELISA检测血清Claudin-5水平,试剂盒由美国LifeSpan公司提供。(3)血清sTM检测:采用ELISA检测血清sTM水平,试剂盒为英国Abcam公司提供的Human Thrombomdulin Sinple Step ELISA Kit试剂盒。检验步骤与结果判定严格按照试剂盒操作说明书进行操作。
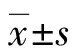
2 结 果
2.1ARDS组、风险组及对照组血清vWF:Ag、Claudin-5及sTM水平比较 ARDS组、风险组及对照组间血清vWF:Ag、Claudin-5及sTM水平差异均有统计学意义(P<0.05),其中ARDS组及风险组血清vWF:Ag、Claudin-5及sTM水平均明显高于对照组(P<0.05),且ARDS组血清vWF:Ag、Claudin-5及sTM水平均明显高于风险组(P<0.05)。见表1。
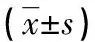
表1 ARDS组、风险组及对照组血清vWF:Ag、Claudin-5及sTM水平比较
2.2ARDS组不同病情患儿血清vWF:Ag、Claudin-5及sTM水平比较 依OI值分组,重度组29例,中轻度组27例。重度组ARDS患儿血清vWF:Ag、Claudin-5及sTM水平均明显高于中轻度组(P<0.05)。见表2。
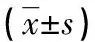
表2 ARDS组不同病情患儿血清vWF:Ag、Claudin-5及sTM水平比较
2.3ARDS组不同预后患儿血清vWF:Ag、Claudin-5及sTM水平比较 存活组38例,死亡组18例。ARDS死亡组患儿血清vWF:Ag、Claudin-5及sTM水平均明显高于存活组(P<0.05)。见表3。
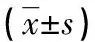
表3 ARDS组不同预后患儿血清vWF:Ag、Claudin-5及sTM水平比较
2.4血清vWF:Ag、Claudin-5及sTM诊断ARDS的价值分析 绘制ROC曲线发现,血清vWF:Ag、Claudin-5及sTM在诊断ARDS中均具有一定效能。这3项指标单独应用时,血清Claudin-5及sTM诊断ARDS的效能相似,均高于vWF:Ag;这3项指标联合应用的曲线下面积(AUC)为0.900,诊断灵敏度及特异度分别为71.4%和96.7%,3项指标联合的诊断效能高于各指标单项检测。见表4和图1。
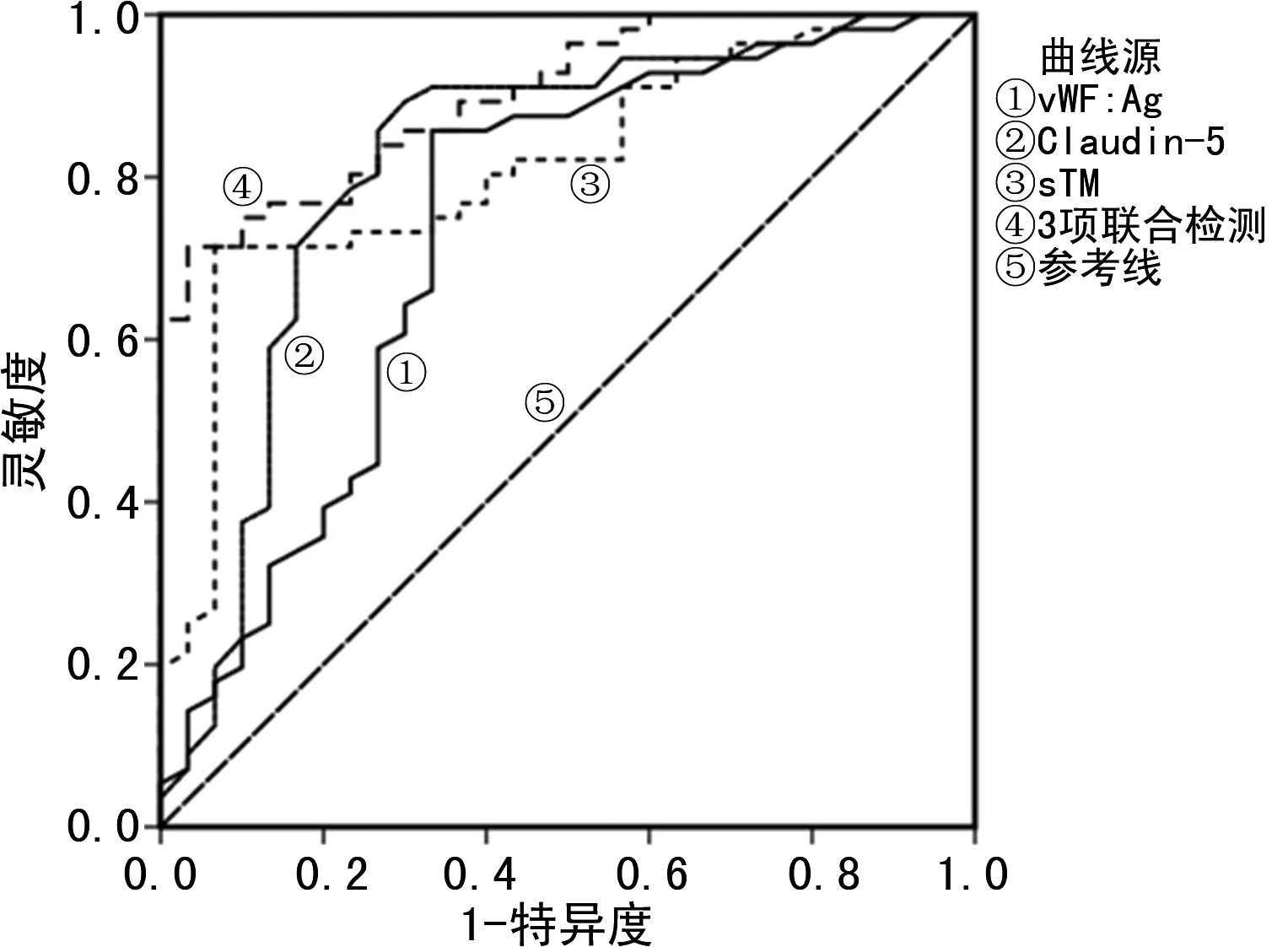
图1 血清vWF:Ag、Claudin-5及sTM诊断ARDS的价值分析
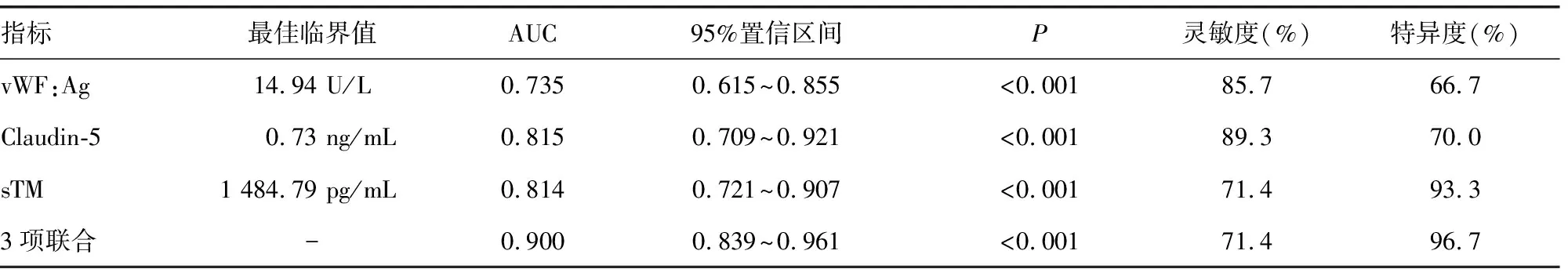
表4 血清vWF:Ag、Claudin-5及sTM诊断ARDS的价值分析
2.5血清vWF:Ag、Claudin-5及sTM预测ARDS患儿预后的价值分析 绘制ROC曲线发现,血清vWF:Ag、Claudin-5及sTM在预测ARDS患儿预后中均具有一定价值。这3项指标单独应用时,血清vWF:Ag及Claudin-5的预测效能相似,均低于sTM;这3项指标联合应用在预测患儿预后中的价值最高,AUC为0.909,95%CI为0.813~1.000,预测灵敏度及特异度分别为94.4%和84.2%。见表5和图2。
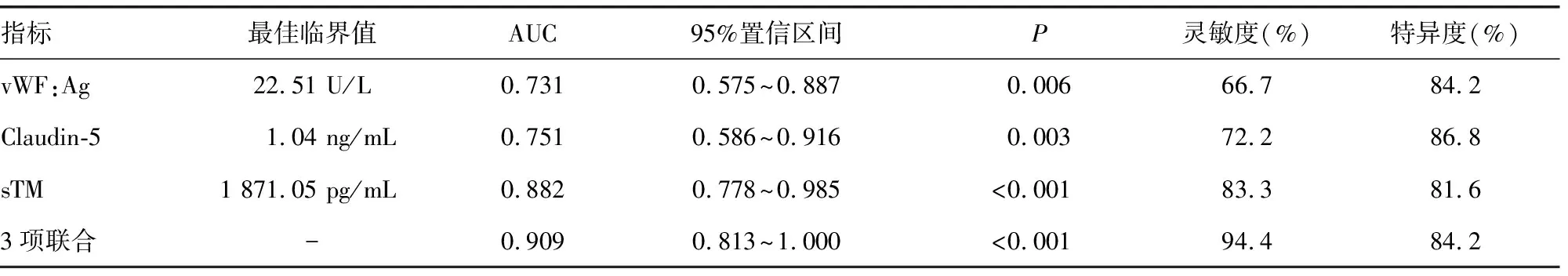
表5 血清vWF:Ag、Claudin-5及sTM预测ARDS患儿预后的价值分析
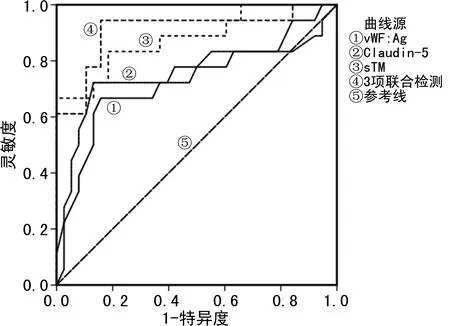
图2 血清vWF:Ag、Claudin-5及sTM预测ARDS患儿预后的价值分析
3 讨 论
ARDS病因多样,包括肺部感染、肺动脉脂肪栓塞、肺误吸等直接性肺损伤因素,以及休克、感染、弥散性血管内凝血等间接性肺损伤因素。但各种直接或间接性因素均对内皮细胞造成损伤,引起高透性肺水肿,在病理切片上表现为弥漫性肺间质及肺泡水肿,影像学上表现为双肺浸润性阴影,最终导致低氧血症及呼吸窘迫综合征等临床表现[7-9]。由于内皮细胞受损是ARDS最主要的病理改变,故检测与内皮损伤相关的指标,在诊断ARDS及预测ARDS患儿预后中具有一定的潜力。
血管性血友病因子(vWF)是公认的反映血管内皮细胞受损的指标,是一种由活化血管内皮细胞释放的黏附蛋白物质,其参与机体凝血机制及血栓性血管堵塞过程,测定外周血vWF:Ag水平有助于评估患儿血管内皮细胞功能[10]。张俊娜等[11]研究发现,血浆vWF水平和肺损伤评分呈正相关,且当血浆vWF水平超过20.48 U/L时,其在预测ARDS患者预后中的灵敏度及特异度均达到80%以上。本研究将vWF:Ag作为观察指标,经分析发现,ARDS患儿与具有ARDS风险的患儿血清vWF:Ag水平均明显高于健康儿童(P<0.05),且ARDS组患儿血清vWF:Ag水平明显高于风险组患儿(P<0.05),说明vWF:Ag在反映患儿血管内皮细胞受损程度及患儿病情中具有价值。绘制ROC曲线发现,当血清vWF:Ag水平超过14.94 U/L 时,其在诊断ARDS中的灵敏度及特异度分别为85.7%和66.7%。
Claudin蛋白是保障细胞间紧密连接的特异性蛋白,Claudin表达异常将导致上皮细胞、内皮细胞及间皮细胞的结构及功能异常。Claudin-5主要在血管内皮及肺微循环中表达,有研究显示,Claudin-5水平上升可引起肺上皮细胞的细胞旁通透性增加,并降低肺泡上皮屏障功能,进而造成肺水肿及肺损伤[12]。本研究发现,与对照组相比,风险组及ARDS组患儿血清Claudin-5水平均异常上升(P<0.05),且ARDS组患儿血清Claudin-5水平最高。绘制ROC曲线发现,当血清Claudin-5水平超过0.73 ng/mL时,其在诊断ARDS中的效能较高,AUC为0.815,诊断灵敏度及特异度分别为89.3%和70.0%。
血栓性调节蛋白(TM)兼备抗凝与抗纤溶特性,TM以可溶性形式存在于血液及尿液中,sTM是TM的片段,是因血管内皮损伤后,TM脱落进入血液中所形成的。完整的血管内皮不释放TM,血液循环中仅有少量sTM,而当血管内皮受损时,较多的TM脱落,被释放至外周血循环系统,血清中sTM水平升高[13-15]。本研究发现,与对照组相比,风险组及ARDS组血清sTM水平均异常上升(P<0.05),且ARDS组血清sTM水平最高。绘制ROC曲线发现,当血清sTM水平超过1 484.79 pg/mL时,其在诊断ARDS中的效能较高,AUC为0.814,诊断灵敏度及特异度分别为71.4%和93.3%。
对56例ARDS患儿进行28 d的随访,最终发现18例死亡,比较死亡组与存活组患儿血清vWF:Ag、Claudin-5及sTM水平发现,死亡组患儿血清vWF:Ag、Claudin-5及sTM水平均明显高于存活组(P<0.05),提示血清vWF:Ag、Claudin-5及sTM在预测患儿预后中也具有一定价值。绘制ROC曲线发现,血清vWF:Ag、Claudin-5及sTM在预测ARDS患儿预后中也具有良好效能。
综上所述,ARDS患儿血清vWF:Ag、Claudin-5及sTM水平均异常升高,且vWF:Ag、Claudin-5及sTM在ARDS诊断及预后评估中均具有一定的效能。
