腔镜与传统开放手术治疗甲状腺微小乳头状癌 的手术疗效及安全性评价
2021-11-08石蕊潘程程
石蕊,潘程程
(新疆医科大学附属肿瘤医院乳腺甲状腺外科,新疆 乌鲁木齐 830000)
0 引言
甲状腺癌属高发性内分泌肿瘤,当下患病率正以逐年升高趋势呈现,国内发病率也排名前列。甲状腺癌包括4种病理类型,其中乳头状癌占比85%及以上,呈惰性表现,采取规范手术及术后对症诊疗后,近期生存率达90%[1]。既往甲状腺手术以开放式为主,可在患者颈部留存在显著的瘢痕,而随着近些年人们审美能力的提高,加之腔镜手术的不断完善,无瘢痕腔镜手术走进医学视野。该项技术最早运用于良性肿瘤诊疗领域中,当前,其适用范围已增扩至分化型甲状腺癌,特别是甲状腺微小乳头状癌[2]。然而现阶段关于腔镜手术是否能够取得与开放式手术同等效果,尚存在争议,集中体现在淋巴结清扫程度、并发症等问题上[3]。鉴于此,本文对2019年1月至2021年1月收治患者实施研究,现作如下报告。
1 资料与方法
1.1 一般资料
以2019年1月至2021年1月为研究区间,以该区间本院收治的甲状腺微小乳头状癌患者为探究对象,纳入病例64例。纳入标准:通过全面诊断满足甲状腺微小乳头状癌确诊标准;无手术禁忌证;患者与家属知情,且同意研究;无颈部手术史。排除标准:手术不耐受者;并发甲亢、其他系统重症疾病;颈部侧区淋巴结转移;随访失访。运用简单分样法分组,分为两组,即常规组(n=32)和观察组(n=32)。常规组男6例,女26例;年龄26~46岁,平均(36.03±4.22)岁;单发25例,多发7例。观察组男5例,女27例;年龄27~47岁,平均(37.04±4.19)岁;单发24例,多发8例。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
常规组运用传统开放式手术:于距离胸骨上窝处2~3cm沿着皮纹做弧形状切口,切离皮肤、颈阔肌及皮下组织,并对皮瓣实施游离,上至甲状软骨,下到胸骨上窝。而后将颈白线切开,以钝性方式将舌骨下肌群分离,充分显露出腺体,结合病灶实际状况进行切除范围的确定,如单侧腺体+峡部切除+中央淋巴结清扫亦或是全叶切除联合淋巴结清扫,需要注意,需原位留存甲状旁腺,保护喉返神经。手术结束后置入引流,稳妥固定,观察无出血迹象后关闭切口。
观察组采取腔镜手术:入路方式选择完全乳晕入路,于右侧乳晕边缘内侧做切弧形切口,长度10mm,视作观察孔,同时在其外侧做辅助操作孔,长度5mm,两者距离保持适宜,左侧乳晕内侧行12mm弧形状切口,将其视作主操作孔,制备膨胀液(肾上腺素1mg+0.9%氯化钠注射液500mL),向胸骨切口方向进行膨胀液的注射,采取皮下分离棒将皮下与深筋膜间组织间隙分离,分别于上述切口置入戳卡,维持皮下间隙CO2压力6~8mmHg,皮瓣游离范围同常规组一致。切开颈白线,采取腔甲V型拉钩沿颈部皮肤戳口抵入提拉腺体,完成辅助操作。超声刀将血管、悬韧带离断,保护甲状旁腺与喉返神经。样本采集后置于取物袋,从左侧主操作孔中取出,基于腔镜下缝合颈白线,术毕置于引流,无出血后释放CO2压力,逐层关闭切口,胸前部用弹力绷带实施加压包扎。
1.3 观察指标
①围手术期指标。对两组术后拔管用时、住院天数、淋巴清扫数量、出血量及术后24h引流量展开比较。
②VAS评分。参考VAS量表评分制对两组疼痛改善状况进行比较,分值0~10分,0分无痛感,10分疼痛感强烈。
③切口满意度。以NSS量表对两组切口满意度实施评价,满分0~10分,分数越高,满意度越高。
④并发症。随访3个月,进行两组声音嘶哑、低钙血症及暂时性喉返神经麻痹等并发症的统计分析,详细记录数据。
1.4 统计学方法
采用SPSS 22.0软件对所得数据进行统计分析,计量资料用(±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组围手术期指标比较
观察组术后拔管用时、住院天数、淋巴清扫数量相比于常规组,差异均无统计学意义(P>0.05),但术后24h引流量、术中出血量均低于常规组,差异均有统计学意义(P<0.05),见表1。
表1 两组围手术期指标比较(±s)

表1 两组围手术期指标比较(±s)
组别 术后拔管用时(d) 住院天数(d) 淋巴清扫数量(个) 术后24h引流量(mL) 术中出血量(mL)观察组(n=32) 3.38±0.66 3.88±1.06 4.24±1.08 24.14±6.36 28.74±7.16常规组(n=32) 3.18±0.83 4.10±1.21 4.82±1.43 27.38±5.27 43.94±9.80 t 1.067 0.774 1.831 2.219 7.084 P 0.290 0.442 0.072 0.030 <0.001
2.2 两组VAS、NSS评分比较
相较于常规组,观察组VAS更低,NSS更高,差异均有统计学意义(P<0.05),见表2。
表2 两组VAS、NSS评分比较(±s,分)
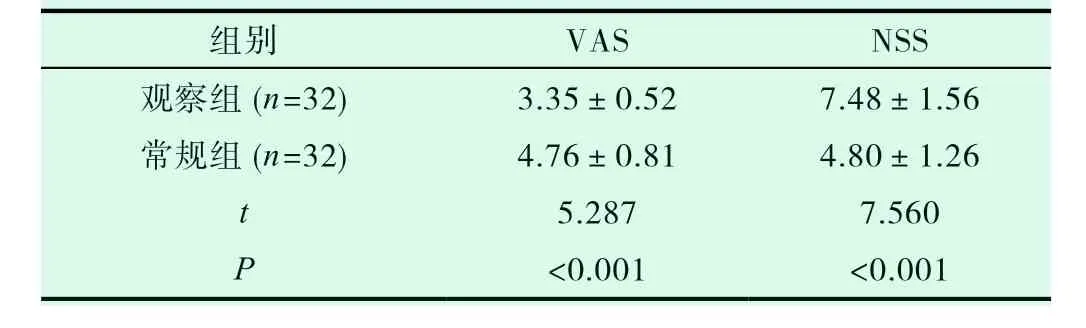
表2 两组VAS、NSS评分比较(±s,分)
组别 VAS NSS观察组(n=32) 3.35±0.52 7.48±1.56常规组(n=32) 4.76±0.81 4.80±1.26 t 5.287 7.560 P<0.001 <0.001
2.3 两组并发症发生率比较
观察组声音嘶哑、钙血症及暂时性喉返神经麻痹发生率与常规组比,差异均无统计学意义(P>0.05),见表3。

表3 两组并发症发生率比较[n(%)]
3 讨论
近些年,甲状腺微小乳头状癌患病率逐渐升高,相关资料表示,绝大部分甲状腺微小乳头状癌患者需接受外科手术诊疗。该病好发于女性人群,传统开放手术会在颈部留下显著的瘢痕,造成患者美观受损。腔镜技术的逐渐进步及发展,其效果在甲状腺肿瘤诊疗中已得到证实,但在甲状腺恶性肿瘤方面仍旧存在一定争议,如淋巴结清扫效果方面[4]。本次研究中,两组淋巴结清扫数量比较,差异无统计学意义(P>0.05)。甲状腺手术所形成的并发症与操作者经验、精细化操作等有密切关系。针对术后声音嘶哑防治在于全程将喉返神经暴露至入喉位置,在处理结节时结合既往研究经验实施精细化操作,以免牵拉神经形成损伤,借助能量器械与神经维持一定距离,操作避开神经。喉上神经无需做显露处理,在离断甲状腺上极时与甲状腺被膜紧紧贴合,并予以凝闭离断,此操作远离环甲肌。术中要注意仔细鉴别,注意和淋巴结脂肪粒有效辨识,样本切除后观察有无旁腺误切的情况,一旦有可疑表现,需做病理检查[5-6]。腔镜手术因腔镜放大功效,较开放手术,其更能清晰识别出神经与旁腺组织,保护作用更为显著,但应注意,操作结束后超声刀禁忌直接触及神经与旁腺,以防形成热损伤。本次研究中,两组并发症,差异均无统计学意义(P>0.05),观察组VAS、NSS评分及术中出血量优于常规组P<0.05,提示两种手术安全性相当,但较开放式手术,腔镜手术有着更佳的外观满意度,出血量更少。考虑是腔镜手术将颈部切口转变至胸前区,使患者切口满意度提高,且保障了疾病隐私权。胸前区切口小且张力较小,采取输液贴即可将皮肤拉拢,降低术后疤痕形成。同时借助超声刀提高止血与切割的精准度,降低因电刀形成的电火花对周边组织的灼伤,保护喉返神经,术野更为清晰,并发症少[7-8]。
综上,甲状腺微小乳头状癌采取腔镜与传统开放手术诊疗均具一定的安全性及有效性,但较后者,前者操作更为精细,疼痛感与美容效果更佳。
