成人退变性脊柱侧凸两种治疗策略的中长期比较分析:彻底重建或有限干预
2021-11-05宋智博王迎松解京明张颖赵智李韬武学才毕尼
宋智博 王迎松 解京明 张颖 赵智 李韬 武学才 毕尼
成人退变性脊柱侧凸 ( adult degenerative scoliosis,ADS ) 是指骨骼发育成熟之后因椎体、椎间盘或小关节非对称退变出现的冠状面 ( Cobb’s 角 > 10° ) 脊柱畸形,其发病率随着年龄的增长逐渐上升[1]。不同文献报道在全球范围内 65 岁以上的成人脊柱畸形( adult spinal deformity,ASD ) 发病率在 32%~68%之间,其中大部分畸形的发生和发展与脊柱退变因素相关[2]。由于 ADS 患者临床表现个体差异大,手术方案需充分考虑患者基础疾病以及对治疗的期望[3]。相关研究显示长节段减压固定融合术有较好的矫正脊柱畸形的效果,且脊柱整体平衡在术后能得到较好的维持;而短节段固定融合术能解决患者的主要症状且花费和风险较小[4-5]。而现实情况是,两种不同策略的缺陷,即长节段的围术期高并发症发生率以及短节段的术后邻近节段退变高发生率使得手术方案争议颇大[6-9]。由于脊柱退变的因素始终贯穿 ADS 患者整个术前、术后过程,这些争议有相当一部分原因是缺乏长期随访的研究以确定两种策略的远期疗效和并发症情况来辅助临床决策[10],而这类研究的数量不多。本研究重点关注 Lenke-Silva分级在 Ⅲ 级或以上 ( 推荐长节段固定融合 ) 的患者接受两种不同治疗策略后 2~9 年的随访结果,对疗效、内置物相关并发症、邻近节段问题和二次手术等问题进行了比较分析,现报道如下。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:( 1 ) Lenke-Silva 分级在 Ⅲ 级或以上接受初次手术的 ADS 患者;( 2 ) 术前、术后有完整的疗效评估及影像学资料;( 3 ) 随访时间 > 2 年;( 4 ) 长节段指固定融合节段 ≥ 3 个、短节段指固定融合节段 < 3 个。
2. 排除标准:( 1 ) 其它类型脊柱侧凸;( 2 ) 儿童、青少年时期出现的脊柱侧凸到成人后进展;( 3 )结核、感染、创伤、肿瘤、先天畸形或下肢不等长继发的脊柱侧凸;( 4 ) 失访。
二、一般资料
选取我院 2011 年 1 月至 2018 年 6 月收治的符合纳入标准的 ADS 患者共 78 例。长节段组 36 例,其中男 17 例,女 19 例,平均年龄 ( 57.1±7.9 ) 岁;短节段组 42 例,其中男 16 例,女 26 例,年龄平均( 60.8±8.4 ) 岁。
三、手术方案
由 2 位脊柱外科医师分别查体以确定患者的感觉、运动、反射及膀胱 / 直肠功能情况。结合患者的影像学资料和 ( 或 ) 肌电图明确责任节段及范围。若患者责任节段广泛和 ( 或 ) 存在多个节段不稳定和( 或 ) 主要症状源于冠状面、矢状面排列不良,则进行长节段减压固定融合术;反之,针对责任节段进行短节段减压固定融合术;此外,若经术前评估患者无法耐受长节段手术或手术风险大,则在充分沟通的前提下进行责任节段的有限处理以解决患者主要矛盾。
四、评估指标
包括患者的一般资料和围术期及术后随访的临床资料。疗效评估:患者术前、术后和末次随访对腰痛和腿痛 ( 麻 ) 的疼痛视觉模拟评分 ( visual analogue scale,VAS )。影像学评估:冠状面 Cobb’s角,腰椎前凸角 ( lumbar lordosis,LL ),冠状面平衡 ( distance between C7plumb line and center sacral vertical line,C7PL-CSVL ),矢状面平衡 ( sagittal vertical axis,SVA )。定义超过 3 cm 为冠状面失平衡,超过 5 cm 为矢状面失平衡。并发症评估:分为内置物相关并发症,邻近节段相关并发症以及冠、矢状面失平衡 ( 长节段邻近节段并发症包括近端交界性后凸、近端交界性失败;短节段邻近节段并发症包括影像学邻近节段退变 ( radiographic adjacent segmental degeneration,RASD )、邻椎病 ( clinical adjacent segmental degeneration,CASD )。RASD 的诊断标准为:( 1 ) 椎间盘前、中、后高度丢失 ≥1 mm;( 2 ) 滑移 ( 前后、侧方 ) ≥ 3 mm;( 3 ) 椎体旋转 > Ⅰ 度;( 4 ) 2 级或 3 级椎间盘退变 ( Weiner’s classification );( 5 ) MRI 4 级或 5 级椎间盘突出( Pfirrmann’s classification )。CASD 的诊断标准为再发的腰痛症状 VAS 评分 > 3 分或下肢放射痛[11]。
五、统计学处理
使用 R Version 3.53 进行数据录入及统计学分析。计量资料采用±s表示,两组间比较采用独立样本t检验,计数资料采用χ2检验,二次手术情况的生存资料采用 Log-Rank 检验。P< 0.05 为差异有统计学意义。
结 果
一、一般情况
两组患者一般资料和临床资料见表 1。由于长节段组手术创伤大、风险高,接受该方案的患者年龄较短节段组患者小。同时,长节段组在术后长期冠状面 Cobb’s 角、腰椎前凸角、矢状面平衡方面较短节段组能得到更好的维持。然而,在症状改善及维持方面两种策略并无差异。
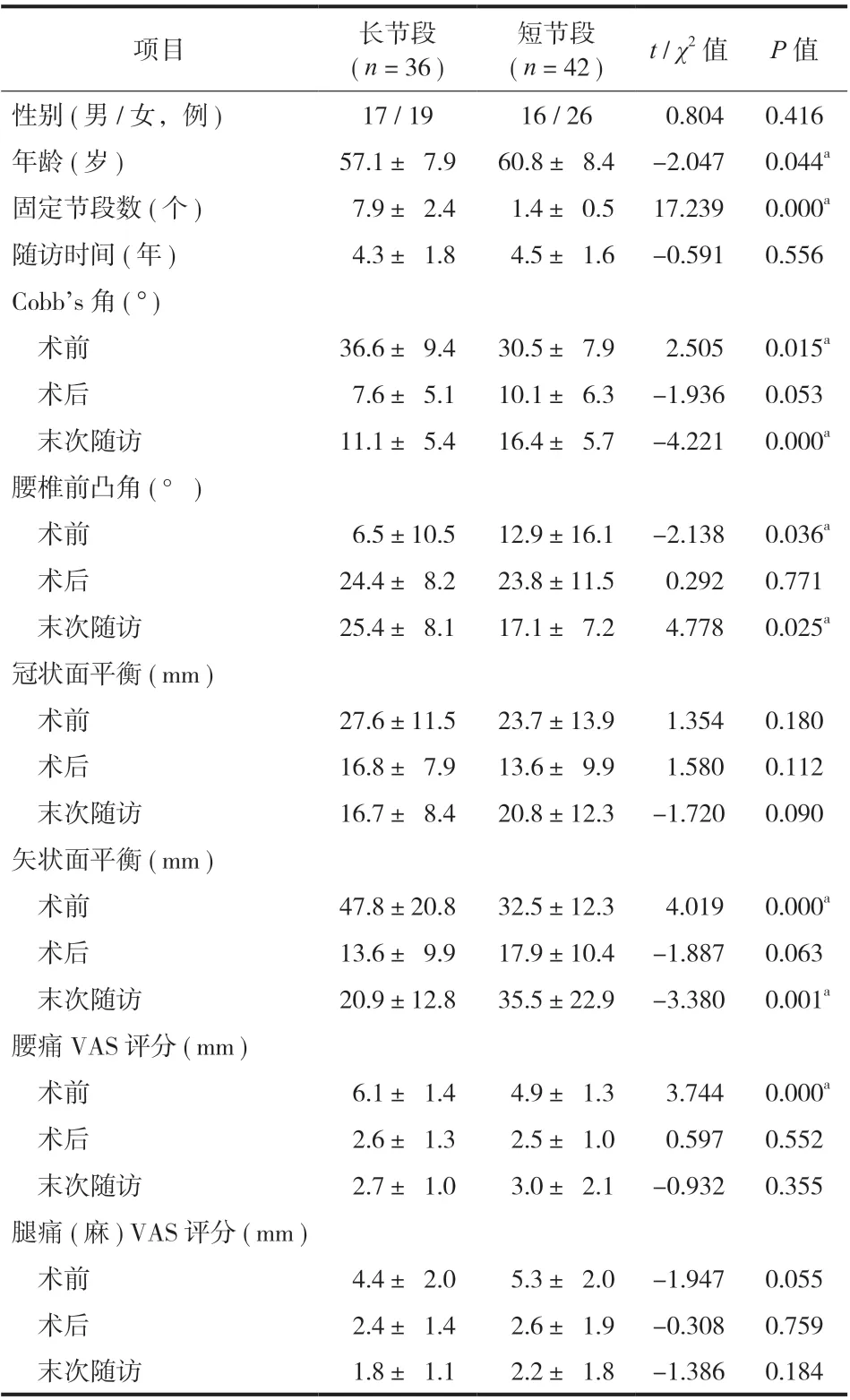
表1 两种不同策略临床资料比较Tab.1 Comparison of clinical data between the two strategies
二、远期并发症情况
两组患者远期并发症比较见表 2,随访时间 2~9 年,平均 ( 4.7±1.67 ) 年。总并发症发生率长节段组为 38.9%,短节段组为 40.5%,差异无统计学意义(P= 0.886 )。内置物相关并发症发生率长节段组显著高于短节段组,但邻近节段相关问题两种策略间差异并无统计学意义 (P= 0.068 )。其中,1 例接受长节段策略治疗的患者合并内置物断裂和近端交界性后凸,并发展为矢状面失衡。典型病例见图 1,2。
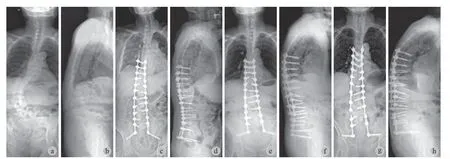
图1 患者,女,72 岁,诊断为 ADS。主要症状为持续、严重的腰痛 VAS 评分 8 分,右下肢放射痛 VAS 评分 5 分 a、b:术前;c、d:术后,长节段策略,L5~S1 PLIF,上固定椎 T8,下固定椎 S2;e、f:术后 2 年,冠状面平衡良好,矢状面排列变差,近端交界性后凸 24°,腰椎前凸减小,骨盆后倾;g、h:术后 3 年,内置物断裂,矢状面失衡,未诉明显腰痛,嘱每半年复查Fig.1 A 72-year-old female with adult degenerative scoliosis. The main symptoms included persistent and severe low back pain ( VAS 8 ),radiating pain of the right lower extremity ( VAS 5 ) a - b: Pre-operation; c - d: Long segmental strategy, fixation from T8 to S2 with L5 - S1 PLIF post-operation; e - f: Satisfactory coronal balance, worse sagittal alignment, proximal junctional kyphosis 24°, loss of lumbar lordosis and backward tilt of the pelvis were noted 2 years post-operation; g - h: Implant break and sagittal plane imbalance was observed 3 years post-operation;follow-up every six months was required
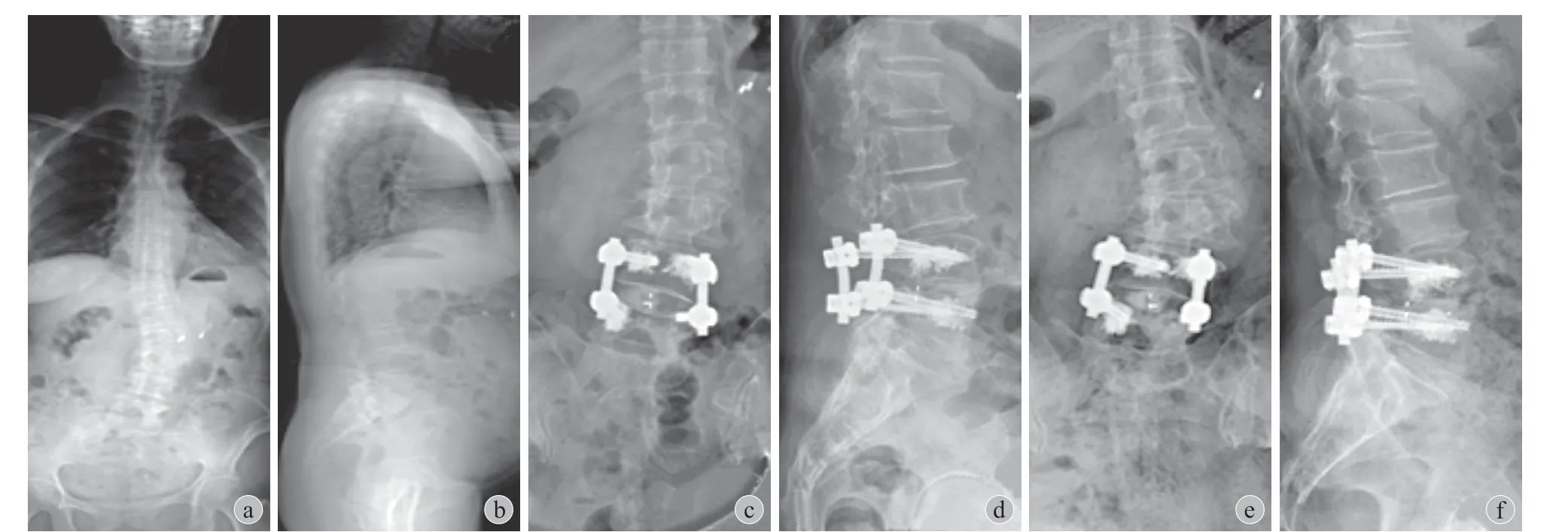
图2 患者,女,64 岁,ADS。腰痛 VAS 评分 6 分;下肢放射痛 VAS 评分 8 分。笔者认为腰痛主要来源于 L4~5。患者合并重度骨质疏松、高血压和糖尿病 a、b:术前;c、d:短节段策略,术后 2 年,存在轻微腰痛 VAS 评分 2 分;e、f:术后 5 年,冠状面 Cobb’s 角增大,L3 旋转 2°,诊断为影像学邻近节段退变,无临床症状,定期随访Fig.2 A 64-year-old female, adult degenerative scoliosis. Low back pain ( VAS 6 ) and radiating pain of the right lower extremity ( VAS 8 ).Low back pain derived from deformity and L4-5 degeneration was suspected. The patient was combined with severe osteoporosis, hypertension and diabetes a - b: Pre-operation; c - d: Short segmental strategy was performed; mild low back pain 2 years post-operation ( VAS 2 ); e - f:Larger coronal Cobb’s angle, L3 rotation 2° and adjacent segmental degeneration were confirmed 5 years post-operation; Regular follow-up was recommended
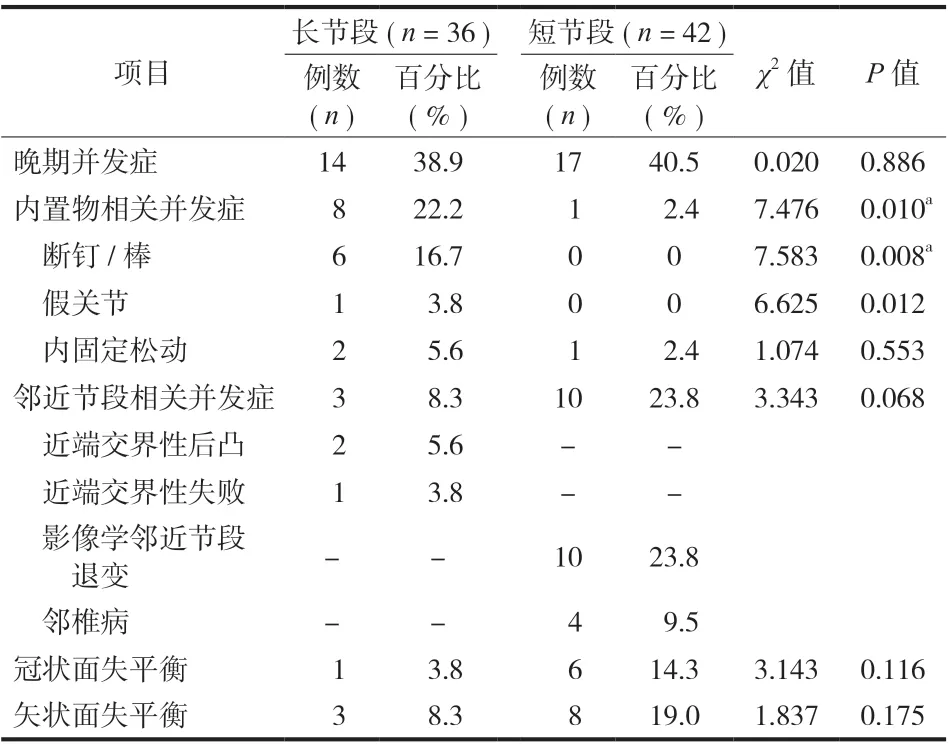
表2 两种策略远期并发症比较Tab.2 Comparison of long-term complications between the two strategies
三、二次手术情况
两种治疗策略二次手术的比较分析时间从术后开始至末次随访结束,不同时段二次手术率见表 3。接受长节段策略治疗的患者中有 2 例因断钉和近端交界性骨折在术后 2 年内接受了二次手术,1 例因 S1螺钉松动接受了固定至骨盆的二次手术,1 例因矢状面失衡出现严重的腰痛而将内固定延长到了上胸段。短节段策略治疗方案中有 3 例患者因CASD 接受了二次手术,其中 1 例 L4~5后路腰椎体间融合术 ( posterior lumbar interbody fusion,PLIF ) 术后由于上方节段的不稳定和下方节段引发的下肢放射痛,接受了 L3~4及 L5~S1的 PLIF 二次手术,1 例因术后上方节段椎管狭窄接受了斜外侧椎间融合术( oblique lumbar interbody fusion,OLIF ) 翻修,1 例因上方节段椎间盘突出接受了脊柱内镜下椎间盘髓核摘除术。另外 1 例接受短节段策略治疗的患者因骨融合不佳,内置物松动及矢状面排列不良接受了L1~S1的长节段二次翻修手术。二次手术的生存曲线比较显示两种策略并无差异 ( 图 3 )。
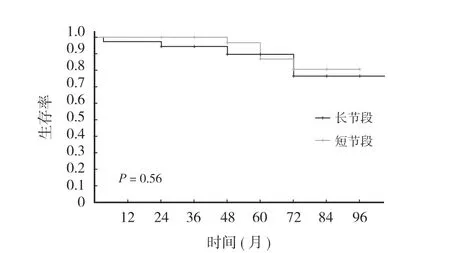
图3 两种策略二次手术生存曲线Fig.3 Survival curve of reoperation between the two strategies
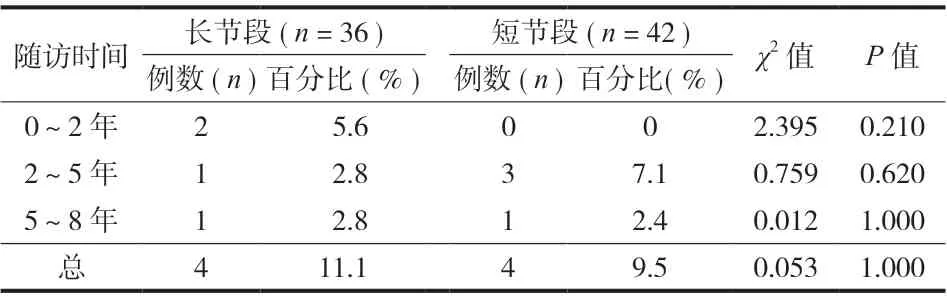
表3 两种策略二次手术比较Tab.3 Comparison of reoperation between the two strategies
讨 论
ADS 的病理过程可从最初的单节段退变逐渐进展为冠、矢状面脊柱畸形甚至是姿势、步态异常。这使得患者的症状也不尽相同,可表现为腰背痛伴下肢放射痛、神经源性跛行、下肢无力、行走障碍或平视功能受限以及继发的髋、膝关节疼痛和功能障碍等[12]。手术治疗的目的为解除症状,控制畸形进展。Lenke 和 Silva 已针对进展程度不同的 ADS 患者给出了对应的手术方案推荐[13],但是,笔者既往的研究发现,彻底的重建手术理论上能达到解除症状,维持脊柱平衡的目的,临床实践中往往伴随着高围术期并发症发生率和未知的远期内置物相关并发症[5]。本研究表明,在长期随访中,长节段的脊柱重建手术并非均能达到一次手术、彻底重建、疗效长久的理想结局,相反地,尽管短节段术后更可能出现冠矢状面失平衡和邻近节段退变,但患者的长期疗效并不差,二次手术率也并不高。这一结果促使进行了更深入的分析和思考。
一、长节段手术策略:彻底重建,疗效长久?
在制订长节段手术策略时,通常需对两个方面进行细致的考量[14]。其一,明确责任节段及范围,即为了解除症状,防范畸形迅速进展必须处理的节段;其二,明确责任节段与顶椎区域和脊柱整体平衡的关系,即上固定椎、截骨矫形和骶骨盆固定的选择,目的是恢复脊柱正常排列,提高骨融合率,防范术后内固定失败和邻近节段相关问题。由此可见,彻底的重建手术使整个脊柱处于一个全新的应力状态,需要“瞻前顾后”以维持疗效,降低远期并发症的发生率。
下端椎选择 L5、S1还是骨盆,已有相关研究给出了建议[15]。美国骨科医师学会 ( American academy of orthopedic surgeons,AAOS ) 对骶骨盆固定的描述是:为了增加骨融合率,避免假关节形成,降低内固定失败的风险而运用的一项降低腰骶段脊柱应力的固定技术。旨在对抗脊柱固定术后腰骶交界区动态屈伸活动及静态悬臂结构显著增加的剪力。适用范围包括:( 1 ) 长节段的脊柱固定术 ( 从骶骨固定至 L2以上或者固定节段 > 5 );( 2 ) 严重的腰椎滑脱( Meyerding classification > Ⅲ 度 );( 3 ) 在腰椎进行了3 柱截骨 ( Schwab Ⅲ 级以上 );( 4 ) 腰段畸形和骨盆倾斜的矫正 ( 如神经肌肉源性脊柱畸形 );( 5 ) 骶骨不稳定骨折[16-17]。尽管相关标准是科学合理的,但在临床实践中,会考虑到患者术后生活的实际需求以及骶骨盆固定带来的出血增加、手术时间延长等因素,更偏向于保留一定的腰椎活动度及降低手术的创伤和风险。
是否能够只固定到 L5关键要明确手术干预可能对 L5~S1椎间盘带来何种改变,并评估下方保留节段是否会早期出现邻近节段退变引发相关临床症状。Polly 等[18]对 34 例 L5~S1椎间盘正常的长节段固定融合至 L5的患者进行了 6 年的随访,有 61%的患者出现了 L5~S1的椎间盘退变,但只有 4 例需要二次手术。另外一项研究,Edwards 等[19]指出,已存在 L5~S1椎间盘退变、L5滑脱、L5~S1椎管狭窄、L5倾斜角过大和该节段手术史的患者术后早期出现该节段相关临床症状的可能性大,下端固定融合节段选择 S1更加恰当。可见,长节段策略需要牵一发而动全身的术前评估与设计,而在关键问题上仍有较大争议,并无公认、统一的共识以指导手术设计并评估预后,往往依赖于术者对脊柱退变和畸形的理解。
本研究表明,长节段策略术后内置物相关并发症显著高于短节段策略,且一样存在邻近节段相关问题。尽管有些内置物失败的病例由于牢固的骨融合形成,并未出现假关节或相关临床症状,但脊柱退变因素始终存在,随着年龄的增加,这一隐患随时可能引发新的症状并有脊髓损害的风险。到那时,创伤更大风险更高的翻修手术不可避免 ( 图 1 )。
二、短节段手术策略:有限手术,二次手术率高?
不断延长的固定融合节段增加了手术风险但并未显著提高患者受益,那么另一种短节段的治疗策略 —— 有限手术、观察随访、针对处理,从本次研究来看,确实很好地平衡了风险与收益之间的矛盾。尽管短节段手术邻近节段退变发生率比长节段策略高,但并未增加二次手术率,患者的症状评估也与长节段策略无异。这也在提示,首先,影像学诊断出的邻近节段退变并不全都引发临床症状,而出现临床症状的邻近节段退变并不全都需要手术干预;其次,随着时间推移,邻近节段退变发生数逐渐增多,其主要原因究竟是手术干预后的组织结构破坏、脊柱应力增加,还是自然退变不可阻挡的进程,需要更多的分析和研究[20-22]。
Boden 等[23]进行的一项研究表明,60 岁以上的无症状志愿者腰椎 MRI 异常的发生率为 57%,提示影像学的异常表现是高龄患者普遍存在的现象。另一项来自 Elfering 的前瞻性研究表明[24],MRI 诊断为腰椎间盘突出的无症状患者当中有 41% 在 5 年后出现了腰椎退变的进展,但临床症状与影像学改变的相关性较低,且椎间盘突出的程度、缺乏活动及职业类别才是退变进展的危险因素。据此推论,脊柱的自然退变引起的影像学改变广泛存在于高龄人群中,且与腰痛或下肢放射痛并无显著相关性,它是一种现象而非一种疾病。
同样,Ramirez-Villaescusa 等[11]也关注到了这一问题,他们将邻近节段退变区分为 RASD 和CASD,在对 263 例患者平均随访 3.8 年后得出:7.2% 的患者出现邻近节段相关症状但没有影像学表现,37.3% 的患者有影像学表现却没有临床症状。在另一个纳入 94 项研究,34 716 例接受脊柱融合手术患者的荟萃分析中显示[25],RASD 的发生率在 4.8%~92.2%,CASD 的发生率在 0%~30.3%,RASD 随着时间的推移发生率逐渐增加,术后0.5~2 年为 21.8%,2~5 年为 33.6%,5~10 年为37.4%;而 CASD 的发生率在 2~5 年会出现一个高峰,之后逐渐降低,术后 0.5~2 年为 6.5%,2~5 年为 12.1%,5~10 年为 3.2%。这可能是由于手术干预后 2~5 年脊柱发生一系列的代偿,出现了诱发退变的新因素造成了退变加速进展,而这一过程在5 年之后趋于稳定,又逐渐回归到以自然退变为主导的病理生理过程中。本研究的结果与上述结论一致,且在术后中长期随访中发现,因 CASD 接受二次手术的比例并不高。
综上所述,当彻底的重建手术无法获得理想疗效时,有限手术 - 观察随访 - 针对处理是更加恰当的手术策略,并且患者能够从中获益。这种策略通过术后密切随访和精确处理来解决可能出现的邻近节段问题而不是初次手术时的预防性干预,明显降低了手术巨大打击带给患者和术者的风险,其长期总体评价甚至优于长节段手术。目前的最大挑战是如何通过技术改进和精准的手术操作避免 CASD 过早过快出现。这也是未来值得关注和继续研究的方向。
