外侧小切口与后路小切口髋关节置换术治疗老年创伤性股骨颈骨折的效果研究
2021-11-04郑万平程功沈自力周毅
郑万平 程功 沈自力 周毅
股骨颈骨折的发病大多是由于患者遭受外力暴力碰撞并综合自身骨质疏松、肌肉组织活性下降等原因造成的,多发于老年人群体[1]。有统计结果显示,65 岁以上的老年人髋骨骨折发生率为23.79%,股骨颈骨折发生率为53%[2]。目前,临床上治疗股骨颈骨折的方法包括保守治疗、半髋关节置换或全髋关节置换及闭合复位内固定或切开复位内固定等[3]。解剖复位或坚强内固定等手段多应用于65 岁以下的股骨颈骨折患者[4],而对于65 岁以上的老年创伤性股骨颈骨折患者,目前主要的临床治疗方法为外侧小切口髋关节置换术或后路小切口髋关节置换术。然而,临床实践表明,外侧小切口髋关节置换术治疗老年创伤性股骨颈骨折虽然具有一定的治疗效果,但手术后疼痛程度较高,髋关节的恢复时间较长,并且会引发术后感染等并发症[5]。相比之下,后路小切口髋关节置换术造成的切口较小,对于患者康复和预后等都具有一定的优势,随着该技术的发展,在老年创伤性股骨颈骨折患者的临床治疗中应用也逐渐广泛。对此,本文对外侧小切口髋关节置换术与后路小切口髋关节置换术治疗老年创伤性股骨颈骨折的疗效差异进行分析,旨在为患者提供一种更加安全可靠且疗效好的治疗方法。具体内容报告如下。
1 资料与方法
1.1 一般资料 选取本院2016 年1 月~2019 年12 月收治的50 例老年创伤性股骨颈骨折患者作为研究对象,随机分成外侧组和后路组,各25 例。外侧组患者年龄 60~85 岁;受伤至手术时间24~153 h。后路组年龄61~84 岁;受伤至手术时间24~155 h。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。本研究经伦理会审核批准,所有患者均签署了知情同意书。
表1 两组患者的一般资料比较(n,)

表1 两组患者的一般资料比较(n,)
注:两组比较,P>0.05
1.2 纳入及排除标准 纳入标准:①符合股骨颈骨折的临床确诊标准;②自愿参与本研究。排除标准:①伴有恶性肿瘤者;②视听障碍者;③精神或心理障碍者;④伴有严重的心、肺、肾、脑等器官衰竭或疾病者。
1.3 方法
1.3.1 外侧组 患者接受外侧小切口髋关节置换术治疗。患者取侧卧位,行硬膜外麻醉或全身麻醉,消毒完毕后于股骨大转子结节切口向髂前上棘经肌肉层到达患者髋关节部位,露出髋关节外侧、前部和内下方,将关节囊取出,并将髋臼韧带切除。取出骨折股骨头,对难以直接取出的骨头可采用锯子进行截骨,然后清理残留的骨折髋臼软骨和股骨髓,置入股骨柄生物假体和髋臼假体,经观察固定有效且无脱位后对切口部位清洗消毒,将负压引流管置入后即可缝合,手术结束。
1.3.2 后路组 患者接受后路小切口髋关节置换手术治疗。患者取健侧卧位,骨盆、躯干、水平面角度为90°,麻醉后在患者的髋关节外部进行切口,起点为大粗隆顶点,向骼后上棘中心,切口深度约为7~10 cm,分离患者臀大肌并暴露患处,清理去除断骨和组织后置入皮肤保护器,并锉断髋臼,大约比假体短2 cm,置入假体。检查无误后对切口部位消毒并放入负压引流管,缝合伤口,手术结束。
1.4 观察指标及判定标准 ①治疗效果,判定标准:若患者的生活自理能力恢复、髋关节活动正常且疼痛感消失,则为显效;若患者基本能够生活自理、髋关节活动功能有所改善且髋关节疼痛感基本消失,则为有效;若患者的髋关节功能无任何好转甚至病情出现恶化,则判定为无效[6]。总有效率=显效率+有效率。②围手术期指标,包括手术时间、术中出血量以及术后引流量(每日切口引流袋引流量之和)。③治疗前后的VAS 评分,采用视觉模拟评分法(visual analogue scale,VAS)对治疗前后的疼痛程度进行评价。④治疗后髋关节Harris 功能评分和髋关节恢复时间。
1.5 统计学方法 采用SPSS22.0 统计学软件进行数据统计分析。计量资料以均数±标准差 ()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组患者治疗效果比较 后路组治疗总有效率96.00%高于外侧组的72.00%,差异有统计学意义(P<0.05)。见表2。

表2 两组患者治疗效果比较[n(%)]
2.2 两组患者围手术期指标比较 两组手术时间比较,差异无统计学意义(P>0.05);后路组术中出血量和术后引流量均少于外侧组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者围手术期指标比较()

表3 两组患者围手术期指标比较()
注:与外侧组比较,aP<0.05
2.3 两组患者治疗前后VAS 评分比较 治疗前,两组VAS 评分比较,差异无统计学意义 (P>0.05);治疗后,两组VAS 评分均低于治疗前,且后路组VAS 评分明显低于外侧组,差异有统计学意义(P<0.05)。见表4。
表4 两组患者治疗前后VAS 评分比较(,分)

表4 两组患者治疗前后VAS 评分比较(,分)
注:与治疗前比较,aP<0.05;与外侧组比较,bP<0.05
2.4 两组患者治疗后Harris 评分和髋关节恢复时间比较 两组Harris 评分比较,差异无统计学意义(P>0.05);后路组髋关节恢复时间明显短于外侧组,差异有统计学意义(P<0.05)。见表5。
表5 两组患者治疗后Harris 评分和髋关节恢复时间比较()
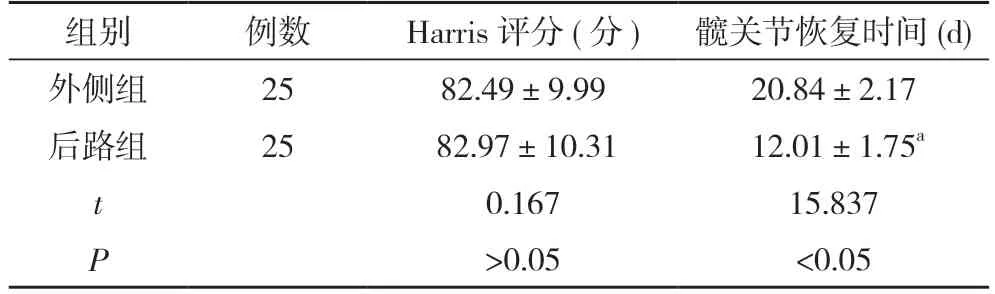
表5 两组患者治疗后Harris 评分和髋关节恢复时间比较()
注:与外侧组比较,aP<0.05
3 讨论
随着我国老龄化程度的不断加重,老年人群的比例在人口结构中逐渐提高,与老年人骨质疏松等相关疾病,如股骨颈骨折的发病率也逐年提高。患者发生股骨颈骨折后不仅持续疼痛,且髋关节功能受到严重影响,无法正常行走,生活十分不便[7]。临床上对于65 岁以上的老年创伤性股骨颈骨折患者多采用外侧小切口髋关节置换术或后路小切口髋关节置换术进行治疗,该两种方法对于股骨颈骨折均具有较好的效果,但近年来对于两种方法优劣的讨论逐渐成为热点[8]。
外侧小切口手术将大腿外展肌群作为切口,不会对髋关节后肌肉群造成破坏,但是会产生较大的切口,会对患者的皮肤造成损伤,术中需要注意以下事项:股骨端扩髓时将髓腔锉贴近大转子,保护切口周围皮肤;显露髋臼后需要对后方软组织、坐骨神经进行保护,安装假体时需要保持股骨前倾角为10~12°。后路小切口髋关节置换术能够减轻对患者的损伤,缩短患者的康复时间,且不会过多剥离组织,创伤小,手术风险低,能够促进术后康复,该术式的治疗原则就是根据个体情况延长切口,手术中需要对肌肉组织密切保护,避免过分牵拉、分离、剥离肌肉组织,减少血管出血量,从而顺利完成手术。本文研究结果显示,后路组治疗总有效率高于外侧组,术中出血量和术后引流量均少于外侧组,VAS 评分低于外侧组,髋关节恢复时间短于外侧组,差异有统计学意义(P<0.05)。该结果提示相比于外侧小切口髋关节置换术,后路小切口髋关节置换术明显具有更好的治疗效果,患者术后的疼痛程度和髋关节功能等指标恢复情况更好,这与陈喜顺[9]及马凯[10]的研究结果相似。
综上所述,采用后路小切口髋关节置换术治疗老年创伤性股骨颈骨折术中出血量更少,术后疼痛程度更轻,更有利于髋关节功能的恢复,具有更好的临床效果。
