TCT 和阴道镜活检在宫颈病变诊断中的价值分析
2021-11-04付芳芳
付芳芳
宫颈癌发病率仅次于乳腺癌,居世界第二位,特别是在发展中国家,宫颈癌病死率非常高,往往占据首位。从宫颈癌前病变发展为宫颈癌是一个非常漫长的过程,大约会经历10 年。所以,宫颈癌是一种可预防、可治愈的疾病,宫颈癌前病变筛查是有效的预防措施,可以尽早发现癌前病变,采取有效措施进行预防,降低宫颈癌发病率和病死率。在临床上宫颈癌作为一种恶性肿瘤较为常见,接触性出血为早期症状,阴道出血(不规则)为中晚期临床症状,且同时会表现为阴道排液[1]。宫颈癌的发展进程较慢,癌前病变为宫颈上皮内瘤变(CIN),其临床表现并不显著,仅有部分患者会发生阴道出血情况。早期宫颈癌和CIN 在临床上呈现较大的鉴别难度,在临床上常用诊断手段为TCT,但是其漏诊率和误诊率均不低。在临床上宫颈癌筛查工作中利用阴道镜活检可发挥鉴别效果,应用价值较高。本次研究对阴道镜活检和TCT 两种诊断方法的应用价值进行分析,现报告如下。
1 资料与方法
1.1 一般资料 选择2018 年8 月~2020 年8 月400 例行宫颈癌筛查的宫颈病变患者作为研究对象,根据诊断方法不同分为实验组和对照组,每组200 例。实验组患者年龄32~66 岁,平均年龄(43.40±8.45)岁;对照组患者年龄31~66 岁,平均年龄(43.58±8.40)岁。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:①患者均未处于月经期;②患者均有过性生活;③患者在检查的前1 d 无性行为;④患者在检查的前3 d 没有冲洗过阴道;⑤患者同意本次实验,并且自愿签署知情同意书;⑥患者一般资料完整。排除标准:①患者有过子宫切除手术;②患者处于妊娠期或者哺乳期;③患者有生殖道炎症;④患者患有其他严重肿瘤疾病;⑤患者存在沟通或认知障碍;⑥患者患有精神方面疾病。
1.2 方法
1.2.1 对照组 患者应用TCT。患者均未处于生理期,取膀胱截石位,对患者宫颈外分泌物利用棉球进行擦拭,利用扩阴器充分暴露宫颈,在宫颈口将宫颈刷探入,顺时针5 圈旋转,对宫颈细胞样本进行采集,利用液基细胞塑料取材刷对宫颈管内外的宫颈脱落细胞进行收集,把宫颈脱落细胞放入有细胞保存液的小瓶中,通过漂洗后,在保存溶液中转移细胞,张贴电子条码。在全自动细胞制备机中放入标本实施摇匀处理、过滤处理和转移处理等,在载玻片上放置样本细胞,利用显微镜对样本细胞进行观察。TCT 诊断标准:①正常或炎症;②未明确诊断的不典型鳞状细胞;③低度鳞状上皮内瘤变和高度鳞状上皮内瘤变;④鳞癌;⑤腺癌。通过TBS 分类,低度鳞状上皮内瘤变包括人乳头瘤状病毒感染和CINⅠ,高度鳞状上皮内瘤变包括CINⅡ、CINⅢ。
1.2.2 实验组 患者应用阴道镜活检。患者取膀胱截石位,利用扩阴器充分暴露宫颈,对宫颈外分泌物利用棉球进行擦拭,在宫颈口将宫颈刷探入,顺时针5 圈旋转,对宫颈细胞样本进行采集,在宫颈上实施醋酸白试验和碘试验,对疑似阳性结果的部位进行判断,利用电子阴道镜辅助检查,在碘阴性区、异型血管、醋酸白色上皮等位置实施取材(多点),取样后,在中性缓冲甲醛溶液(10%)中放置样本,固定标本,实施病理学分级和诊断。阴道镜活检诊断结果:①正常或炎症;②尖锐湿疣;③宫颈上皮内瘤变分为CINⅠ、CINⅡ、CINⅢ;④宫颈浸润癌;⑤其他。
1.3 观察指标 比较两组患者疾病检出情况,包括宫颈炎、CINⅠ、ICINⅡ、CINⅢ、宫颈癌;以手术后病理诊断结果为金标准,比较两组患者诊断准确率、漏诊率和误诊率。
1.4 统计学方法 采用SPSS23.0 统计学软件对研究数据进行统计分析。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组患者疾病检出率比较 实验组患者疾病检出率为95.00%,高于对照组的85.00%,差异具有统计学意义(P<0.05)。见表1。
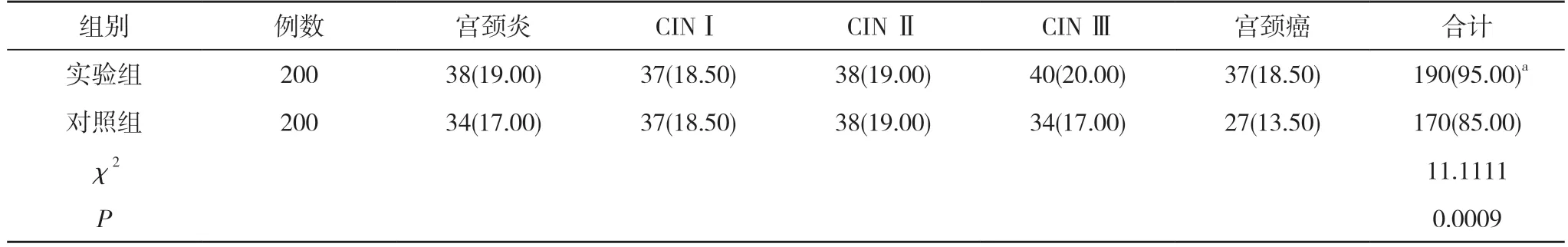
表1 两组患者疾病检出率比较[n(%)]
2.2 两组患者诊断准确率、误诊率、漏诊率比较 以手术后病理诊断结果为金标准,实验组患者诊断准确率90.50%高于对照组的70.00%,漏诊率5.00%、误诊率4.50%低于对照组的15.00%、15.00%,差异具有统计学意义(P<0.05)。见表2。

表2 两组患者诊断准确率比较[n(%)]
3 讨论
宫颈癌患者大多为超过35 岁的已婚妇女,发病高峰年龄段为40~49 岁,通过统计,每年患宫颈癌的患者已经超过了13 万人次,并且以2%~3%的比例逐渐升高[2]。宫颈癌在临床上作为一种恶性肿瘤,发病部位一般为子宫颈,对女性身心健康造成严重影响,其临床症状主要为不孕、阴道出血等,甚至对患者健康和生命安全造成严重威胁[3]。宫颈癌在癌变过程中,会经过非常漫长的病变过程,一旦发生癌变,患者预后非常差,治愈率也很低[4]。所以,宫颈癌变前进行筛查非常重要,在临床上有重要意义。宫颈癌的尽早诊疗可降低患者发病率和死亡率。在临床上宫颈癌的常规诊断方法为TCT,利用显微镜对细胞数量和形态进行观察以判断宫颈癌,但是在很多因素的影响下会导致误差发生,降低诊断准确率,比如膀胱情况和操作技术等[5,6]。TCT 诊断较为浅表,不能深入了解患者疾病情况,无法获得满意的诊疗效果。阴道镜活检作为一种有效的诊断方法,通过对接触性出血、异常阴道出血等部位进行检查,以针对性检查疑似细胞,可尽早发现癌前病变[7,8]。阴道镜活检技术通过调整物镜的位置、角度能够获得清晰图像,方便对患者进行临床诊断以及判断宫颈病变症状和程度。活体病理的优势较为明显,即操作具有重复性、较高安全性、方法简便等,可反复检测微小病灶和疑似病灶,医生以此为依据可进一步诊断疑似病例[9]。活体病理对子宫内膜改变和宫颈情况进行诊断,可获得有效、全面的信息,全面观察癌变情况,有效鉴别宫颈上皮内瘤变和早期宫颈癌[10]。本次研究结果显示,实验组患者疾病检出率为95.00%,高于对照组的85.00%,差异具有统计学意义(P<0.05)。以手术后病理诊断结果为金标准,实验组患者诊断准确率90.50%高于对照组的70.00%,漏诊率5.00%、误诊率4.50%低于对照组的15.00%、15.00%,差异具有统计学意义(P<0.05)。可见阴道镜活检诊断价值较高。
综上所述,在宫颈病变临床诊断中实施阴道镜活检可有效提升诊断效果,为临床诊断和后续治疗方案调整提供可靠依据,临床应用价值较高,建议推广。
