服用阿司匹林患者血浆D-乳酸浓度与小肠黏膜损伤程度的关系
2021-11-04陈雪高峰张杰
陈 雪 高 峰 张 杰
(首都医科大学附属北京安贞医院消化内科,北京 100029)
近年来,我国心血管疾病患病率和病死率均逐年增加,推算现患心血管疾病人数为3.3亿[1],阿司匹林是常用治疗药物之一,但可能增加胃肠黏膜损伤的风险,笔者前期研究[2]显示66.2%服用阿司匹林的心血管疾病患者可出现小肠黏膜损伤,老年患者尤其显著,小肠损伤发生率可高达88.2%。有文献[3]显示阿司匹林可减少连接蛋白表达,增加上皮通透性,引起小肠黏膜损伤。肠黏膜通透性增加是小肠损伤的早期表现,在大鼠模型中发现血浆中D-乳酸可较早反映非甾体抗炎药引起的小肠黏膜损伤[4]。目前国内外关于服用阿司匹林患者血浆D-乳酸浓度与小肠损伤程度的关系报道尚少。为此,本研究以服用阿司匹林的患者为研究对象,分析小肠黏膜不同损伤程度时血浆D-乳酸和炎症因子的表达情况,评价D-乳酸预测严重小肠黏膜损伤的有效性。
1 对象与方法
1.1 研究对象
以2019年5月至2019年12月在首都医科大学附属北京安贞医院就诊的服用肠溶阿司匹林的患者为研究对象。纳入标准:①年龄18~80岁;②服用肠溶阿司匹林1个月以上;③同意参与本研究,签署书面知情同意书。排除标准:①有磁控胶囊内镜检查禁忌证,包括体内装有心脏起搏器、体内植入电子装置以及磁性金属异物;②疑似或已知的胃肠道梗阻、狭窄、瘘管或憩室,既往消化道外科手术或导致腹部消化道结构改变的外科手术史,无外科手术条件或拒绝接受任何腹部手术(因一旦胶囊滞留可能需要通过手术取出);③同时服用其他抗血小板药物、抗凝药物、非甾体抗炎药、质子泵抑制剂等可导致小肠黏膜损伤的药物;④消化道肿瘤、炎症性肠病、肠道缺血性疾病、幽门螺杆菌感染的患者;⑤严重的心功能衰竭、肝功能衰竭、肾功能衰竭或精神异常不能配合的患者。本研究经首都医科大学附属北京安贞医院伦理委员会批准(伦理号:2019005)。
1.2 临床资料收集
收集所有患者的临床资料,包括性别、年龄、服用阿司匹林时间、体质量指数、是否吸烟、是否饮酒、合并慢性疾病史(是否患有高血压、冠状动脉粥样硬化性心脏病、脑血管病、糖尿病、高脂血症)、胃肠道症状评分、小肠黏膜损伤情况、血浆D-乳酸、血浆中炎症因子白细胞介素-1β(interleukin-1β,IL-1β)、肿瘤坏死因子-α(tumor necrosis factor-α, TNF-α)和白细胞介素-10(interleukin-10,IL-10)的浓度。其中,胃肠道症状评分根据患者的消化道症状有无及发作的频率和严重程度评价,包括腹痛、烧心、反流、上腹部紧抽感、恶心和呕吐、腹鸣、腹胀、嗳气、排气增多、排便减少、排便增多、稀便、硬粪、排便紧迫感、排便不尽感[5]。
1.3 磁控胶囊内镜检查
磁控胶囊内镜(安翰科技武汉股份有限公司)操作根据《中国磁控胶囊胃镜临床应用专家共识(2017,上海)》[6]进行。受检者于检查前一日晚7点后开始禁食,将聚乙二醇电解质散两盒溶于1 500 mL温水中,于1 h内饮用完成,检查当日早晨再将聚乙二醇电解质散1盒溶于750 mL温水中,于30 min内饮用完成。在磁控胶囊内镜检查前40 min服用二甲基硅油散剂祛泡,检查前饮用清水至腹部有饱胀感以保证胃腔充盈。当完成食管、胃、十二指肠和小肠的检查后,将所有数据导出至电脑,利用ESNavi阅片软件进行分析,阅片由两名经验丰富的副主任医师独立进行,并达成统一诊断。小肠黏膜损伤采用小肠病变内镜5级评分系统评价(表1)[7]。
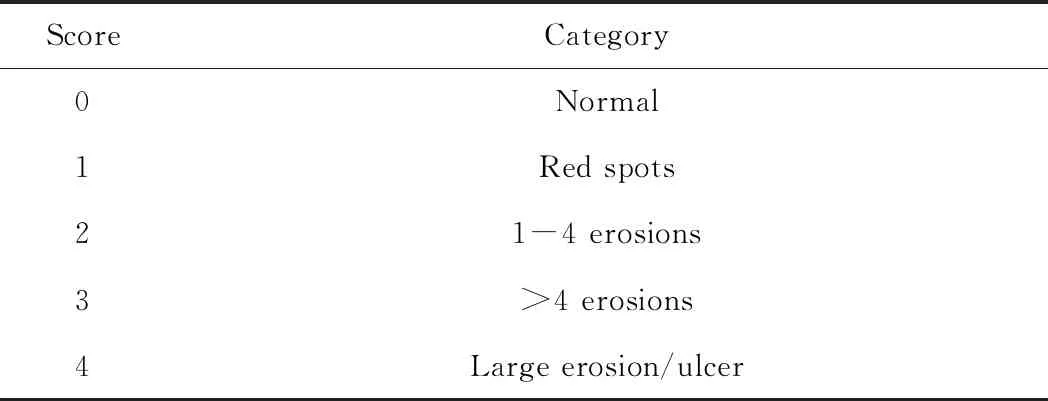
表1 小肠病变内镜5级评分系统[7]Tab.1 Five-point scoring system for endoscopic lesions with capsule endoscopy
1.4 血浆中D-乳酸浓度检测
收集所有受试者的血液样本,1 500 g离心10 min,收集上层血浆。采用全波长酶标仪(Synergn 4,美国BioTek公司)检测血浆中D-乳酸浓度;根据D-乳酸测定试剂盒(比色法)(英国Abcam,批号ab83429)说明书操作。分别将标准品和样品中加入反应混合液,避光室温孵育30 min,检测450 nm的吸光度值,根据标准曲线计算各样品对应的D-乳酸含量。
1.5 血浆中炎症因子IL-1β、TNF-α和IL-10检测
严格根据联科生物(中国)的ELISA试剂盒(批号分别为 101B-01、EK182-01、EK110-01)说明书检测血浆中IL-1β、TNF-α和IL-10的浓度。制备IL-1β、TNF-α和IL-10标准品,分别检测标准品和样本中的抗体,孵育、洗涤等步骤结束后,采用酶标仪检测450 nm和570 nm波长下的吸光度值,绘制标准曲线,计算出各样品的浓度。
1.6 统计学方法
2 结果
2.1 分组情况
本研究共纳入服用阿司匹林患者106例,行磁控胶囊内镜检查评价小肠黏膜损伤程度,根据小肠病变内镜5级评分系统进行分组,将评分为0分的患者分入无损伤组(14例),评分为1分和2分的患者分入轻度损伤组(74例),评分为3分和4分的患者分入重度损伤组(18例)。
2.2 3组患者基本临床特征比较
3组患者在性别、年龄、服用阿司匹林时间、体质量指数、吸烟、饮酒、合并慢性疾病方面比较,差异均无统计学意义(P>0.05)。3组患者胃肠道症状评分比较,差异有统计学意义(P=0.001)。3组间小肠红斑例数、小肠糜烂例数和小肠溃疡例数比较,差异均有统计学意义(P<0.001)。详见表2。

表2 服用阿司匹林患者未发生小肠损伤、发生轻度小肠损伤与重度小肠损伤的临床资料比较Tab.2 Comparison of clinical data in patients taking aspirin with normal small intestinal mocosa, mild small intestinal damage and major small intestinal n(%),M(P25,P75)]
2.3 3组患者血浆D-乳酸及炎症因子浓度比较
无小肠损伤组、轻度损伤组和重度损伤组患者血浆中D-乳酸浓度比较差异有统计学意义(P=0.022),随着小肠损伤程度加重,D-乳酸浓度升高(表3、图1)。3组患者血浆中炎症因子IL-1β、TNF-α和IL-10的浓度差异均无统计学意义(P>0.05),详见表3。
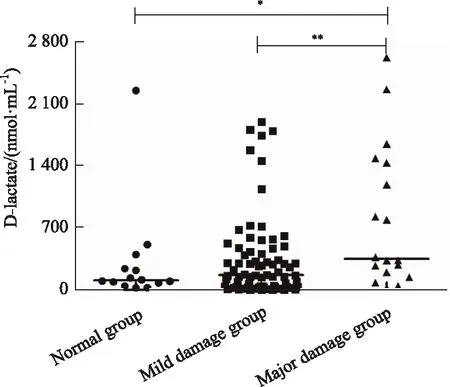
图1 服用阿司匹林患者未发生小肠损伤、发生小肠轻度损伤和重度损伤的血浆D-乳酸浓度Fig.1 Levels of plasma D-lactate in patients taking aspirin with normal small intestinal mocosa, mild small intestinal damage and major small intestinal damage*P<0.05,**P<0.01.

表3 服用阿司匹林患者未发生小肠损伤、发生轻度小肠损伤与重度小肠损伤的血浆中D-乳酸和炎症因子的浓度
2.4 D-乳酸预测服用阿司匹林患者发生严重小肠黏膜损伤的效果评价
以重度损伤组作为阳性组,无损伤组和轻度损伤组作为阴性组,构建ROC曲线(图2),结果显示ROC曲线下面积是0.704(95%CI为0.572~0.836,P=0.006),表明D-乳酸浓度具有一定的预测服用阿司匹林患者发生严重小肠黏膜损伤的作用。以约登指数最大点对应的D-乳酸浓度(754.15 nmol/mL)为临界值,当D-乳酸浓度≥754.15 nmol/mL时预测服用阿司匹林患者发生严重小肠黏膜损伤的灵敏度为44.4%,特异度为90.9%,Kappa=0.370,预测效果不理想,详见表4。
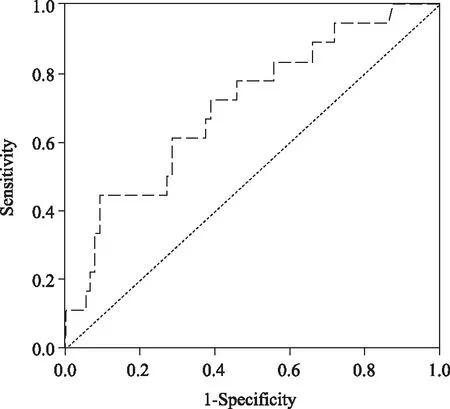
图2 血浆D-乳酸浓度预测服用阿司匹林患者发生严重小肠损伤的ROC曲线Fig.2 ROC curve of plasma D-lactate predicting severe small intestinal damage in patients taking aspirinROC: receiver operating characteristic.

表4 D-乳酸预测服用阿司匹林患者发生严重小肠黏膜损伤的结果
3 讨论
小肠是胃肠道中最长的一段管腔,行径曲折,互相重叠,普通胃镜和肠镜无法探及。小肠疾病发病率低,但病因复杂、起病隐匿,缺乏典型症状和体征,临床诊断困难。近年来,随着人口老龄化增加,服用阿司匹林等抗血小板药物的人群逐年增多,据统计,阿司匹林在心血管病一级预防和二级预防中的使用率均较高[8]。其引起的小肠黏膜损伤也越来越常见。短时间服用阿司匹林可以导致轻度小肠炎症,而长期使用者可出现多种损伤,如瘀斑、绒毛脱落、糜烂和溃疡,甚至出现急性出血、不明原因消化道出血等并发症,严重时可威胁生命[9]。然而,在并发症发生前,患者常因无典型消化道症状而忽略对小肠的检查,因此,本研究主要以患有心血管疾病并长期服用阿司匹林的患者为研究对象,评估小肠黏膜损伤程度。纳入的106例患者中,86.8%存在小肠黏膜损伤,其中80.4%为轻度小肠黏膜损伤,即主要表现为黏膜红斑或小数量的糜烂,较其他非甾体抗炎药引起的小肠损伤轻[10]。
研究[11]显示阿司匹林可通过局部作用和全身作用导致小肠细胞间连接破坏,上皮通透性增高,肠黏膜通透性增加是阿司匹林导致小肠黏膜损伤的早期改变,也是其引起肠病的起始环节。近年发现D-乳酸与小肠通透性增加有关,哺乳动物中D-乳酸主要通过肠道内细菌发酵形成,当各种原因导致肠黏膜受损、肠通透性增加时,D-乳酸可通过受损的肠黏膜进入血液,使血中D-乳酸含量增加,因此,检测血浆中D-乳酸浓度可间接反映肠黏膜通透性[12]。文献[13]显示多种疾病患者血浆中的D-乳酸升高,如抗生素相关腹泻发生时,血浆D-乳酸浓度增加[14];慢性阻塞性肺疾病急性加重期中,肠道呈现缺血、缺氧和氧化应激状态,导致肠屏障功能衰竭,血浆中D-乳酸可作为判断病情严重程度的指标[15]。本研究中发现服用阿司匹林患者小肠黏膜损伤程度不同,血浆中D-乳酸的浓度也不同,重度小肠损伤组较轻度损伤组和无小肠损伤组血浆D乳酸浓度明显升高;ROC曲线提示D-乳酸浓度具有一定的预测服用阿司匹林患者发生严重小肠黏膜损伤的作用,但当以754.15 nmol/mL为临界值,预测的灵敏度低,而特异度高,提示血浆D-乳酸浓度预测阿司匹林相关严重小肠损伤的效果尚不理想,考虑可能与本研究样本量相对较少有关,今后将增加样本量以进一步探讨。同时将尝试评价D-乳酸和其他指标联合的预测效果,并在临床中前瞻性纳入病例做进一步验证。
文献[16]显示非甾体抗炎药可以减少前列腺素合成,造成线粒体功能障碍,从而使小肠黏膜屏障功能减弱,导致细菌异位,革兰阴性杆菌释放的脂多糖作用于Toll样受体信号通路,激活NK-kB信号通路,使炎症因子IL-1β、TNF-α表达增加,从而造成中性粒细胞在黏膜浸润,引起黏膜损伤。在小鼠模型中,灌服吲哚美辛后,小肠组织中炎症因子IL-1β、TNF-α均表达增加[17]。因此,本研究也检测了服用阿司匹林患者血浆中炎症因子,发现无小肠损伤组、轻度小肠损伤组和重度小肠损伤组患者IL-1β、TNF-α和IL-10的浓度差异均无统计学意义,推测可能是阿司匹林相关小肠损伤患者虽然发生了小肠的局部炎症,但不足以引起全身炎症改变,这与本研究的受试者并无发热等临床症状相吻合,因此,也提示对于服用阿司匹林的患者,不能通过全身炎症反应的有无和外周血的炎症指标来推测小肠炎症的有无及其严重程度。
本研究还发现,轻度损伤组和重度损伤组患者较无小肠损伤患者胃肠道症状重,结合本课题组之前的研究,多数服用阿司匹林的患者可同时出现不同程度的胃和小肠黏膜损伤[18],考虑本研究中的胃肠道症状差异可能是由于胃和小肠黏膜叠加损伤的综合结果。
本研究存在一定局限性,能够影响肠黏膜通透性的因素多,虽然在研究开始阶段即排除了可能影响肠道损伤的因素,如炎症性肠病、同时服用其他非甾体抗炎药、抗栓药、质子泵抑制剂等[19-20],但仍可能忽略了在一定程度上可影响肠黏膜通透性的因素。
综上,服用阿司匹林患者小肠黏膜损伤程度不同,血浆中D-乳酸浓度也不同;但血浆D-乳酸浓度预测阿司匹林相关严重小肠损伤的效果尚不理想,今后可考虑与其他指标联合预测。
