论旋动式与负压式人工流产术前预防性使用抗菌药物的临床价值
2021-11-03谭玉杰白幼鹏
王 颢,谭玉杰,白幼鹏
(郑州大学附属洛阳中心医院产科,洛阳 471009)
人工流产术在我国已成为一项简单而又成熟的妊娠终止手术,其中负压式人工流产术和旋动式人工流产术是目前临床常用的人工流产方法。但是,手术毕竟具有创伤性,患者在围术期会出现如腹痛、发热、阴道长时间流血以及感染、宫颈宫腔粘连等术后并发症,严重损害患者的身心健康。在外科手术中,临床通常应用抗菌药物来预防手术部位的感染,而一些清洁手术只要注意严格的无菌要求和细致的操作,无需使用抗菌药物[1]。在人工流产术围术期是否有必要预防性使用抗菌药物存在着较大争议[2-4],且有研究认为旋动式人工流产术属于一种较为先进的人工流产方式,可在一定程度上减少手术导致的并发症[5]。诸多争议给临床操作带来了一定困扰,而目前国内暂无关于旋动式与负压式人工流产术前预防性使用抗菌药物的研究。因此,本研究通过选取2018年4月~2020年11月在本院自愿行人工流产术的患者310例作为研究对象,旨在探讨旋动式与负压式人工流产术前预防性使用抗菌药物的临床价值,以期为临床合理使用抗菌药物提供理论依据。现报道如下。
1 资料与方法
1.1 一般资料
选取2018年4月~2020年11月在本院自愿行人工流产术的患者310例为研究对象,采用随机数字表法分为旋动式组(n=155)和负压式组(n=155),在此基础上再采用随机数字表法分为旋动式预防组(n=77)、旋动式不预防组(n=78)、负压式预防组(n=77)和负压式不预防组(n=78)。本研究经本院伦理委员会批准(伦理批件号:LWLL-2018-03-20)。患者均知情并签署知情同意书。各组一般资料比较无统计学差异(P>0.05),具有可比性。见表1。
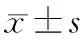
表1 各组一般资料比较
纳入标准:① 均经B超确诊为宫内早孕、停经5~10周且既往经期规律者。② 术前血常规、心电图检查、血凝4项以及阴道分泌物超高倍检查均无异常者。③ 年龄>18岁且个人资料完整者。
排除标准:① 对本研究相关药物过敏者。② 不耐受手术或有其他手术禁忌症者。③ 各种疾病急性阶段者。④ 伴有生殖系统炎症者。⑤ 术前2次测量体温>37.5 ℃者。
1.2 治疗方法
1.2.1术前预防性使用抗菌药物
旋动式预防组和负压式预防组患者术前1 h予注射用头孢呋辛钠[深圳信立泰药业股份有限公司,国药准字H20000410,规格0.75 g(按C16H16N4O8S计)];旋动式不预防组和负压式不预防组术前不予预防性使用抗菌药物。
1.2.2手术方法
仪器设备:XRL-VK旋动式人工流产器(山东福瑞达医疗器械有限公司),一次性灭菌软质旋流环为备用配件;KMD6000P-1全数字彩色多普勒超声宫腔监测诊疗系统、特制6.5 MHz阴道探头及可视引导负压人工流产器(无锡科美达医疗科技有限公司)。
① 所有患者予常规麻醉。② 旋动式人工流产术:B超引导,旋流环缓慢送入宫腔至胎囊附着处,张开旋流环,低速旋动以缠绕、剥离胎囊组织,有牵拉阻力时将旋流环撤出宫腔并清除干净旋流环;再高速旋动以破坏、剥离蜕膜,旋刮宫壁、宫底和两侧宫角,此时发现有碎的蜕膜组织流出,最后在超声下观察宫腔线清晰、连续。③ 负压式人工流产术:按常规吸宫流产术操作。收集、漂洗、检查所有患者宫腔内取出物,并填写手术记录。术后予常规卫生保健指导,术后10天行B超检查,术后6周电话随访。
1.3 观察指标
将宫腔内容物滤出后置入量杯,计量术中出血量,以及观察记录手术时间、术后阴道流血时间、月经复潮时间、术后并发症(腹痛、发热、不完全流产、感染、宫颈宫腔粘连等)。
1.4 统计学方法
2 结果
2.1 各组术中术后相关指标比较
各组手术时间比较,无统计学差异(P>0.05);各组术中出血量、术后阴道流血时间、月经复潮时间比较具有统计学差异(P<0.05)。其中,旋动式预防组各指标与旋动式不预防组比较、负压式不预防组月经复潮时间与负压式预防组比较,无统计学差异(P>0.05);负压式预防组术中出血量、术后阴道流血时间指标优于负压式不预防组,旋动式预防组与旋动式不预防组术中出血量、术后阴道流血时间、月经复潮时间均优于负压式不预防组和负压式预防组(P<0.05)。见表2。
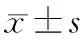
表2 各组术中术后相关指标比较
2.2 各组术后并发症比较
各组术后并发症总发生率比较具有统计学差异(P<0.05)。其中,负压式不预防组的并发症总发生率(28.21%)高于负压式预防组(10.39%,χ2=4.468,P=0.035);旋动式预防组与旋动式不预防组的术后并发症发生率比较无统计学差异(P>0.05)。见表3。

表3 各组术后并发症比较 n(%)
2.3 旋动式组和负压式组部分指标比较
负压式组术中出血量多于旋动式组(P<0.05),术后阴道流血时间长于旋动式组(P<0.05),月经复潮时间长于旋动式组(P<0.05),且术后并发症发生率高于旋动式组(P<0.05)。见表4。
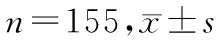
表4 旋动式组和负压式组部分指标比较
3 讨论
随着负压式人工流产术在临床的广泛应用,多种术中不良反应及术后并发症也逐渐引起了人们的重视,包括术中大出血、术后长时间流血、宫颈损伤、感染、宫颈宫腔粘连等[6]。负压式人工流产术的首要操作是扩张宫颈,而对于宫颈扩张困难者,硬质金属管不能顺应子宫方向和宫颈管屈度送入宫腔,不仅增加了患者的不适感及痛苦,而且加大了器械性创伤的可能性以及对宫颈管的擦伤;在负压吸引的过程中,吸管处于小范围内负压状态,而整个宫腔为正压环境、腹腔又为负压环境,根据液体流动的物理学原理,宫腔内破碎的妊娠组织和血液会逆流至腹腔及输卵管,可增加感染的风险[7-8]。生殖道感染是人工流产的主要并发症,人工流产术会不同程度损坏女性生殖道的屏障作用,引起生殖道内环境改变,导致致病菌迅速繁殖、厌氧菌增多,进而导致盆腔炎、输卵管炎等[9-10]。感染破坏生殖道内膜,可使内壁僵硬,形成瘢痕,引起输卵管周围黏连。有研究提示[11-12],人工流产术中出血与子宫收缩欠佳、瘢痕妊娠、宫颈裂伤及宫体损伤等有关。此外,人工流产术对子宫内膜的损伤及感染、重复流产等均属于宫腔粘连的易发因素[13]。有研究提出[14-15],为有效减少人工流产术引起的生殖道感染风险,合理使用抗菌药物的最佳时机应是术前0.5~2 h。研究证实,部分妇科抗菌药物除了具有良好的抗感染、平衡阴道菌群、抑制炎症反应的作用外,还可改善子宫内膜的血流动力学、促进子宫收缩、减少出血、促使子宫内膜增生、修复子宫内膜损伤、促使月经复潮[16-17],从而缩短术后出血时间。本研究发现,负压式不预防组术中出血量多于负压式预防组(P<0.05)、术后阴道流血时间长于负压式预防组(P<0.05),且术后并发症发生率高于负压式预防组(P<0.05),提示在负压式人工流产术前预防性使用抗菌药物可有效减少该手术方式的术中出血量,缩短术后流血时间,降低术后并发症发生率。
为了弥补传统负压式人工流产术的不足,具有软质弹性部件的旋动式人工流产术应运而生。临床研究与实践证实,该术式操作简便、可有效减少术中出血量、缩短术后流血时间和复潮时间、降低负压式的不良反应及并发症发生率且不增加手术时间,是一种可靠的流产方式。同时,本研究结果显示,负压式组术中出血量多于旋动式组(P<0.05),术后阴道流血时间、术后复潮时间长于旋动式组(P<0.05),且术后并发症发生率高于旋动式组(P<0.05)。进一步研究发现,旋动式预防组和旋动式不预防组各指标比较无统计学差异(P>0.05),提示为减少术中出血量、缩短术后流血时间和降低并发症发生率,负压式需要术前预防性使用抗菌药物,而旋动式人工流产术无需术前预防性使用抗菌药物。分析其原因有:① 旋动式人工流产术摒弃了负压抽吸造成的损伤,避免了因宫腔机械操作刺激迷走神经而导致的人工流产综合征。② 旋动式无需扩张宫颈,软质弹性旋流环直径极小(约3~5 mm),相当于子宫探针,即使旋流环展开后宽度也仅有8~12 mm,尤其对于子宫屈度过大的患者,软质的旋流环很好地顺应宫颈,且旋流环与子宫壁为弹性接触,有效避免了对机体损伤,减少了患者不适感与疼痛感,减轻了患者的手术应激反应,减少了术中出血量。③ 旋动式人工流产术的旋流环为一次性医用高分子耗材,不存在重复使用,避免了交叉感染;且无负压介入,避免了宫腔内破碎的妊娠组织及血液逆流至腹腔疾输卵管,减少了感染、宫颈粘连、子宫内膜异位症等并发症的发生,从而利于患者恢复。
综上所述,为有效减少人工流产术中出血量、缩短术后流血时间和降低并发症发生率,负压式需要术前预防性使用抗菌药物,而旋动式人工流产术无需术前预防性使用抗菌药物。对于术前无细菌感染的患者,建议优先选择旋动式人工流产术;若选择负压式人工流产术,可在术前合理使用抗菌药物。
