T淋巴细胞相关细胞因子对慢性免疫性血小板减少症儿童甲状腺功能的影响
2021-11-02宋贤响
姚 虹,宋贤响
徐州市儿童医院检验科,江苏徐州 221006
免疫性血小板减少症(ITP)是由免疫因素引起的血小板减少性的出血性疾病,发病的原因多为体液免疫引起的抗血小板抗体的产生和细胞免疫异常引起的免疫耐受受损等[1]。虽然多数儿童ITP具有自限性的特点,但是仍有10%左右的患儿转为慢性ITP,需要长期使用糖皮质激素和免疫抑制治疗。有研究认为,体液免疫导致的血小板抗体产生是ITP发病的直接原因,其参与了前期ITP的发生、发展,但是随着ITP患儿病情转为慢性或治疗中病情反复,其他免疫学指标亦出现明显变化,可能伴发自身免疫性的甲状腺疾病等[2-4]。本研究对慢性ITP患儿T淋巴细胞相关细胞因子进行分析,观察其水平变化情况,同时分析其对甲状腺功能的影响,以期为ITP的临床诊治提供参考。
1 资料与方法
1.1一般资料 选取2017年8月至2019年12月在本院就诊的慢性ITP患儿62例作为慢性组,均按照《儿童原发性免疫性血小板减少症诊疗建议》[5]诊断。纳入标准:(1)符合慢性ITP的诊断标准;(2)病情反复且病程超过12个月。排除标准:(1)合并系统性红斑狼疮等自身免疫性疾病(除外自身免疫性甲状腺炎);(2)合并其他疾病,如再生障碍性贫血和白血病等;(3)近1个月内使用过药物治疗,如大剂量糖皮质激素、丙球蛋白、左旋甲状腺素或者免疫抑制剂等。另选取同期急性ITP患儿60例作为急性组,体检健康儿童60例作为健康组。慢性组男41例,女21例;年龄3~15岁,平均(6.6±2.3)岁。急性组男38例,女22例;年龄2~13岁,平均(4.1±2.0)岁。健康组男36例,女24例;年龄2~12岁,平均(5.3±2.8)岁。本研究获得本院伦理委员会批准,所有患儿及其家属对本研究知情同意,并签署知情同意书。
1.2方法
1.2.1治疗方法 慢性组、急性组所有患儿的治疗方案选择符合诊疗指南建议,具体方案为人免疫球蛋白1 g/(kg·d)注射,使用2 d;泼尼松2 mg/(kg·d)口服,连用4~6周;如果患儿不能耐受,可以换用甲泼尼龙1.6 mg/(kg·d)注射,疗程不变。所有患儿在治疗过程中均监测其血小板和皮肤黏膜的出血情况,随时调整用药,血小板和出血情况未得到明显改善者,使用地塞米松0.6 mg/(kg·d)冲击治疗,连用4 d。如果疗效不佳,可以联用免疫抑制剂和输注血小板等进行治疗。(1)以IFN-γ均值进行分组,高于均值为IFN-γ高值组,低于均值为IFN-γ低值组,比较两组T4、FT4、TGAb和TPOAb水平;(2)以IL-17均值进行分组,高于均值为IL-17高值组,低于均值为IL-17低值组,比较两组T4、FT4、TGAb和TPOAb水平;(3)以IL-2均值进行分组,高于均值为IL-2高值组,低于均值为IL-2低值组,比较两组T4、FT4、TGAb和TPOAb水平。
1.2.2标本采集与处理 在急性组和慢性组患儿治疗后3个月及健康组儿童体检时采集血液标本4 mL,静置20 min,待凝固后使用离心机进行离心留取血清,置于-70 ℃冰箱待用。
1.2.3检测方法 采用BD FACSantoⅡ流式细胞仪(美国BD公司)进行辅助性T淋巴细胞(Th)细胞因子检测,采用多重微球流式免疫荧光发光法进行白细胞介素(IL)-2、IL-4、IL-10、IL-17、γ干扰素(IFN-γ)和肿瘤坏死因子α(TNF-α)检测,试剂盒购自青岛瑞斯凯尔生物科技有限公司。选择罗氏E602全自动生化免疫分析仪和原装配套试剂,采用电化学发光法检测甲状腺功能相关指标游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、促甲状腺素(TSH)、三碘甲状腺原氨酸(T3)、甲状腺素(T4)、抗甲状腺球蛋白抗体(TGAb)和抗甲状腺过氧化物酶抗体(TPOAb)。

2 结 果
2.13组儿童细胞因子水平比较 慢性组、急性组治疗后及健康组体检时IL-2、IL-4、IL-10、IL-17水平比较,差异有统计学意义(P<0.05),IL-6和TNF-α水平比较,差异无统计学意义(P>0.05)。治疗后,慢性组及急性组IL-2和IL-17水平高于健康组,IL-4和IL-10水平低于健康组,差异均有统计学意义(P<0.05);慢性组IL-2、IL-17和IFN-γ水平高于急性组,IL-4水平低于急性组,差异均有统计学意义(P<0.05),但慢性组与急性组IL-10水平比较,差异无统计学意义(P>0.05)。见表1。
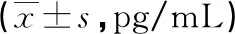
表1 3组儿童细胞因子水平比较
2.23组儿童甲状腺功能相关指标比较 慢性组、急性组治疗后及健康组体检时T4、FT4、TGAb和TPOAb比较,差异有统计学意义(P<0.05)。慢性组治疗后T4、FT4、TGAb和TPOAb水平明显高于健康组体检时和急性组治疗后,差异均有统计学意义(P<0.05)。见表2。
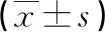
表2 3组儿童甲状腺功能相关指标比较
2.3慢性组IFN-γ水平对甲状腺功能相关指标的影响 IFN-γ高值组T4、FT4、TGAb和TPOAb水平较IFN-γ低值组明显升高,差异有统计学意义(P<0.05)。见表3。
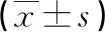
表3 慢性组IFN-γ水平对甲状腺功能相关指标的影响
2.4慢性组IL-17水平对甲状腺功能相关指标的影响 IL-17高值组TGAb和TPOAb水平较IL-17低值组明显升高,差异有统计学意义(P<0.05)。见表4。
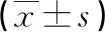
表4 慢性组IL-17水平对甲状腺功能相关指标的影响
2.5慢性组IL-2水平对甲状腺功能相关指标的影响 IL-2高值组TGAb较IL-2低值组明显升高,差异有统计学意义(P<0.05)。见表5。
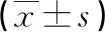
表5 慢性组IL-2水平对甲状腺功能相关指标的影响
3 讨 论
受环境污染等原因的影响,儿童ITP的发病率呈上升趋势,虽然急性ITP的转归良好,但是仍有部分患儿病情逐渐转变为慢性,这不仅严重影响患儿的身体健康,而且随着病情的反复和进展,有可能合并其他自身免疫性疾病[3]。有研究证实,ITP患者易合并免疫性甲状腺炎和系统红斑狼疮等自身免疫性疾病,这主要是由于ITP的部分发病原因是Th1/Th2系统出现失调,促炎的Th1细胞占据优势,而抑炎的Th2细胞缺乏,因而免疫耐受失衡,导致自身的免疫系统异常激活,引起自身免疫反应[6-7]。自身免疫性的甲状腺疾病多因自身免疫耐受缺陷,导致抗甲状腺的相关抗体TGAb和TPOAb水平升高,进而影响甲状腺的功能[4]。故本研究主要探讨T淋巴细胞相关细胞因子对ITP患儿甲状腺功能的影响。
本研究结果发现,慢性ITP患儿Th1细胞相关因子IL-2、IL-17和IFN-γ水平升高,说明Th1细胞处于激活状态,这使机体处于异常的炎症状态,促炎因子的高水平表达能够异常激活免疫细胞,进而对血小板发生免疫反应;Th2细胞相关因子IL-4和IL-10水平明显降低,这说明抑制炎症的细胞因子表达不足,不能抑制B淋巴细胞等免疫细胞对血小板产生自身免疫反应,导致免疫耐受缺陷,引起ITP。本研究对3组儿童的甲状腺功能相关指标进行比较发现,慢性组T4、FT4、TGAb和TPOAb水平较急性组和健康组明显升高,原因可能是慢性ITP患儿的病情迁延不愈,多伴发甲状腺功能异常,免疫耐受缺陷,从而导致甲状腺相关的自身抗体TGAb和TPOAb的产生,引起甲状腺组织的破坏,最终导致T4和FT4水平升高,但是这种升高程度较低,没有引起TSH的明显变化,说明这种影响可能是短期、可逆转的,尚未发展为甲状腺功能亢进[8-9]。
本研究结果显示,IFN-γ、IL-17和IL-2水平均为影响甲状腺功能的指标,但是IL-17和IL-2仅影响甲状腺相关抗体,IFN-γ水平不仅可能会影响慢性ITP患儿的最终转归,而且还会影响其甲状腺功能,导致甲状腺功能亢进等。这也说明两种疾病可能存在某种关联。有研究发现,高水平的T4和FT4也会刺激网状内皮系统的功能,强化其吞噬和破坏血小板的能力,使ITP患儿的血小板破坏更加严重,最终导致ITP患儿病情进展和不良转归[10-11]。IL-17和IL-2可能主要影响TGAb和TPOAb水平,而TGAb和TPOAb可能与桥本氏甲状腺炎有关,这说明Th1细胞相关的细胞因子IFN-γ、IL-17和IL-2的水平升高,促进自身抗原的识别,引起免疫系统对甲状腺组织的识别和攻击,最终引起自身免疫性的甲状腺炎[12]。
综上所述,慢性ITP患者存在明显的甲状腺功能异常,其发生原因可能是细胞因子的促炎作用,其IFN-γ、IL-17和IL-2水平升高会影响T4、FT4、TGAb和TPOAb水平,因此在研究和治疗慢性ITP时应关注甲状腺功能。