原发灶不明的恶性黑色素瘤腹股沟及髂血管淋巴结转移 1例并文献复习
2021-11-01曹韵郑东风林樾文博许雨薇
曹韵,郑东风,#,林樾,文博,许雨薇
1南京中医药大学鼓楼临床医学院,南京 210008
2南京大学医学院附属鼓楼医院烧伤整形科,南京 210008
恶性黑色素瘤是一种黑色素细胞来源的高度恶性的皮肤肿瘤,发病率呈逐年升高趋势,且因其容易转移,可以在其他器官中发现。临床上恶性黑色素瘤多具有明确的原发灶,但小部分恶性黑色素瘤患者在临床诊治中不能找到明确的原发灶。根据两项系统评价结果,原发灶不明的恶性黑色素瘤(melanoma of unknown primary,MUP)在恶性黑色素瘤人群中的发生率为3%左右。南京大学医学院附属鼓楼医院烧伤整形科收治1例53岁MUP女性患者,其右侧腹股沟区域出现肿块后就诊。术后病理显示转移性恶性黑色素瘤。体格检查及病史发现右小腿可疑色素沉着区域,但病理报告及其他检查无法发现原发灶,进行转移性淋巴结清扫术后患者开始靶向治疗,随访4个月,目前患者无病生存中。本文主要对MUP的病因、诊断、治疗及预后进行探讨。
1 病历资料
患者,女,53岁,于2020年3月发现右侧腹股沟肿块,约鸡蛋大小,无明显疼痛。2020年8月14日于当地医院行右侧腹股沟肿块切除术。术后病理提示为恶性黑色素瘤。行病理会诊示:SRY盒转录因子 10(SRY-box transcription factor 10,SOX10)(+)、Ki-67(+,约20%)、黑色素-A(melan-A)(+),诊断意见为腹股沟淋巴结转移性恶性黑色素瘤。2020年9月1日于南京大学医学院附属鼓楼医院肿瘤科恶性黑色素瘤亚专科门诊就诊,专科查体:右小腿皮肤见一指甲大小区域(约1.0 cm×0.7 cm)(图1),大部分色素减退伴小部分浅褐色斑片,无红肿破溃,未明显高起于皮面,未触及皮下明显肿块;全身浅表淋巴结未扪及明显肿大;余皮肤未见明显可疑黑痣及病损区域。详细询问病史,患者诉右小腿新生物已存在20余年,未引起重视,大小及色素改变不详。既往无其他皮肤病损切除史,个人史及家族史无特殊。行双侧腹股沟B超检查,结果显示:双侧腹股沟淋巴结,左侧形态正常,右侧形态失常。行正电子发射体层成像(positron emission tomography,PET)-CT检查,结果显示:右侧腹股沟恶性黑色素瘤术后;右侧盆壁肿大淋巴结,葡萄糖代谢异常,考虑肿瘤转移;右侧髂外血管旁及右侧腹股沟多发淋巴结,部分稍大,部分糖代谢略高。2020年9月3日予多学科(肿瘤科、烧伤整形科、泌尿外科及PET-CT中心)专家会诊,会诊意见:建议行局部病灶扩大切除术+右侧腹股沟淋巴结清扫术+盆腔淋巴结清扫术。
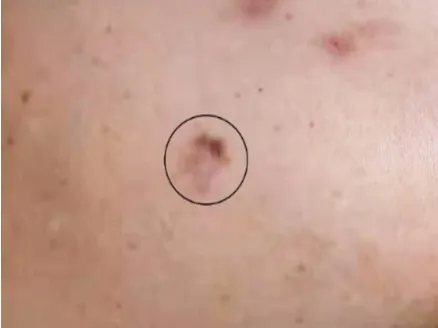
图1 53岁MUP患者右小腿新生物
2020年9月9日于烧伤整形科住院接受治疗。入科后对患者进一步进行体格检查、肛门指检及生殖器检查,未见明显异常。完善手术前检查、实验室检查,各项肿瘤标志物未见明显异常。为明确患者右小腿浅褐色斑片病理性质及其是否为原发灶,于2020年9月10日行皮肤肿瘤切除术,将切除组织送病理检查。由于患者右小腿疑似原发灶不明显,原发灶不能明确,为查明原发灶,完善相关检查。患者首发疾病是腹股沟淋巴结转移,考虑以腹股沟淋巴结转移为首要原发灶。盆腔CT及宫腔B超提示宫腔疾病可能。患者曾于南京大学医学院附属鼓楼医院行宫颈液基薄层细胞学检查(thin-prep cytology test,TCT)及人乳头瘤病毒(human papilloma virus,HPV)检查,其中宫颈TCT显示:非典型鳞状上皮细胞(不能明确意义)。为排除阴道及宫颈原发恶性黑色素瘤可能,于2020年9月10日请妇科会诊,行阴道镜检查,术中窥见:宫颈口7点处见赘生物样突起,直径约0.5 cm,表面色黑,未见血管样搏动,予宫颈活检。为排除肠道内原发灶可能,于2020年9月11日行电子肠镜检查,未见明显异常。2020年9月16日宫颈活检结果显示(图2A):局灶高级别鳞状上皮内病变[宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)Ⅱ~Ⅲ级],未见明显恶性黑色素瘤原发灶。考虑到膀胱镜检查为有创检查,对患者损伤较大,在排除其余可能转移至腹股沟淋巴结的原发灶后,于2020年9月17日行膀胱镜检查,未见明显异常。2020年9月22日右小腿疑似原发灶病理结果显示(图2B):皮肤组织角化过度,表皮轻度萎缩,真皮浅层小血管增生扩张、充血,血管周围极少量淋巴细胞浸润,并可见噬色素细胞沉积。免疫组化结果显示:噬色素细胞中细胞角蛋白(cytokeratin,CK)(-),S100(-),SOX10(-),黑色素瘤相关抗原 45(human melanoma black 45,HMB45)(-),A103(-),CD68(+),CD163(+)。特殊染色:刚果红染色(-),甲基紫染色(-),过碘酸雪夫染色(periodic acid-Schiff stain,PAS)(-),淀粉酶消化后过碘酸雪夫染色(diastase periodic acid-Schiff stain,DPAS)(-)。该新生物与恶性黑色素瘤原发灶不符。因腹股沟淋巴结转移,其他淋巴结未见明显肿大,经科内讨论,诊断为MUP。于2020年9月27日联合泌尿外科行腹股沟淋巴结清扫术+腹腔镜髂淋巴结清扫术。切除组织送病理活检,病理结果显示(图2C、2D):6枚送检的右侧腹股沟淋巴结中2枚可见肿瘤组织转移,7枚送检的右侧髂血管淋巴结中4枚可见肿瘤组织转移。伤口达到临床治愈后,患者于2020年10月11日出院,嘱其出院后于肿瘤科就诊进行抗肿瘤治疗。
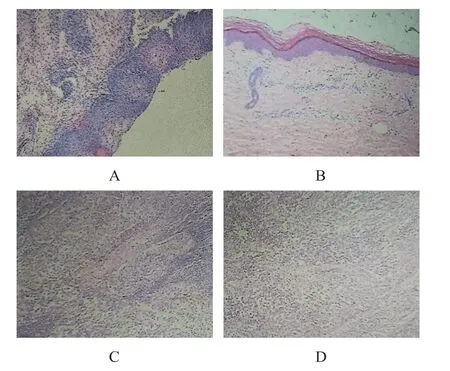
图2 53岁MUP患者的病理结果(苏木精-伊红染色,×200)
2020年10月28日患者于肿瘤科就诊,入院前基因检测结果提示v-raf小鼠肉瘤病毒癌基因同源物 B(v-raf murine sarcoma viral oncogene homolog B,BRAF)基因突变。行全身检查后,口服靶向药物维罗非尼治疗,每日2次,每次4片,每片240 mg。服药期间患者出现皮疹、全身乏力、食欲不振等不良反应。随访4个月,生存良好,期间于南京大学医学院附属鼓楼医院复查1次,未发现复发征象。
2 讨论
2.1 MUP的诊断
MUP定义为在皮下、淋巴结或其他内脏器官检测到的转移性黑色素瘤,且没有明确的原发灶迹象。MUP的首次诊断是由Pack等在1952年报道了1917—1950年的1190例恶性黑色素瘤患者,其中29例(2.4%)被分类为隐匿性原发灶恶性黑色素瘤。
MUP的诊断标准于1963年由Das Gupta等首次提出。MUP的诊断应排除以下患者:①未接受全面身体检查,包括肛门、生殖器和眼科检查;②具有眼眶摘除病史;③具有胎记、雀斑、慢性甲沟炎或皮肤病损而接受外科手术或非外科手术但未进行病理检查;④在淋巴液引流的皮肤区域出现淋巴结肿大和瘢痕。
但临床工作中,很少有医师或研究者使用Das Gupta完整的诊断标准去定义MUP。例如在Sirvan等研究中,所有患者均接受了胃肠外科、眼科、皮肤科和耳鼻喉科检查,女性患者进行了妇科检查。同样,Utter等排除了具有异常部位症状的患者,如眼部变色、视力改变、阴道或肛门出血或阻塞、口腔病变和鼻塞等。虽然MUP在诊断上具有异质性,但临床中均是根据患者的病史、体格检查、病理学检查以及影像学检查结果进行诊断。
在临床中,应根据患者病情进行针对性检查,而非进行大量无实际临床意义的检查。Tos等的回顾性研究发现,对103例MUP患者的主要检查应仅限于详细的病史并结合组织病理学检查和PET-CT检查,应避免过度的特殊检查。本文报道的患者存在腹股沟淋巴结转移史,结合病史及PET-CT检查结果,进行了阴道镜、肠镜、膀胱镜等针对性检查,并未进行眼科或耳鼻喉科等其他检查,因为眼科及耳鼻喉科等其他专科检查在本病例中是缺乏意义的。
2.2 MUP的病因
关于MUP的病因,目前尚未达成共识。主要存在以下几种假说:①原发灶在自身免疫介导下的自发性消退;②先前切除的未做病理检查的原发性恶性黑色素瘤;③原发性淋巴结恶性黑色素瘤,其中良性痣细胞的聚集体已在淋巴结中被发现。
目前认为原发灶的消退是最有可能的MUP病因。MUP的病因是原发灶的消退最早于1965年由Smith和Stehlin提出,研究中9例MUP患者存在皮肤可疑病变史,随后消退了,留下了皮肤上非典型的色素沉着或脱色变化,具有提示原发灶消退的组织病理学特征。Singh等报道的1例腹股沟淋巴结转移的MUP患者在皮肤检查时也发现了斑块状单纯性结节和痣。自发性恶性黑色素瘤消退的机制被认为是由免疫反应驱动的。消退性黑色素瘤的特征在于高水平的肿瘤浸润淋巴细胞,这也有助于获得更好的预后。
本文报道的病例在进行全身体格检查时,发现右小腿有一可疑病灶,部分色素减退伴小部分浅褐色斑片,趋向于原发灶消退的病因解释。
2.3 MUP的治疗
根据美国癌症联合委员会(American Joint Committee on Cancer,AJCC)黑色素瘤分期系统,如果在初次就诊时即发现淋巴结或皮下受累,则MUP被分为Ⅲ期,如果在组织学上证实内脏部位有原发性恶性黑色素瘤,则将其分类为Ⅳ期。
对于MUP患者而言,不应该将未找到明确的原发灶作为临床手术的禁忌证,而应当采取与有明确原发灶的恶性黑色素瘤(melanoma of known primary,MKP)相同的治疗,与MKP相同,手术依然是MUP患者的首选治疗方式。一项回顾性研究分析了78例MUP患儿,结果发现,接受区域性淋巴结清扫术的Ⅲ期淋巴结转移的MUP患儿的复发率低至11%。在Ⅲ期MUP中,接受手术患者的生存优势大于未接受手术的患者。
在过去的十年中,分子靶向治疗和免疫治疗改变了转移性MKP的治疗前景,其显著改善了MKP的预后。与相同分期的MKP相比,分子靶向治疗和免疫治疗在MUP中的作用尚未得到充分体现。但一项大型研究表明,MUP患者和相同分期的MKP患者之间基因突变的分子模式相似。因此目前在MUP患者中也推荐使用分子靶向治疗及免疫治疗。
2.4 MUP的预后
在一项纳入2084例MUP患者的Meta分析中,Ⅳ期患者的中位生存期和5年生存率分别为9.9个月和16.2%,而Ⅲ期患者分别为48个月和45.9%。
对于相同分期的MUP与MKP,似乎MUP具有更好的生存优势。这种优势可能被认为是由于原发灶的消退是在免疫介导下产生的,是机体自身免疫反应驱动的结果
,但目前尚未被证实。根据Meta分析结果
,在相同分期下,MUP患者的生存率稍优于MKP患者。Weide等研究发现,与初诊时淋巴结转移的MKP患者相比,初诊时淋巴结转移MUP患者的预后明显更佳(MUP患者的中位生存期为65个月,MKP患者的中位生存期为24个月)。MUP患者并未表现出比相同分期MKP患者更糟糕的结局,反而可能更好。综上所述,MUP是恶性黑色素瘤的一种特殊类型,目前MUP最可能的病因是原发灶的免疫介导的消退,因缺乏大数据的临床研究而未形成达成共识的治疗指南。MUP较为罕见,在国内鲜有报道,本文报道了1例MUP病例,排除原发灶后,手术切除转移性的淋巴结并根据基因检测结果进行靶向治疗,随访4个月后,患者仍无病生存中。
