前列腺癌图像引导放疗中骨骼对锥形束CT校准的影响研究
2021-11-01田龙席强刘月霞张遵浩
田龙,席强,刘月霞,张遵浩
1河北北方学院附属第一医院放疗科,河北 张家口 075000
2张家口教育学院医学影像系,河北 张家口 075000
3河北医科大学第一医院放疗科,石家庄 050000
现今,精确放疗已成为业内主导,针对前列腺癌的调强放疗(intensity modulated radiation therapy,IMRT)被证实为有效手段。在前列腺癌IMRT中,提高靶区输出剂量可以很大程度上提高治疗效果。但由于治疗中直肠、膀胱充盈度及其他因素影响了前列腺癌靶区位置稳定性,从而必须着重考虑危及器官(organ at risk,OAR)损伤和计划靶区(plan target volume,PTV)边界缩放。KV级锥形束CT(cone beam CT,CBCT)已经广泛应用于临床,并成为常规图像引导放疗(image guide radiation therapy,IGRT)手段。针对上述问题,应用日常CBCT校准的前列腺癌IGRT已经被证实为有效方法。目前国内临床研究大都着重处理直肠、膀胱等器官对前列腺癌靶区的影响,而对盆腔区域骨骼(髋骨、骶骨、尾骨等)对CBCT校准影响的研究甚少,也未曾量化其所造成的误差。本研究利用前列腺癌患者治疗前KV级CBCT扫描获取的内植标记物位移信息,以量化指标误差均方根(root mean square,RMS)作为评价标准,量化了盆腔区域骨骼对CBCT校准造成的影响,并探究了RMS与CBCT球管角度的关系。
1 对象与方法
1.1 研究对象
选取2017年3—8月于河北北方学院附属第一医院放疗科接受治疗的10例中危及以上前列腺癌患者。纳入标准:①肿瘤仅适合放疗治疗;②体重指数为18~25 kg/m;③除前列腺特异性抗原外,其他生理、生化指标未见明显异常。排除标准:①前列腺肥大,伴严重钙化或出血;②合并直肠息肉或痔疮。10例患者,年龄61~72岁,平均(71.5±4.1)岁,Gleason评分均≥7分。本研究通过医学伦理委员会批准,所有患者均签署知情同意书。
1.2 器材
采用配备KV级CBCT的Synergy加速器和Visicoil金标记物(直径1 mm,长度3 mm)。(图1)
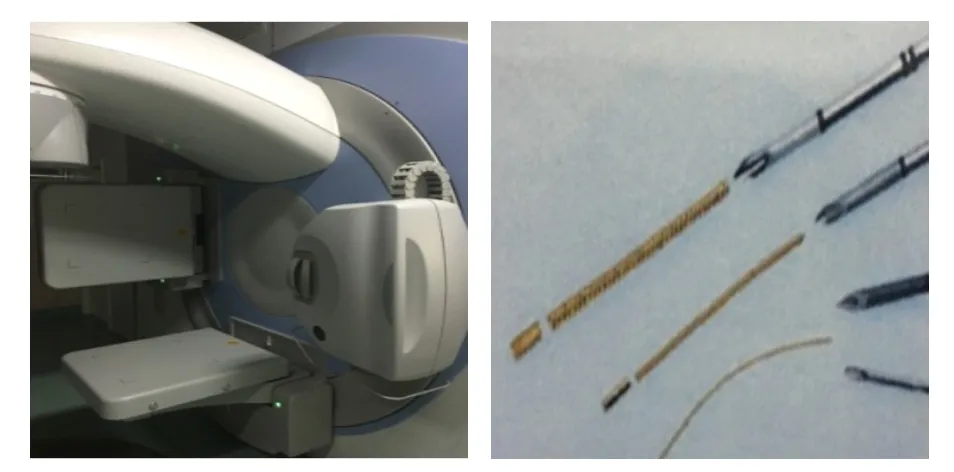
图1 配备KV级CBCT的Synergy加速器和Visicoil金标记物
1.3 标记物植入
于放疗开始前2周,采用经直肠超声引导术(transrectal ultrasound guidance,TUG)和细针抽吸术(fine needle aspiration,FNA)将标记物植入前列腺癌患者靶区中。每例植入3枚,标记物之间距离大于15 mm,并处于不同层面。
1.4 计划CT扫描
标记物植入1周后,所有患者均接受计划CT扫描。采用仰卧位,除前列腺外盆腔其他区域层厚3 mm,前列腺区域1 mm,以提高靶区分辨率及标记物可视性。描绘体表及热塑模上十字标记线,为实施放疗进行准备。
1.5 计划设计
大体肿瘤靶区(gross tumor volume,GTV):前列腺和包膜;临床肿瘤靶区(clinical tumor volume,CTV):GTV+1 cm精囊根部+盆腔淋巴结引流区(视患者具体情况而定);计划肿瘤靶区(plan tumor volume,PTV):CTV基础上外扩5 mm。要求达到直肠V≤40%,膀胱V≤30%,耻骨联合V≤25%,股骨头 V≤5%,D<52 Gy,小肠 V≤5%,D<52 Gy。
1.6 放疗实施
患者输出总剂量6600 cGy,分33次,每次200 cGy,全部患者共330次。
1.7 CBCT校准
每位患者放疗开始后,每周接受1次治疗前CBCT扫描,共7次,全部患者共70次。扫描按照顺时针方向,机架由-90°~90°旋转,采用Fast Prostate Seed S10快速扫描模式(时间约31 s),获得171张平片。(图2)
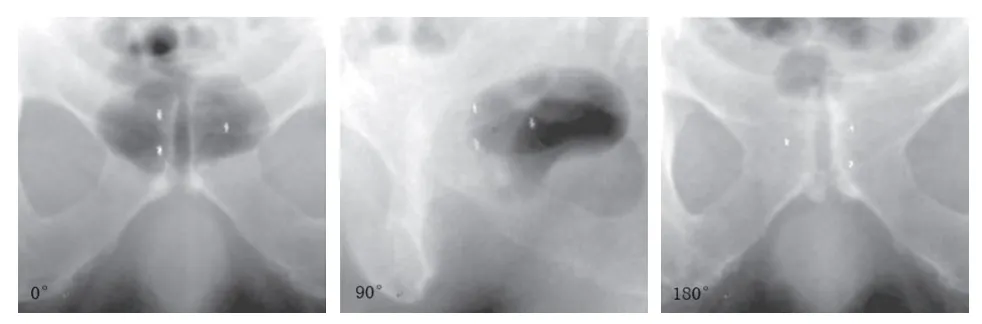
图2 治疗前CBCT扫描时 3个角度获得的图像
1.8 数据记录与处理
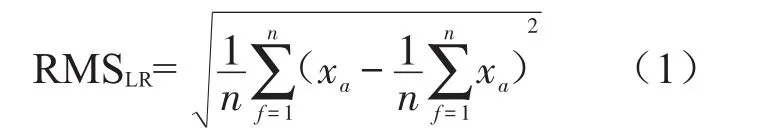
2 结果
2.1 靶区位移
10例患者治疗过程中前列腺靶区在3个方向上位移的平均值分别为:LR 0.51 mm,SI 1.33 mm,AP 1.36 mm;标准差平均值分别为:LR 0.06 mm,SI 0.24 mm,AP 0.14 mm。(图3)
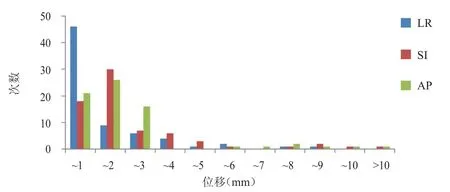
图3 10例患者治疗过程中前列腺靶区在 3个方向上的位移分布
2.2 RMS值
10例患者每个方向上RMS平均值分别为:LR 0.02 mm,SI 0.06 mm,AP 0.07 mm;标准差平均值分别为:LR 0.01 mm,SI 0.03 mm,AP0.05 mm。(图4)
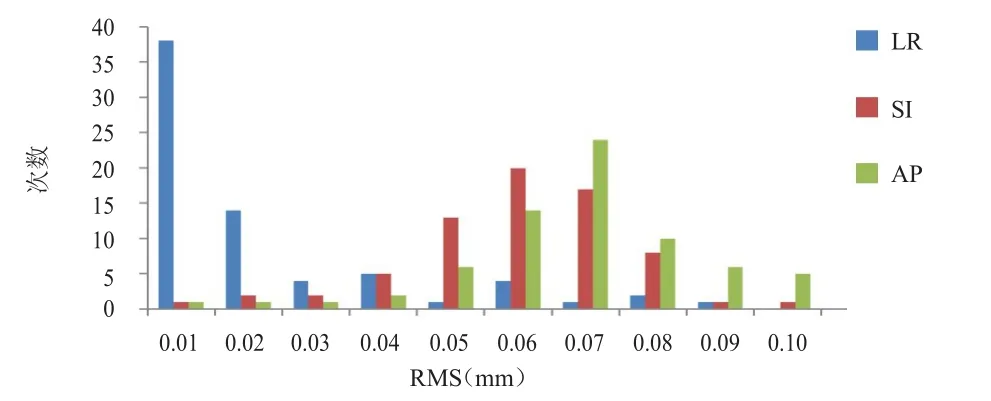
图4 10例患者RMS在 3个方向上的分布
2.3 RMS分布与机架角度的关系
LR方向上,RMS随着机架角度升高而先升高,到达-67.5°后降低,到达0°后再升高。SI、AP方向上,RMS均随着机架角度升高而先升高,到达0°后降低。(图5)
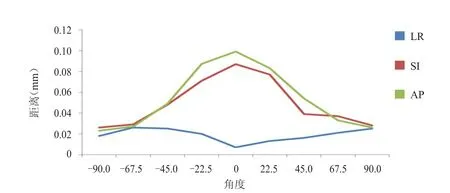
图5 10例患者每个方向上RMS与机架角度的关系
3 讨论
本研究记录分析了10例前列腺癌患者每次IGRT治疗前CBCT校准数据,利用Uffe等开发的算法,量化了盆腔区域骨骼(髋骨、骶骨、尾骨等)对CBCT校准的影响,并获得了各个方向量化指标RMS用于分析。
首先,在LR方向上,总曲线趋势有别于其他方向,说明该方向具有运动独立性。所有患者RMS平均值为0.02 mm,显然该数值非常小,不会影响校准结果。从图5可以看出,当机架角度为-67.5°和90°时(CBCT球管角度为22.5°和180°),LR方向上出现RMS两个峰值,说明LR方向上机架位于上述角度时骶骨和尾骨对图像影响大于标记物位移,是造成RMS较大的主要原因;另外RMS>RMS,这是由于CBCT球管位于180°时会受到骶骨和尾骨影响,从而增加了RMS值;当机架为0°时,LR方向上出现接近0的RMS最小值,说明此时处于90°的CBCT球管受到双侧髋骨影响甚微,但骨骼对RMS贡献依旧大于该方向标记物位移贡献,即RMS仍主要由双侧髋骨造成。其次,在SI和AP方向上,总曲线趋势相似,说明两个方向具有运动相关性。所有患者RMS和RMS平均值分别为0.06 mm和0.07 mm,该值大小同样不足以对校准结果产生影响。从图5可以看出,相同的结果(RMS>RMS)也是由于骶骨和尾骨造成的;两个方向上RMS和RMS均大于LR方向上相应值,说明该角度上,标记物不同方向位移大小对RMS贡献大于骨骼贡献(如果骨骼贡献足够大,RMS应大于另外两者,研究结果表明SI和AP方向上机架±90°时骶骨和尾骨对RMS贡献较小,而标记物位移贡献的RMS超过了RMS值);当机架为0°时,两个方向上均出现RMS峰值,RMS>RMS的数值和结果分别证明双侧髋骨对RMS贡献较小,且小于标记物不同方向位移贡献。相似的结果亦被其他试验者证明,例如Uffe等试验得到LR 0.02 mm,SI 0.09 mm,AP 0.07 mm的结果。Poulsen等试验结果也与上述一致(3个方向上分别为0.03、0.10、0.11 mm)。细微差别可能与样本量(Uffe等为13例患者,Poulsen等为30例)、设备水平及扫描参数有关。总之3个方向上RMS均不会影响校准结果的准确性,说明前列腺癌KV级CBCT校准中误差主要来源为器官充盈度变化及内植标记物自身位移不确定性。因此,未来的试验中需扩大样本量,提高设备软硬件水平和获取图像质量,从而进一步提高误差分析精度,获得更精确的结果。综上所述,相比于直肠、膀胱等器官充盈度造成的靶区位移影响,盆腔区域骨骼结构(髋骨、骶骨、尾骨等)对前列腺癌IGRT治疗中基于内植标记物CBCT校准的影响可以忽略不计,但仍需提高软硬件水平,例如KV级CBCT扫描准确度、单位时间获取平片数量以及图像分辨率。
