消化道肿瘤患者输液港导管相关血流感染列线图模型构建
2021-10-30陈玉丁琳刘菁
陈玉,丁琳,刘菁
消化道肿瘤为临床常见肿瘤,发病率呈逐年升高趋势。植入式中心静脉输液港(Implantable Venous Port Access,IVAP)作为输液通道,可减轻反复穿刺所致的痛苦,在消化道肿瘤化疗中应用较多。但输液港留置期间易出现血栓形成、导管堵塞、导管相关感染,导管相关感染是导致非计划取港的首要原因,影响治疗及患者生活质量[1]。导管相关感染侵入血液可导致血流感染,导管相关血流感染(Catheter Rela-ted Blood Stream Infection,CRBSI)不仅增加医疗费用,若感染进一步恶化还可能引起患者器官负担加重,对患者生命安全构成威胁[2-3]。高姗等[4]对输液港留置期间感染危险因素分析指出,CRBSI是占比最高的感染类型。因此筛选出CRBSI高危患者进行预防性干预,具有重要临床意义。调查显示,IVAP相关血流感染与每月导管使用天数、胃肠外营养支持(Parenteral Nutrition,下称肠外营养)相关[5];导管感染史是CRBSI发生的独立危险因素[6]。但目前针对CRBSI的研究主要在于分析其影响因素、预后情况,有关如何实现输液港CRBSI的个体化预测鲜见报道。本研究基于影响消化道肿瘤患者输液港CRBSI的危险因素构建列线图预测模型,报告如下。
1 资料与方法
1.1一般资料 本研究经我院伦理委员会批准[(2019)临伦审第(71)号]。建模组选取2016年3月至2018年5月我院收治的573例植入静脉输液港的消化道肿瘤化疗患者。纳入标准:①经病理学检查确诊为消化道肿瘤,长期化疗使用IVAP;②临床资料完整,年龄>18岁;③置入导管为美国巴德公司生产的单腔导管。排除标准:并存全身感染、凝血功能异常、精神性疾病。男330例,女243例。年龄42~73(54.36±4.81)岁,其中<50岁254例,≥50岁319例。BMI 17.6~29.9(23.48±1.85)kg/m2。文化程度:初中以下277例,高中/中专238例,大专以上58例。肿瘤类型:直肠癌140例,胃癌163例,肝癌111例,食管癌74例,其他85例。肿瘤临床分期:Ⅱ期186例,Ⅲ期270例,Ⅳ期117例。姑息性化疗222例。ECOG评分(Eastern Cooperative Oncology Group)0~3(1.30±0.32)分。
验证组选取2018年6月至2019年5月我院收治的201例植入静脉输液港的消化道肿瘤化疗患者。纳入标准、排除标准与建模组患者相同。男95例,女106例,年龄43~76(54.78±4.03)岁,其中<50岁77例,≥50岁124例。BMI 17.4~29.7(23.65±1.73)kg/m2。文化程度:初中以下83例,高中/中专89例,大专以上29例。肿瘤类型:直肠癌57例,胃癌46例,肝癌34例,食管癌23例,其他41例。肿瘤临床分期:Ⅱ期73例,Ⅲ期91例,Ⅳ期37例。姑息性化疗56例。ECOG评分0~3(1.26±0.36)分。
1.2方法 基于文献回顾,本研究纳入13项影响CRBSI发生的因素,每个自变量需要有5~10例患者。预期CRBSI发生率为10%~15%,考虑10%的失访,因此,本研究所需的最低样本量为(13×5/0.15)/0.9=481例。调集建模组患者电子病历档案,记录年龄、性别、体质量(BMI)、文化程度、肿瘤类型、糖尿病史、卡氏评分(Karnofsky Performance Status,KPS)(入院时评价患者功能状态,分值为0~100分,分值越高表明健康状况越好,分值<60分提示有效的抗肿瘤治疗无法实施)、肿瘤临床分期、导管感染史、肠外营养情况、蝶形针每次使用时间(患者纳入研究时已完成疗程的蝶形针使用时间之和除以疗程数)、ECOG评分(入院时评价,分值范围为0~5分,分值越高活动状态越差)。统计CRBSI发生率。CRBSI诊断标准为导管皮下走行部位出现弥散性红斑,伴随疼痛、发热,体温>38℃(原因不明),白细胞计数异常升高,存在局部或全身性感染,导管尖端及外周血培养出相同病原菌[7]。
1.3统计学方法 采用SPSS22.0软件处理数据。组间比较采用t检验、χ2检验或Fisher确切概率法。采用多因素Logistic回归模型筛选输液港CRBSI发生的危险因素。使用R软件(R3.6.3)rms程序包构建预测CRBSI发生风险的列线图模型。采用Bootstrap法重复抽样100次对列线图进行内部验证,使用SPSS22.0绘制ROC曲线评估预测模型的区分度,Hosmer-Lemeshow拟合优度检验与校准曲线评估模型准确度,GiViTI软件包绘制GiViTI校准曲线带评估预测模型外部验证的准确度。检验水准α=0.05。
2 结果
2.1输液港CRBSI发生率及单因素分析 建模组573例患者,62例(10.82%)发生CRBSI;验证组201例,26例(12.94%)发生CRBSI。以各组是否发生CRBSI为因变量,以13项因素为自变量,进行单因素分析。结果显示:①年龄、BMI、文化程度、肿瘤类型、肿瘤临床分期、姑息性化疗与CRBSI无关;②建模组,糖尿病史、KPS评分、肠外营养、导管感染史、蝶形针每次使用时间与CRBSI有关(P<0.05,P<0.01);③验证组,单因素分析结果除性别、糖尿病史因素外,其他危险因素与建模组一致,可能与验证组样本收集时间短、样本量少等有关。具有统计学意义的项目,见表1。
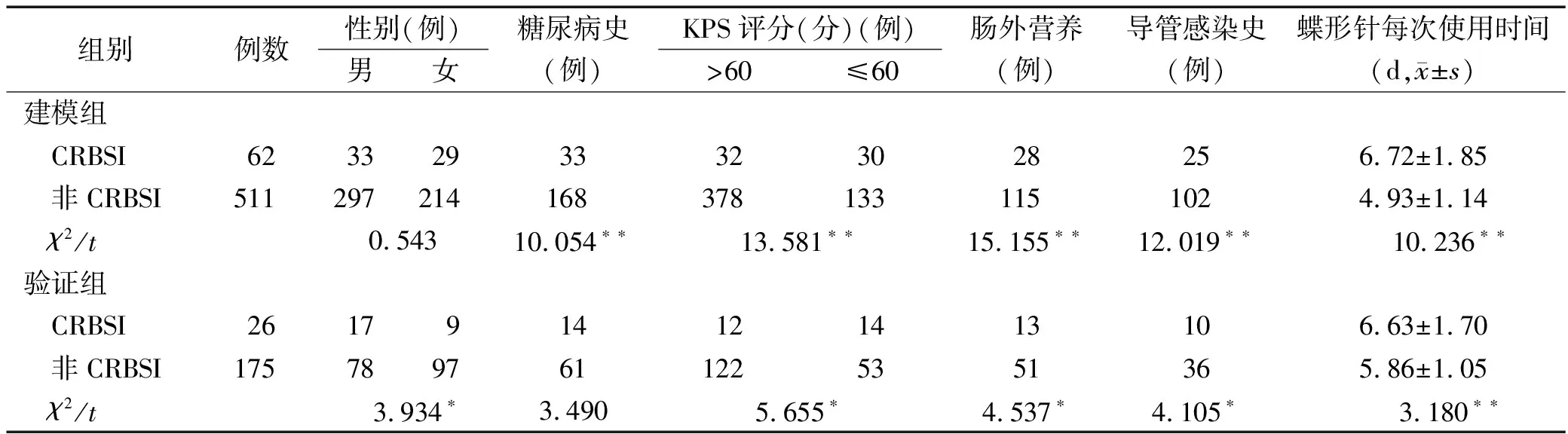
表1 影响输液港CRBSI发生的单因素分析
2.2影响输液港CRBSI发生的多因素Logistic回归分析 将单因素分析有意义的变量[KPS评分(>60=0,≤60=1)、肠外营养(否=0,是=1)、糖尿病史(否=0,是=1)、导管感染史(否=0,是=1)、蝶形针每次使用时间]作为自变量,CRBSI作为因变量,进行Logistic回归分析。结果显示,KPS评分≤60分、肠外营养、糖尿病史、蝶形针每次使用时间是影响输液港CRBSI发生的独立危险因素(均P<0.01),见表2。
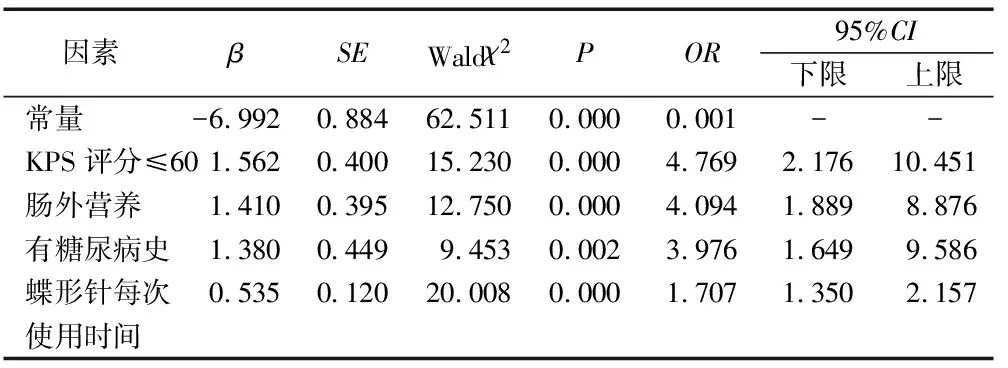
表2 影响输液港CRBSI发生的多因素Logistic回归分析
2.3输液港CRBSI发生风险的列线图构建 基于筛选出的影响输液港CRBSI发生风险的危险因素,建立列线图预测模型(见图1),各危险因素对应的Points线上的分值即为该因素对CRBSI发生的影响权重,CRBSI发生风险值为各影响因素之和对应的预测概率。CRBSI发生风险随蝶形针每次使用时间延长而升高,时间每增加1 d有10.4分的影响权重(于3 d处向Points做垂线,对应的分值即为该变量的影响权重)。KPS评分≤60分增加26分的影响权重,肠外营养增加25分的影响权重,糖尿病史增加24分的影响权重。
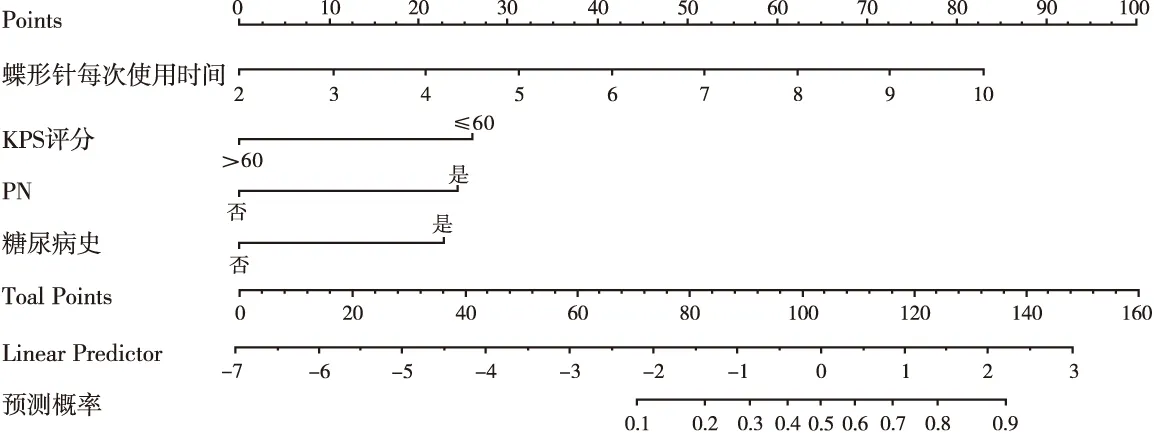
图1 输液港CRBSI发生风险的列线图模型
2.4列线图预测模型的内部验证 以建模组数据构建列线图模型预测CRBSI发生风险的ROC曲线,以Youden指数最大值为预测模型的最佳临界值,ROC曲线下面积为0.865(95%CI:0.810~0.920)(见图2),表明该列线图区分度较好。列线图校准曲线斜率接近1。Hosmer-Lemeshow拟合优度检验结果显示,χ2=2.304,P=0.970,表明该列线图模型预测CRBSI发生风险的一致性良好。
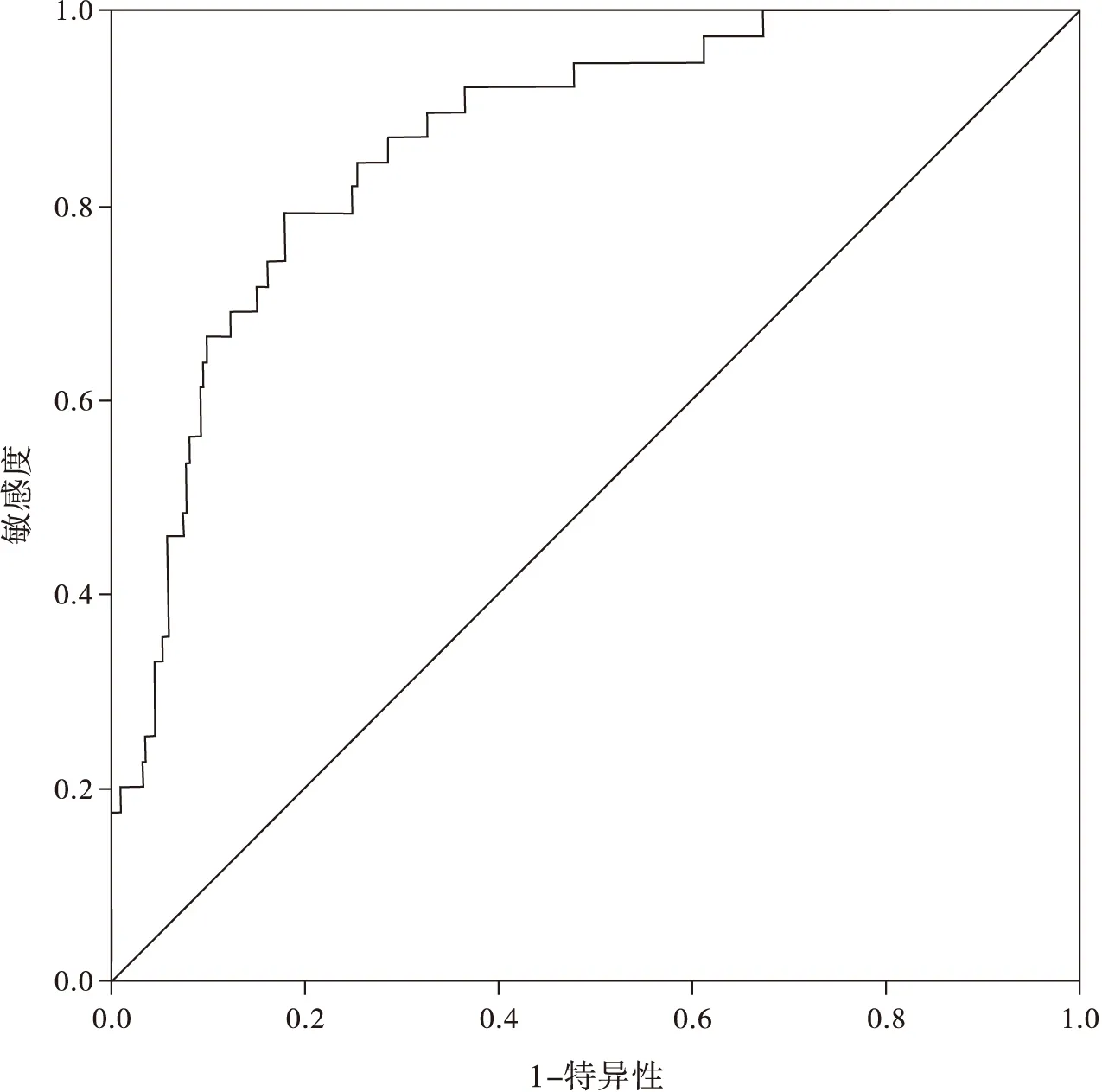
图2 列线图模型预测CRBSI发生风险的ROC曲线
2.5列线图预测模型的外部验证 预测模型外部验证组的ROC曲线下面积为0.775(95%CI0.697~0.854),预测模型区分度良好。预测模型外部验证组GiViTI校准曲线带的95%CI区域均未穿过45°对角平分线(P=0.268),模型的预测概率与实际观测概率接近,一致性良好。
3 讨论
3.1消化道肿瘤患者输液港CRBSI发生情况分析 消化道肿瘤化疗患者需长期接受输液治疗,静脉输液港是临床为患者建立的静脉通道,可减少反复穿刺导致的痛苦,有利于输液治疗。但长期留置静脉输液港易出现导管闭塞、血栓、血流感染等并发症,CRBSI为静脉输液港最严重的的并发症,若治疗不及时,感染可能会扩散至器官,威胁患者生命[8]。因此,对于留置静脉输液港的患者应重视置管留置期间的并发症,尽早筛选出影响CRBSI发生的危险因素。本研究中CRBSI发生率为10.82%(62/573),与许妍等[9]研究的11.23%相近,但高于国外水平[10]。本研究对影响CRBSI发生的危险因素进行分析,结果显示,KPS评分≤60分、肠外营养、糖尿病史、蝶形针每次使用时间是影响输液港CRBSI发生的危险因素。由于筛选出的各危险因素之间独立性较强,对结局指标的预测可能存在相互影响或相互矛盾。因此如何以量化的指标实现对消化道肿瘤患者输液港CRBSI的个体化预测仍是医学难题。个体化预测模型构建方法较多,列线图能够将Logistic回归分析结果进行整合,从而量化、可视化呈现各个因素对结局指标的贡献度,进而实现对不良事件发生风险的预测。临床研究已表明,列线图能够实现对老年胃癌患者生存率[11]、下肢深静脉血栓风险[12]的预测。
3.2影响CRBSI的危险因素分析及列线图构建 本研究结果显示,CRBSI发生风险随蝶形针每次使用时间延长而升高。研究表明,蝶形针每次使用时间过长是引起血行感染的重要因素[13]。原因可能在于导管留置时间长易发生炎性反应且导管使用时未严格执行无菌操作,从而引发CRBSI。因此应加强护士培训,对导管定期维护,使用时严格执行无菌操作。
KPS评分能够反映患者体力变化,KPS评分越低表明患者体力越差。本研究显示,KPS评分≤60分是影响CRBSI发生的独立危险因素,与陈令红等[14]研究结果具有一致性。本研究列线图显示KPS评分≤60分增加26分的影响权重。KPS评分低则表明患者体力弱,全身活动减少,免疫力差,抵抗病原菌的能力弱,加之血流缓慢,菌群容易聚集,因此CRBSI发生风险升高。
肠外营养是为危重症患者提供营养的主要方式之一,已有研究结果显示,肠外营养是ICU中心静脉置管患者发生CRBSI的危险因素[5,15]。本研究与上述研究结果具有一致性。本研究中列线图显示肠外营养增加25分的影响权重。原因可能在于肠外营养营养液中含有丰富的葡萄糖和脂肪,能够为细菌、真菌提供营养,促进多糖合成,进而引起导管细菌定植。研究显示,细菌可形成复杂的生物膜,进而促进细菌进一步附着和基质形成,且难以通过内源性免疫机制和全身抗生素根除[16]。提示应加强患者营养,根据病情好转情况尽快给予肠内营养,增强机体免疫力。本研究发现,有糖尿病史患者CRBSI发生风险是无糖尿病患者的3.976倍,列线图显示增加24分的影响权重。糖尿病患者机体内蛋白质代谢紊乱,机体免疫力差,抵抗感染能力弱[17]。当血糖控制不佳时可为细菌生长提供有利条件,从而发生难以控制的感染。但也有研究表明,糖尿病不是引起血流感染的危险因素[18]。本研究验证组单因素分析也证实这一点。因此,有关糖尿病与CRBSI发生风险的关系仍待大样本研究进一步证实。
3.3列线图验证与应用 本研究可根据列线图模型评分计算出每例肿瘤化疗患者发生CRBSI的风险,如某患者蝶形针每次使用时间为7 d(52分)、有糖尿病史(24分)、KPS评分≤60分(26分)、肠外营养(25分),该例患者列线图模型总分为127分,对应的预测概率为0.65,提示该患者有65%的概率发生CRBSI,为高风险患者。在化疗期间应加强导管维护,预防CRBSI发生,针对已发生CRBSI患者应给予抗生素治疗,并根据药敏结果及时调整用药。本研究内部验证的ROC曲线下面积为0.865,外部验证的ROC曲线下面积为0.775,仅下降0.09,提示预测模型从化疗患者中识别CRBSI的能力较强,预测效能良好。本研究列线图校准曲线斜率接近1,Hosmer-Lemeshow拟合优度检验χ2=2.304,P=0.970,外部验证组GiViTI校准曲线带的95%CI区域均未穿过45°对角平分线(P=0.268)。提示该列线图模型预测CRBSI的一致性良好。
综上所述,基于影响消化道肿瘤患者输液港CRBSI发生的独立危险因素,如糖尿病史、KPS评分≤60分、肠外营养、蝶形针每次使用时间构建的列线图预测模型具有良好的区分度与一致性,可为消化道肿瘤留置输液港患者预防CRBSI提供一定的指导价值。本研究模型虽进行内部与外部验证,但收集的患者来自1所医院,为单中心研究,样本量相对较少,后续仍需进行多中心、大样本研究进一步验证模型的可靠性。
