全麻下胸腔镜手术患者麻醉苏醒期低氧血症发生的影响因素分析
2021-10-29何嘉璟冯晓岚
何嘉璟 冯晓岚
上海交通大学医学院附属新华医院麻醉与重症医学科,上海 200092
胸腔镜手术作为胸肺科常用术式,相比开胸手术具有创伤小、并发症少等优势,利于患者早期康复[1]。但报道指出,胸腔镜手术中肺通气不足可能会引发术后低氧血症,而低氧血症发生后会降低患者免疫力、增加切口感染风险,还可能会引发呼吸系统并发症[2-3]。研究显示,低氧血症与认知功能密切相关,肺疾病患者发生低氧血症会导致脑动脉血中氧含量减少,造成脑氧供失衡,从而损伤脑组织,引发认知功能障碍[4]。因此,明确全麻下胸腔镜手术患者麻醉苏醒期发生低氧血症状况及相关影响因素,对临床拟定针对性干预方案有积极意义。陈坤等[5]研究结果显示,合并糖尿病、创伤性颈髓损伤等可能是全麻下颈椎手术患者术后发生低氧血症的影响因素。但此项研究针对的是颈椎手术患者,有关全麻下胸腔镜手术患者麻醉苏醒期发生低氧血症影响因素的研究尚不多见。鉴于此,本研究旨在探讨全麻下胸腔镜手术患者麻醉苏醒期发生低氧血症状况及相关影响因素。现报道如下:
1 资料与方法
1.1 一般资料
本研究经医院医学伦理委员会批准。分析2019 年10 月至2020 年10 月上海交通大学医学院附属新华医院收治的150 例全麻下行胸腔镜手术患者的临床资料,150 例患者中男79 例,女71 例;年龄33~62 岁,平均(47.53±4.33)岁;体重指数(body mass index,BMI)17.3~24.8 kg/m2,平均(20.98±1.04)kg/m2;美国麻醉医师协会(American society of anesthesiologists,ASA)[6]分级:Ⅰ级49 例,Ⅱ级77 例,Ⅲ级24 例;手术类型:纵膈肿瘤切除37 例,肺叶部分切除术71 例,肺段切除29 例,全肺切除术13 例。
1.2 纳入及排除标准
纳入标准:①有胸腔镜手术指征,且择期行胸腔镜手术;②ASA 分级为Ⅰ~Ⅲ级;③术中选用单肺通气;④凝血功能、免疫系统正常;⑤认知功能正常,可配合研究。排除标准:①合并先天性心脏病、肾衰竭等重要脏器病变;②合并感染性肺炎、乙型肝炎等感染性疾病;③胸腔镜术中转开胸手术;④单肺通气转双肺通气模式;⑤胸腔镜手术联合其他手术;⑥哺乳或妊娠期妇女。
1.3 研究方法
1.3.1 低氧血症评估 于麻醉苏醒期,参照相关标准[7],结合氧合指数(动脉氧分压/吸入氧浓度)≤300 mmHg(1 mmHg=0.133 kPa),血气分析、肺功能检查等评估患者低血氧症发生状况。依据是否发生低血氧症,分为发生组及未发生组。
1.3.2 基线资料收集 设计基线资料填写表,询问并记录患者相关基线资料,内容包括①一般资料:性别(男、女),年龄,BMI[体重过低(<18.5 kg/m2)、正常范围(18.5~24 kg/m2)、超重(>24 kg/m2)],ASA 分级(Ⅰ~Ⅲ级)、手术类型(纵膈肿瘤切除、肺叶部分切除术、肺段切除、全肺切除术),合并基础疾病[高血压(符合高血压相关诊断标准[8])、糖尿病(符合糖尿病相关诊断标准[9])、高脂血症(符合高脂血症相关诊断标准[10])],手术体位(仰卧位、侧卧位)等;②实验室指标:胸腔镜手术前,采集患者空腹肘静脉血5 ml,分别置于两支肝素抗凝管内,其中一支以4000 r/min 离心10 min,离心半径为10 cm,采集血清用放射免疫分析法测定白细胞介素-6(interleukin-6,IL-6)、C 反应蛋白(Creaction protein,CRP)水平,检测试剂盒(生产批号:20190613)购于上海纪宁实业有限公司,检验流程严格按照试剂盒说明书进行;另一支用全自动血液分析仪(武汉医捷讯安商贸有限公司,型号:BC-5120)测定血红蛋白(hemoglobin,Hb)水平等。
1.4 统计学方法
采用SPSS 23.0 统计学软件进行数据分析,计量资料经Shapiro-Wilk 正态分布检验,符合正态分布计量资料用均数±标准差()表示,两组间比较采用t检验;不符合正态分布的改用中位数(M),四分位数(P25,P75)表示,两组间比较采用Mann-Whitney U 检验。计数资料用例数或百分率表示,组间比较采用χ2检验。等级资料用秩和检验。全麻下胸腔镜手术患者麻醉苏醒期发生低氧血症影响因素分析采用logistic回归分析。以P <0.05 为差异有统计学意义。
2 结果
2.1 全麻下胸腔镜手术患者麻醉苏醒期低氧血症发生情况
150 例全麻下胸腔镜手术患者中,42 例发生低氧血症,发生率为28%(42/150)。
2.2 全麻下胸腔镜手术患者麻醉苏醒期发生低氧血症的单因素分析
两组BMI、合并糖尿病、手术体位及IL-6、CRP水平比较,差异有统计学意义(P <0.05)。见表1。
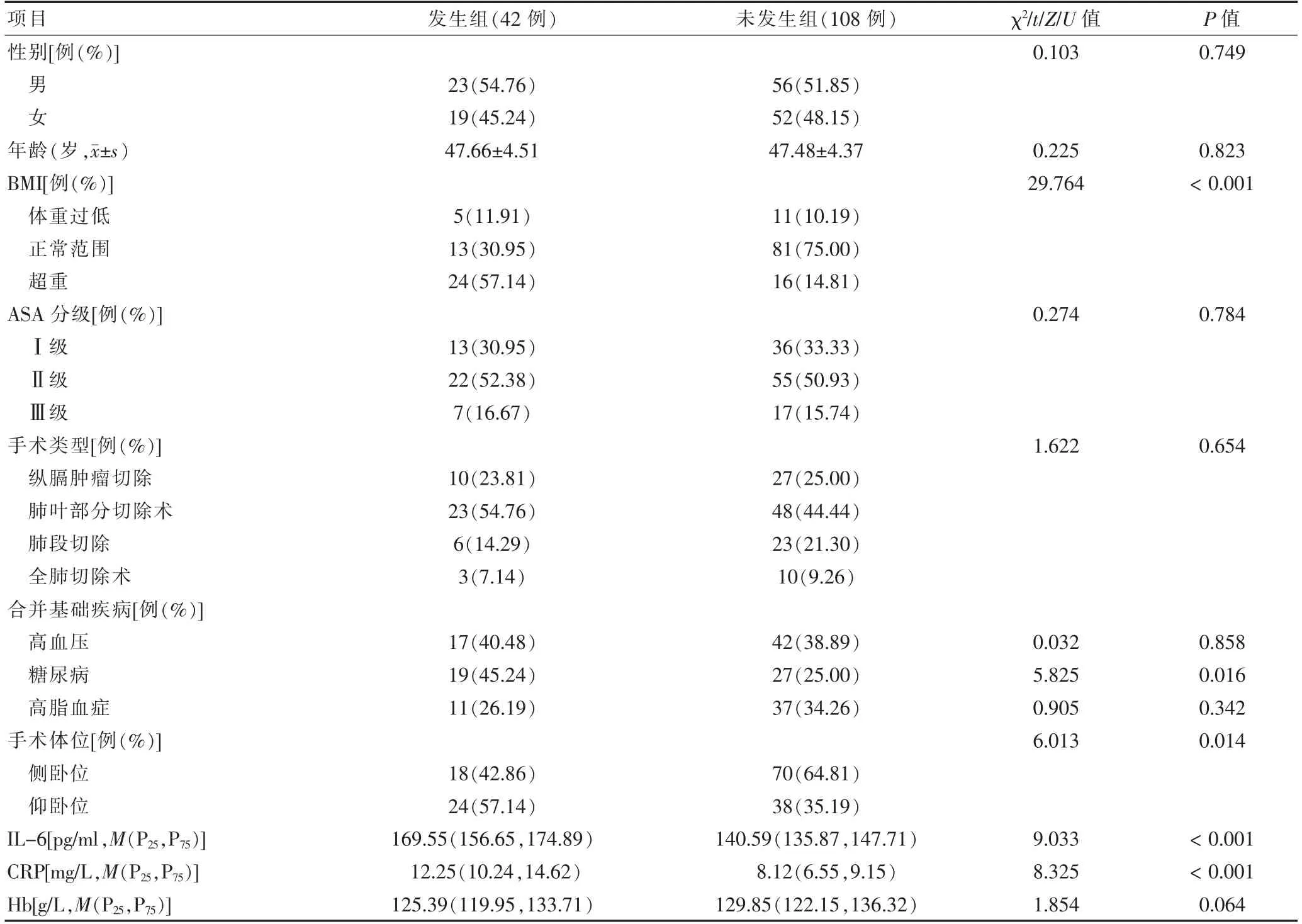
表1 全麻下胸腔镜手术患者麻醉苏醒期发生低氧血症的单因素分析
2.3 全麻下胸腔镜手术患者麻醉苏醒期发生低氧血症的多因素分析
将“2.2”中差异有统计学意义(P <0.05)的变量作为自变量并进行变量说明与赋值(表2),将全麻下胸腔镜手术患者麻醉苏醒期低氧血症发生状况作为因变量(1=发生,0=未发生),经logistic 回归分析结果显示,超重、合并糖尿病、仰卧位手术、IL-6 与CRP 过表达是全麻下胸腔镜手术患者麻醉苏醒期发生低氧血症的影响因素(OR >1,P <0.05)。见表3。

表2 自变量说明与赋值
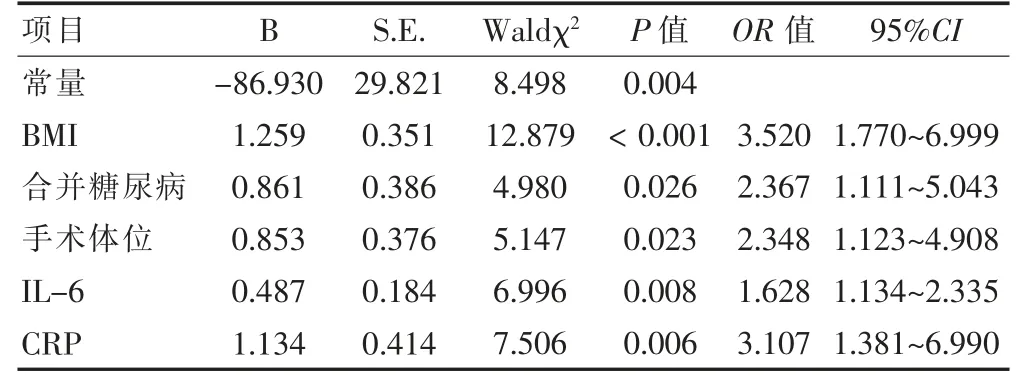
表3 全麻下胸腔镜手术患者麻醉苏醒期发生低氧血症的多因素分析
3 讨论
胸腔镜手术中行单侧肺通气时,非依赖性肺区域塌陷可能会增加依赖性肺区域肺不张风险,同时,手术相关操作促使机体释放大量细胞因子,阻碍淋巴回流,导致低氧血症发生[11-12]。谢晨等[13]研究指出,胸腔镜术后低氧血症发生率为28.4%。本研究结果显示,有28%的全麻下胸腔镜手术患者在苏醒期发生低氧血症,与上述研究结果较为接近,提示临床应高度重视。而低氧血症作为呼吸内科危急重症之一,容易引发呼吸衰竭,威胁患者生命安全[14]。
本研究初步比较发生组与未发生组基线资料后,经logistic 回归分析检验,结果显示,超重、合并糖尿病、仰卧位手术、IL-6 与CRP 过表达是全麻下胸腔镜手术患者麻醉苏醒期发生低氧血症的影响因素。逐个分析原因在于:①超重。在胸腔镜手术单肺通气时,超重或肥胖的患者呼吸系统弹性回缩力增加会降低患者肺顺应性,造成依赖性肺区域萎陷不张,从而影响肺通气情况,诱发低氧血症[15]。同时,超重或肥胖的患者体内大量脂肪因子会促进炎症介质释放,诱发机体氧化应激反应,加重肺损伤,增加低氧血症的发生风险[16]。②合并糖尿病。合并糖尿病肺疾病患者多伴有肺微血管病变,究其原因在于,长期高血糖会导致肺毛细血管基底膜增厚,肺毛细血管床活性减弱,影响肺表面活性物质合成,降低肺通气功能[17-18]。同时,合并糖尿病患者肺弥散功能较差,胸腔镜手术中肺泡萎缩会进一步加重肺缺氧情况,从而引发术后低氧血症[19]。③仰卧位手术。重力会影响肺内分流,胸腔镜手术中取仰卧位手术,心脏、邻近腹部组织等会压迫依赖性肺区域,引发肺不张,可能会诱发低氧血症[20]。而胸腔镜手术中取侧卧位手术,患肺侧上方无其他组织压迫,可以减少肺不张发生率,且受重力影响,非手术侧肺血流灌注增加,通气/血流比例改善[21-22]。④IL-6与CRP 水平。IL-6、CRP 是临床评估炎症反应的常用指标,二者表达增加提示机体可能存在炎症[23-24]。研究指出,IL-6、CRP 等炎症因子大量释放会形成 “瀑布样”反应,损伤肺毛细血管内皮细胞,增加血管通透性;同时,炎症因子会经血管屏障进入肺泡,促使嗜中性粒细胞变形,从而造成肺间质塌陷或肺水肿,降低肺弥散功能,增加低氧血症的发生风险[24-25]。针对本研究结果建议,对于超重、合并糖尿病、IL-6 与CRP 过表达的胸腔镜手术患者,临床应采取合理措施干预,如指导患者合理饮食、选用合理降糖药或胰岛素控制血糖水平、抗炎药物应用等,并根据患者实际病情选择手术体位,尽量行侧卧位手术,以预防低氧血症发生。
综上所述,全麻下胸腔镜手术患者麻醉苏醒期发生低氧血症的风险较高,可能与患者超重、合并糖尿病、仰卧位手术、IL-6 与CRP 过表达有关,临床应据此提出针对性干预方案。
