C 反应蛋白及降钙素原对脓毒血症休克短期预后的预测价值
2021-10-29李烽辉彭志允唐钟祥谢维宁
李烽辉 彭志允 唐钟祥 谢维宁
1.广东省中西医结合医院重症医学科,广东佛山 528200;2.广东省中西医结合医院感染科,广东佛山 528200
脓毒血症是重要的全球公共卫生问题,尽管现代医学对其研究取得了进展,但每年有超过530 万人死于脓毒血症,估计总体死亡率为30%[1-3]。脓毒血症的定义为由宿主对感染反应失调引起的生命器官功能障碍[1,2,4]。因此,早期识别和诊断脓毒血症至关重要[5]。尽管已有明确的诊断标准,但由于感染病原体不容易检出,且其与全身炎症反应综合征的临床特点类似,早期脓毒血症容易被漏诊或误诊[6]。C 反应蛋白(Creactive protein,CRP)及降钙素原(procalcitonin,PCT)已被广泛用于辅助脓毒血症的诊断,但它们对脓毒血症休克预后的研究尚存在争议。因此,本研究旨在探讨CRP 及PCT 在脓毒血症休克患者的短期预后价值。
1 资料与方法
1.1 一般资料
本研究采用回顾性的研究方法,通过电子病历系统,收集2015 年1 月至2020 年1 月在广东省中西医结合医院重症医学科住院的诊断为脓毒血症休克的患者121 例,其中男81 例,女40 例;年龄34~91 岁。所有患者诊断参照《中国脓毒血症/脓毒性休克急诊治疗指南》[7]:脓毒血症患者经充分的液体复苏治疗后仍存在持续的低血压,需要使用血管活性药物维持平均动脉压≥65 mmHg(1 mmHg=0.133 kPa)及血乳酸水平≥2 mmol/L。纳入标准:①诊断为脓毒血症休克;②年龄≥18 岁。排除标准:合并恶性肿瘤及血液系统恶性肿瘤疾病。根据研究对象28 d 内预后情况将其分为存活组(83 例)和死亡组(38 例)。所有研究对象根据CRP 水平分为低CRP 组(≤89.4 mg/L,42例)和高CRP 组(>89.4 mg/L,79 例),再将其按照PCT水平分为低PCT 组(≤10.0 ng/ml,97 例)和高PCT 组(>10.0 ng/ml,24 例)。本研究经医院医学伦理委员会批准,研究中涉及到的患者隐私信息均保密。
1.2 研究方法
1.2.1 基线资料 收集研究对象的基本资料如年龄、性别、入院时候生命体征及既往病史如高血压、糖尿病史。
1.2.2 临床指标 收集研究对象入院24 h 内的脓毒症相关性器官功能衰竭评价(sepsis-related organ failure assessment,SOFA)[8]及急性生理学和慢性健康状况评价Ⅱ(acute physiology and chronic health evaluationⅡ,APACHEⅡ)评分[9]。SOFA 评分包括氧合指数、血小板、胆红素、肌酐、心血管评分和格拉斯哥昏迷量表评分6 项指标,总分0~24 分,分数越高表示患者死亡风险越高。APACHEⅡ评分包括年龄评分、急性生理评分及慢性健康评分,评分越高提示患者院内死亡风险越高。
实验室指标包括血常规及CRP(XE5000 血细胞分析仪检测,日本希森美康sysmex 公司),总胆红素、血肌酐(AU5800 全自动生化分析仪检测,美国贝克曼库尔特有限责任公司),PCT(E411 全自动荧光免疫分析仪检测,德国罗氏诊断有限公司),凝血四项(C-2000 型血凝仪,普利生公司)、血气分析(血气分析仪器—PL2000PLUS,普朗新技术有限公司)。以上指标的检测均在患者入院24 h 内收集。
1.3 统计学方法
采用SPSS 22.0 对所得数据进行统计学分析,正态分布的计量资料采用均数±标准差()表示,组间比较采用t 检验,偏态分布计量资料的描述以中位数(四分位数)[M(P25,P75)]表示,组间比较采用秩和检验。计数资料采用百分率表示,组间比较采用χ2检验。采用受试者操作特征(receiver operator characteristic curve,ROC)曲线分析CRP 及PCT 对脓毒血症休克患者28 d 内预后的预测价值。采用Kaplan-Meier 法及Log-rank 检验进行生存分析。以P <0.05 为差异有统计学意义。
2 结果
2.1 存活组与死亡组临床基本资料比较
存活组SOFA 及APACHEⅡ评分、CRP、PCT、血肌酐、总胆红素、空腹血糖均低于死亡组,氧合指数、血小板计数、平均动脉压均高于死亡组,差异有统计学意义(P <0.05)。见表1。
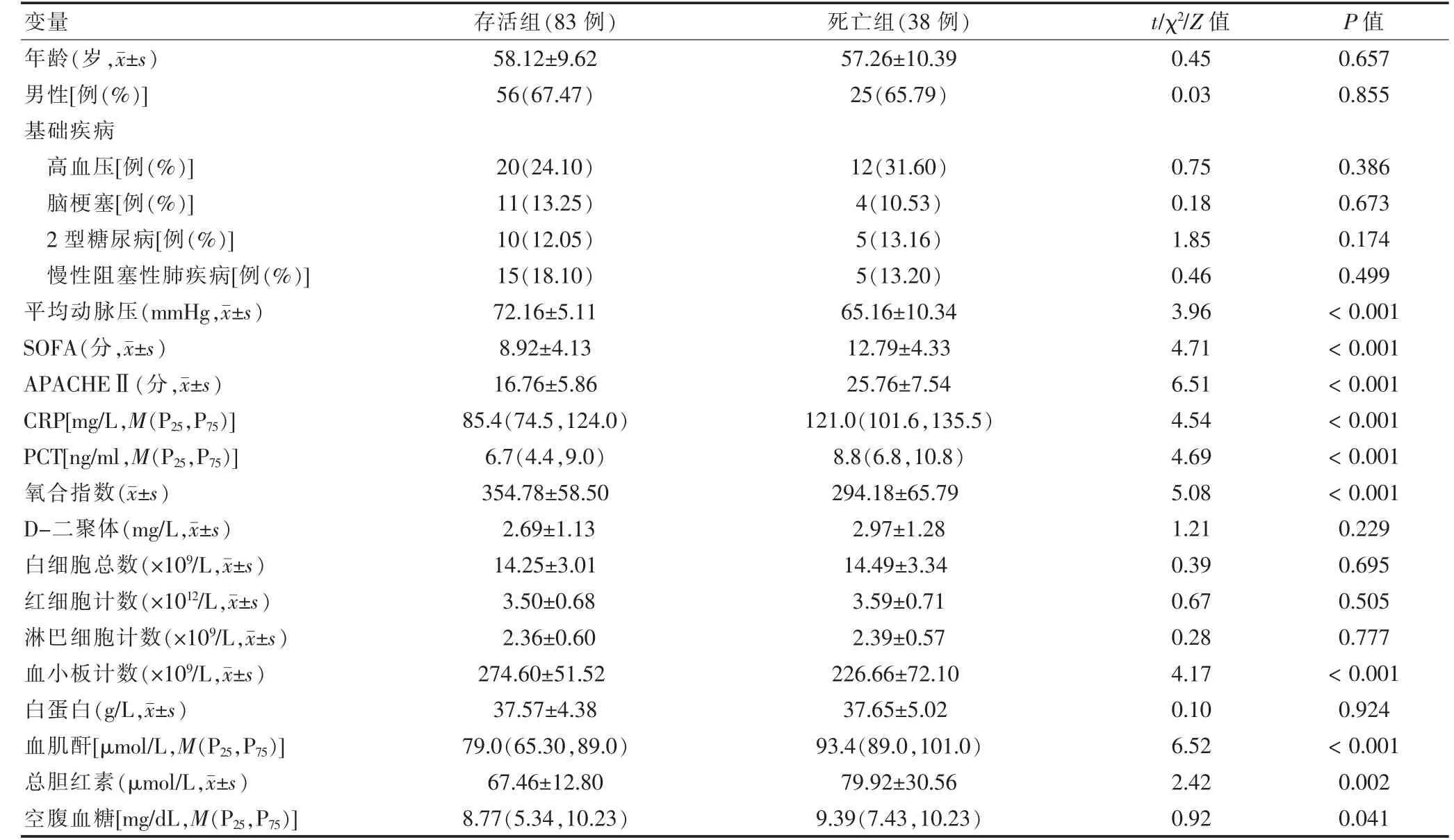
表1 存活组与死亡组临床基本资料比较
2.2 脓毒血症休克患者28 d 内死亡的Cox 比例风险回归分析
以脓毒血症休克患者28 d 预后为因变量(死亡=1,存活=0),单因素分析中差异有统计学意义的变量为自变量,运用Cox 比例风险回归模型分析脓毒血症休克28 d 预后的影响因素。结果显示,高SOFA 评分、高CRP 及高PCT 水平为脓毒血症休克患者28 d 内死亡的独立危险因素(HR >1,P <0.05),高氧合指数是其保护因素(HR <1,P <0.05)。见表2。
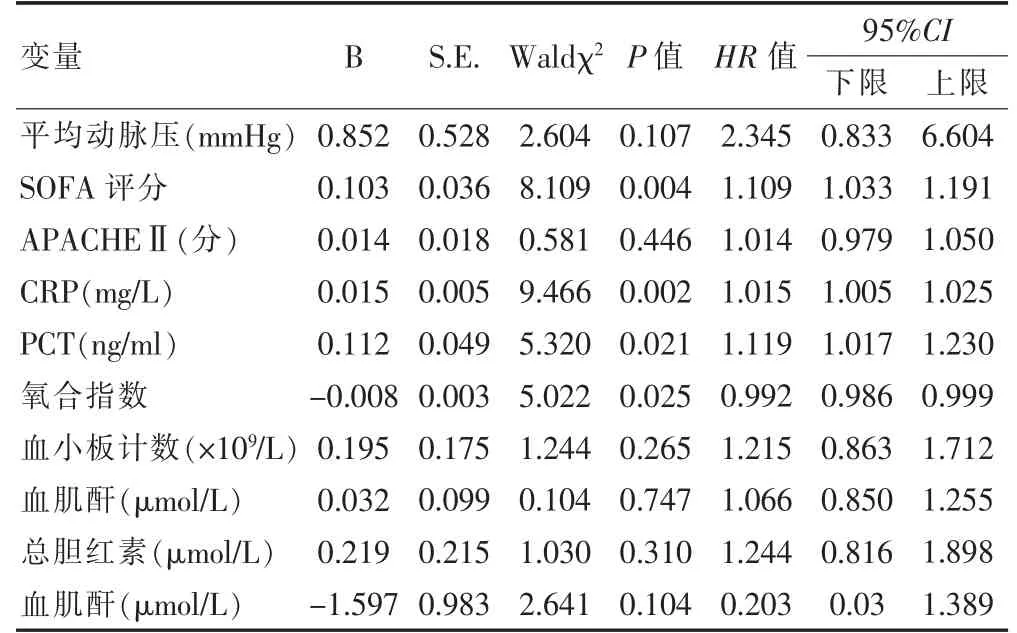
表2 脓毒血症休克28 d 内死亡的Cox 比例风险回归分析
2.3 CRP 及PCT 对脓毒血症休克患者28 d 内死亡的预测价值
PCT 诊断脓毒血症休克患者28 d 内死亡的ROC曲线下面积与CRP 比较,差异有统计学意义(Z=0.04,P=0.586)。CRP 联合PCT 诊断脓毒血症休克患者28 d 内死亡的ROC 曲线下面积均高于CRP(Z=2.21,P=0.006)和PCT(Z=2.96,P=0.001)。见图1、表3。
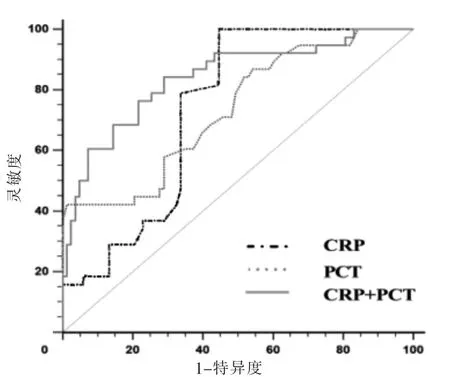
图1 预测脓毒血症休克患者28 d 内死亡的受试者操作特征曲线图
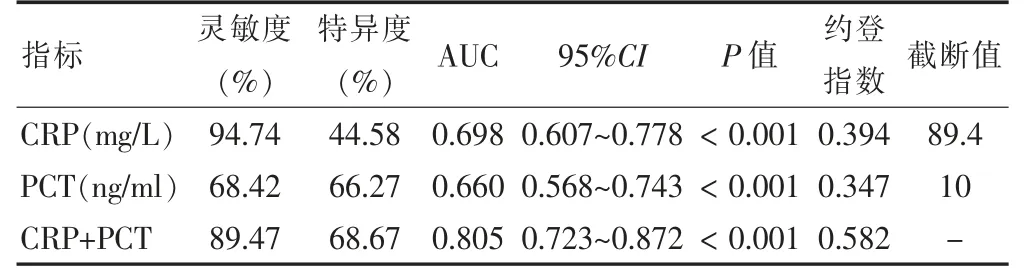
表3 CRP 及PCT 对脓毒血症休克患者28 d 内死亡的预测价值
2.4 不同水平CRP 及PCT 脓毒血症休克患者28 d的生存分析
高CRP 组28 d 累积生存率低于低CRP 组(χ2=27.195,P <0.001)。高PCT 组28 d 累积生存率低于 低PCT 组(χ2=28.350,P <0.001)。见图2。
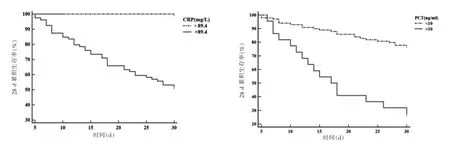
图2 不同水平CRP 及PCT 脓毒血症休克患者28 d生存曲线
3 讨论
感染所致的脓毒血症仍然是重症监护治疗病房面临的重要挑战。尽管有现代脓毒血症有复苏策略和较好的抗感染治疗,但脓毒血症相关的发病率和死亡率仍然很高[11-13]。
由于早期脓毒血症无特异性,因此,早期诊断脓毒血症并不容易。迄今为止,尚未发现较好的生物标志物能够清楚地区分脓毒血症与全身炎症反应综合征[14]。由于脓毒血症预后不佳,很多国内外学者致力于探索多种生物标志物对脓毒血症患者进行早期评估及预测其合并多器官衰竭的发生发展[15]。PCT 和CRP 是诊断脓毒血症较好的血液标志物,已被用于早期发现感染和指导抗生素治疗[16],以及分析感染性疾病的预后等临床实践[17-18]。研究表明,细菌性肺炎患者血清CRP 和PCT 水平高于单纯病毒感染的患者[19]。现有文献中,CRP 和PCT 的一些研究主要是鉴别感染与脓毒血症,CRP 与PCT 对脓毒血症休克液体复苏后短期预后的预测价值尚未明确或存在矛盾[20]。
PCT 升高一般存在于全身性细菌感染,而真菌和病毒感染一般不伴有显著的PCT 水平升高。与CRP比较,PCT 在细菌感染36 h 内即可达到高峰[21]。然而,PCT 的水平也受到炎症的影响,例如手术后、创伤、胰腺炎或肾功能损害等[22-25]。此外,研究表明PCT 水平与败血症和器官衰竭的严重程度相关[23,26]。一项动态观察脓毒血症患者血液PCT 水平与预后关系的研究显示[26],其PCT 水平较入院时上升是脓毒血症患者90 d死亡的独立危险因素。而在同一个研究中,结果显示CRP水平与90 d 死亡无相关性。在另一项研究中,运用PCT 预测103 例脓毒血症患者的预后,结果显示,PCT 与脓毒血症患者预后无显著相关性,但CRP却能预测患者的生存情况[27]。
本研究的结果显示,CRP 及PCT 对脓毒血症休克患者28 d 内死亡预测有一定的价值,但特异性较差,而两者联合预测的灵敏度及特异性都高于单独预测,提示PCT 及CRP 对脓毒血症休克短期预后有一定的预测价值,但两者联合预测价值更高。本研究与近期Ryoo 等[16]的研究结果不一致,该研究显示,CRP 和PCT 的初始水平与28 d 内死亡没有显着相关性。该研究中与CRP 和PCT 未升高或仅PCT 升高的患者比较,CRP 和PCT 同时升高的患者死亡率显著上升,但多因素分析显示,CRP 和PCT 升高与其死亡无显著相关性,其结论认为CRP、PCT 或两者联合在预测感染性休克的死亡率方面不可靠。推测该研究得到如此结果的原因为CRP 和PCT 可能太早测量或被运用抗生素等因素的影响,无法反映本病的严重程度。而本研究显示,单独CRP 或PCT 对脓毒血症休克患者28 d 预后预测价值有限,但两者联合预测具有一定的价值,可能与本研究时纳入研究对象时,患者尚未使用抗生素有关。
总之,本研究的结果显示,高CRP 及高PCT 是脓毒血症休克患者28 d 内死亡的独立危险因素,两者联合对脓毒血症休克28 d 预后有较高的预测价值。本研究有一些局限性:①本研究是回顾性分析的,可能存在选择性偏倚;②由于感染的病原体及原发感染部位等混杂因素未能纳入分析,可能对预测价值存在影响。因此,仍需要前瞻性的队列研究来进一步验证。
