2018—2020 年杭州地区儿童金黄色葡萄球菌耐药监测及D 试验研究
2021-10-28熊玉玲岳美娜邵启民朱玉林
熊玉玲 岳美娜 邵启民 李 冉 朱玉林
金黄色葡萄球菌(staphylococcus aureus,SA)是广泛存在于自然界的一种致病菌,其可产生多种侵袭性感染,严重者可侵及呼吸道、血液等多种部位,引发全身性感染表现[1]。近年来,儿童中SA 尤其是耐甲氧西林金黄色葡萄球菌(methicillin-resistant Staphylococcus aureus,MRSA)的感染率逐年增加[2]。既往研究表明,住院患儿因免疫力低下,常发生医院MRSA 感染,其中以2 岁以下儿童为主,且往往产生严重的临床表现和预后[3]。因此,儿童MRSA 感染已成为当前抗感染治疗的关键;而鉴于临床抗生素的普遍应用,MRSA 的耐药性是影响治疗效果的重要原因,需引起重点关注[4]。本研究对2018—2020 年杭州地区儿童感染SA 的药敏及克林霉素诱导耐药试验(D 试验)结果进行分析,旨在为临床诊治中抗生素的合理使用提供依据,报道如下。
1 资料方法
1.1 菌株来源 采用分层随机抽样的流行病学方法,收集浙江省杭州市12 所不同级别医院2018 年1月—2020 年12 月门诊及住院患儿送检的病原学标本,去除同一患儿、相同部位的重复菌株,选取其中检出SA 的标本968 株作为研究对象。本次研究纳入的标本来源包括咽拭子、痰液、脓液、分泌物等。本研究通过杭州市儿童医院医学伦理委员会的审核,批件号:(2021)年伦审(临研)第(01)号。
1.2 主要仪器及试剂 VITEK-2 Compact 全自动细菌鉴定仪及其鉴定卡和药敏检测板购自法国生物梅里埃公司,血平板和麦康凯平板分别购自郑州贝瑞特生物技术有限公司和郑州博赛生物技术股份有限公司。
1.3 细菌培养 将标本分别划线接种于血平板、麦康凯平板中,置35℃孵箱中培养18~24h 后,挑选平板上可疑菌落进行分纯,35℃孵箱中培养过夜后,再挑取单个菌落做触酶试验、葡萄球菌凝固酶试验。全程应依据试剂盒的说明书操作、充分注重无菌原则。
1.4 细菌分离鉴定 配制0.5 麦氏浊度SA 悬浊液,使用VITEK-2 Compact 全自动细菌鉴定仪,用GP鉴定卡对病原学标本进行细菌鉴定,利用AST-GP67药敏检测板进行MRSA 检测、药敏试验。
1.5 药敏试验、D 试验 依据美国临床和实验室标准协会(CLSI)的2018 年标准[5],利用AST-GP67 复式药敏检测板对MRSA 进行检测,并行药敏试验及D 试验。(1)MRSA 的检测:对苯唑西林耐药判定为MRSA;否则判定为甲氧西林敏感金黄色葡萄球菌(methicillin-sensitive staphylococcus aureus,MSSA)。(2)药敏试验:纳入儿童常用的抗菌药物进行检测,采用琼脂稀释法行药物敏感性的检测,最小抑菌浓度(minimal inhibitory concentration,MIC)及药敏试验结果的判断标准均依据CLSI 标准进行;选用SA(ATCC29213)作为质控菌株[6]。
1.6 统计学方法 应用WHONET 5.6 软件及SPSS26.0软件进行微生物学及统计学分析,计数资料采用率(%)表示,组间比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 MRSA 检出年份、年龄、来源及病种分布 本次研究共纳入儿童SA 标本968 株,其中MRSA 检出率26.65%(258/968),年份分布:自2018—2020 年,MRSA 构成比由34.11%(88/258)提升为41.86%(108/258);检出率依次为23.53%(88/374)、26.50%(62/234)、30.00%(108/360)。年龄分布:低龄组(年龄≤2 岁)MRSA 构成比(75.58%,195/258)明显高于高龄组(年龄>2 岁)(24.42%,63/258)(P<0.05)。来源分布:咽拭子标本送检率最高,为60.54%(586/968);痰液标本MRSA 构成比最高,为62.40%(161/258)。病种分布:以肺炎的MRSA 构成比最高,为66.28%(171/258)。见表1。

表1 MRSA 检出年份、年龄、来源及病种分布
2.2 MRSA 及MSSA D 实验诱导率比较 与MSSA比较,MRSA 的D 实验诱导率明显较高(P<0.05)。见表2。

表2 MRSA 及MSSA 的D 实验诱导率比较
2.3 MRSA 及MSSA 多药耐药性比较 MRSA 对于青霉素、红霉素、克林霉素的耐药率均高于MSSA(P均<0.05);MRSA 及MSSA 对其他抗生素耐药率差异无统计学意义(P 均>0.05);两者对万古霉素、替加环素、利奈唑胺及喹奴普汀/达福普汀均存在完全敏感性。见表3。
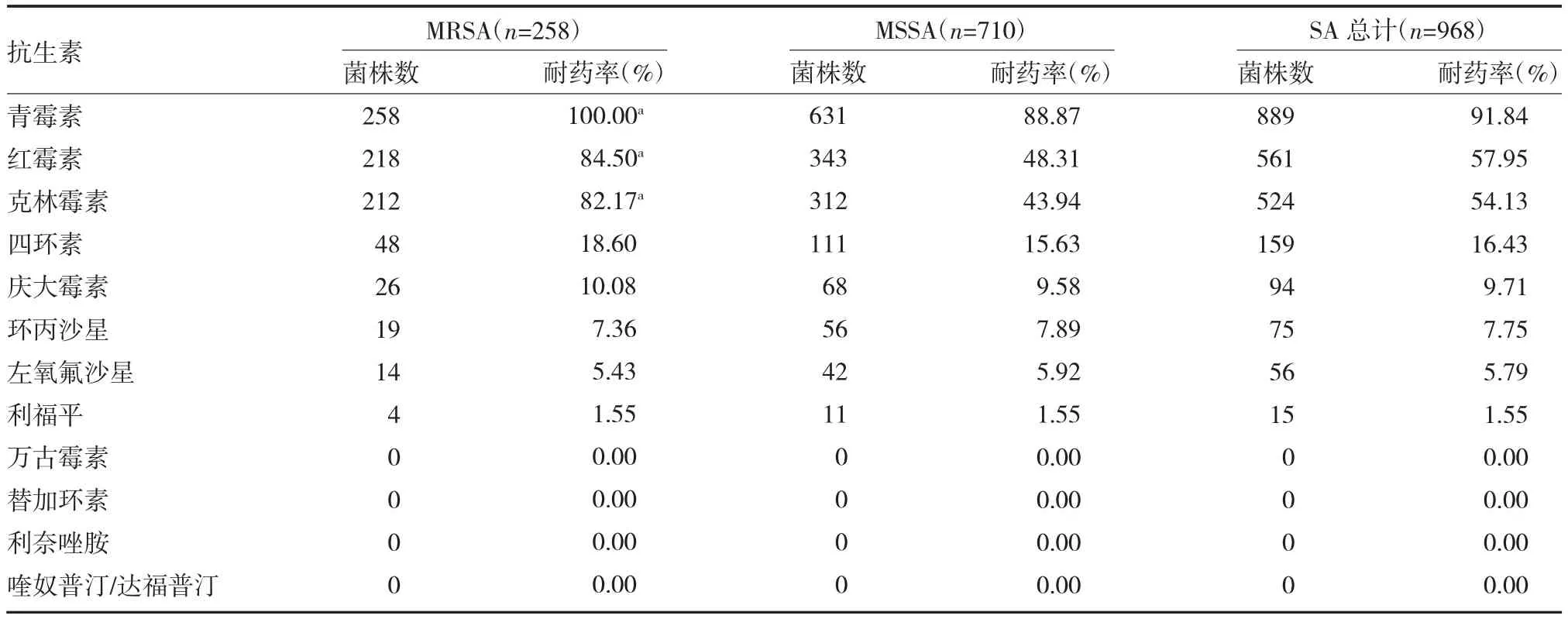
表3 MRSA 及MSSA 多药耐药性比较
2.4 不同年龄组患儿SA 多药耐药性比较 低龄组的青霉素、红霉素及克林霉素的抗生素耐药率均高于高龄组(P 均<0.05);其他抗生素耐药率差异无统计学意义(P 均>0.05)。见表4。

表4 不同年龄组患儿SA 多药耐药性比较
3 讨论
SA 是与医院感染相关性较大的重要致病菌,以其耐药类型MRSA 的表现更为突出;MRSA 的感染最多见于儿童,尤其是2 岁以下者。当前,临床对于MRSA 感染常使用广谱抗生素,可能引发耐药菌株的不断产生,影响抗生素的治疗效果[7]。因此,对于易感人群应及时采集样本并行药敏试验,发现耐药菌株时可针对性进行临床诊治。
本研究中,分析儿童病原学标本中的MRSA 检出的年份、来源及病种分布,结果表明:(1)年份分布:2018—2020 年,MRSA 的检出率具有逐年升高的特点。病原菌检出率与Sweeney 等[8]的研究存在差异,可能原因在于不同年份、地区、医院等因素对结果存在一定影响,且儿童与成人间的检出率亦存在差异。(2)来源分布:本研究充分考虑标本收集的简便性及患儿家属的意愿,送检标本以咽拭子为主;但实际痰液标本的检测准确性更高,应在临床中注意对患儿家属进行适当说明与引导[9]。(3)病种分布:以肺炎的MRSA 构成比最高。因此,患儿感染MRSA时以下呼吸道感染为主,可能原因在于患儿不具备完善的免疫能力,病原菌易通过皮肤黏膜屏障进行侵袭。
本研究中,MRSA 的诱导耐药成功率(93.75%)高于MSSA(80.30%),差异有统计学意义(P<0.05)。MRSA 的耐药基因型分为两种:(1)MS 表型:表现为对红霉素耐药而对克林霉素敏感;(2)链阳菌素B(MLSb)表型:可存在固有表型和诱导表型,固有表型为对红霉素及克林霉素均耐药;而诱导表型表现为对红霉素耐药而对克林霉素敏感,需红霉素诱导才可表达出对克林霉素的耐药性。因此,红霉素作为克林霉素耐药性的诱导剂,此为D 试验的理论基础。本研究中,红霉素诱导克林霉素耐药性的发生率较高,需要引起高度警惕。应利用D 试验的结果对临床用药规范进行合理指导,规避因用药不合理而引发的多药耐药性。分析并比较MRSA 及MSSA 对常用抗生素的多药耐药性,结果表明,MRSA 对于青霉素、红霉素、克林霉素的耐药率均高于MSSA(P 均<0.05);而MRSA 及MSSA 在其余抗生素的耐药率差异较小(P 均>0.05);两者对万古霉素、替加环素、利奈唑胺及喹奴普汀/达福普汀均存在完全敏感性。因此,相较于MSSA,MRSA 往往具有更广的耐药谱。依据药敏结果,在儿童MRSA 的感染中应适当调整治疗方案,考虑使用喹奴普汀/达福普汀、利奈唑胺、替加环素、万古霉素等作为治疗的首选。
本研究中,低龄组的MRSA 构成比明显高于高龄组。比较不同年龄组患儿SA 的多药耐药性,结果表明,低龄组对青霉素、红霉素及克林霉素等抗生素的耐药率均高于高龄组(P<0.05);而其余抗生素的耐药率差异较小(P>0.05)。Thapa 等[10]研究表明,SA可定植于健康儿童,其中2 岁以下儿童的定植率高于2 岁以上者,与本研究结果一致。分析原因在于2岁以下儿童的免疫系统尚未发育完全,免疫能力较低,尤其是皮肤黏膜屏障功能较弱,无法有效应对外界感染。
综上所述,MRSA 存在多药耐药性,可引发难治性感染,是发病率高且诊治难度较大的菌类。文献报道,儿童MRSA 的感染率逐年增长,且低龄者具有更高的易感性[2-3]。儿童MRSA 的感染部位以呼吸道为主,尤其对于咽拭子等呼吸道标本出现可疑定植时应引发高度重视。儿童MRSA 具有广谱耐药性,因此从社区到医院的各阶段均应注重卫生要求、加强感染管理和无菌理念;此外应完善对耐药菌定植患儿的病原菌及耐药性监测,减少耐药菌的传递及感染。临床诊治中应充分考虑药敏试验的结果而进行合理、适量用药,尽力规避多药耐药性的产生、提升治疗效果,进而减少MRSA 菌株的产生及恶性传播。
