齿状突加冠综合征一例
2021-10-27李叶婷吴倩陈浩丁雪郭秋辰陈光强
李叶婷,吴倩,陈浩,丁雪,郭秋辰,陈光强
病例资料患者,男,76岁,因间隙性颈部疼痛半年余入院。查体:颈部肌肉僵硬,颈部后仰时感疼痛,四肢关节活动自如,无明显脊髓、神经损伤体征。体温正常。既往有左下肺癌根治术22年,高血压病史及慢性支气管炎病史10年,无痛风、类风湿性关节炎病史。实验室检查:白细胞5.9/L(正常值3.5~9.5/L),血清C-反应蛋白5.4 mg/L(正常值0.0~10.0 mg/L)。颈椎CT检查示枢椎齿状突后侧寰椎横韧带弧形钙化、十字韧带竖线样钙化以及尖韧带斑点状钙化(图1)。颈椎CT平扫图像未见转移征象。结合患者病史、体征及颈椎CT检查,考虑齿状突加冠综合征。
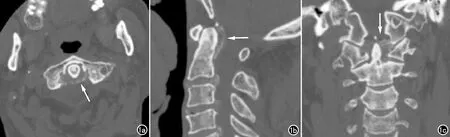
图1 男,76岁,齿状突加冠综合征患者颈椎CT平扫。a)横断面示齿状突后侧寰椎横韧带弧形钙化(箭);b)矢状面示齿状突十字韧带线样钙化(箭);c)冠状面示齿状突上方尖韧带斑点状钙化(箭)。
讨论1985年Bouvet等[1]报道了首例齿状突加冠综合征(crowned dens syndrome,CDS)。CDS是指齿状突周围韧带中羟基磷灰石或二水焦鳞酸钙结晶沉积,CT上表现为齿状突周围冠状高密度影而得名,是焦磷酸钙沉积病(calcium pyrophosphate deposition disease,CPPD)[2]的一种特殊临床表现。CPPD的危险因素包括年龄、严重疾病、内分泌紊乱、代谢性疾病、电解质异常、血色素沉着症、骨关节炎、既往关节创伤/损伤等[3]。CDS明确的病理生理学机制至今仍不清楚。
Aoki等[4]研究推测限制身体运动和脱水可加速骨的吸收,导致骨密度降低,从而诱发包括CDS在内假性痛风的发生。CDS多见于老年女性,随着年龄的增加发病率越高。Sano等[5]怀疑激素水平和生活方式与齿状周围突钙化有关。绝经后妇女雌激素分泌的减少促进骨吸收和关节内钙的增加。CDS临床常表现为急性颈部疼痛,98%的患者伴有颈部活动受限,33%的病例出现发热及红细胞沉降率升高,88.3%的患者血浆C-反应蛋白升高。Sato等[6]推测齿状突周围钙沉积的增加可能导致软组织肿胀和解剖结构的机械损伤,从而导致颈部疼痛和炎症。CDS影像学特征:颈椎CT示枢椎齿状突周围寰椎横韧带、尖韧带、纵束及翼状韧带钙化,以齿状突后侧及两侧钙化为著 ,多呈“皇冠样”表现[7]。CDS预后较好,使用非甾体抗炎药或内固醇,症状常在几周内完全缓解且不需要长期使用。临床诊断标准是患者颈椎CT诊断齿状突周围钙化并同时存在急性颈部疼痛伴活动受限,伴或不伴有发热、C-反应蛋白升高、白细胞升高、血沉加快。Lu等[3]研究发现在颈椎CT平扫图像中齿状突周围钙化并不罕见,2556个患者的颈椎CT平扫中69例诊断为齿状突周围钙化,其中50例患者无症状,19例患者因颈部疼痛、颈部活动受限、发热或实验室炎性指标升高等被诊断为齿状突加冠综合征。
临床工作中医师对此病认识不够深刻,易将其漏诊或误诊为创伤、颈椎病、脑膜炎、类风湿性关节炎等[8]。本例患者既往肺癌病史,易误诊为颈椎转移瘤。况且本列患者临床表现不典型,血清C-反应蛋白、白细胞计数均在正常范围内,很难第一诊断考虑到CDS,而误认为患者颈部疼痛是由颈部转移瘤或颈椎病引起,无法及时得到治疗,影响患者的生活质量。
CDS并不是一种罕见的疾病,但容易漏诊、误诊。以颈椎CT为基础及时识别诊断CDS可防止侵入性和不必要的手术(腰椎穿刺、活检),误诊,过度治疗(抗病毒药物、抗生素、手术)。CDS患者因为发烧或急性严重颈部疼痛最常就诊于急诊科,也因枕部或后颈疼痛而就诊于神经内科和骨科。临床工作中接诊颈部疼痛的患者特别是老年女性患者,伴有颈部活动受限、发热时应行颈椎CT平扫,有助于CDS的诊断。但当患者临床表现及实验室检查不典型,而影像学表现为齿状突周围韧带钙化时,临床医生应将CDS作为鉴别诊断之一。