静脉留置针致静脉血栓形成对白兔耳缘静脉中血管内皮损伤标志物表达水平的影响
2021-10-27覃海敏李丽婵廖海涛韦义萍
覃海敏 覃 燕 高 文 邓 婷 李丽婵 廖海涛 韦义萍
(1 广西柳州市人民医院呼吸与危重症医学科,柳州市,545000,电子邮箱:1120642732@qq.com;2 右江民族医学院护理学院,广西百色市 533000;3 广西医科大学护理学院,南宁市 530021;4 广西贵港市人民医院骨科,贵港市 537100)
静脉输液已经成为我国目前最主要、最直接有效的治疗手段之一;有研究显示,有 90%~95%的住院患者需接受静脉输液治疗[1]。随着学科的发展,静脉输液治疗的护理已由一项单一技术操作发展为涉及多学科的专业领域[2],静脉输液治疗的工具也由单纯的头皮钢针逐渐发展为静脉留置针、经外周静脉置管、经皮穿刺中心静脉导管、输液港等多种工具[3]。随着钢针“零容忍”理念的提出,静脉留置针的使用越来越普遍,已成为临床静脉输液的主要工具[2,4-5]。但是在使用留置针的过程中,因静脉留置针输液诱发的不良反应时有发生,其中以静脉炎、静脉血栓较为常见。有文献报告,静脉留置针的导管相关性静脉血栓发生率为5.5%~77.5%,而血管内皮损伤是导管相关性静脉血栓的始动因素[6]。本研究旨在探讨静脉留置针所致静脉血栓形成对白兔血管中血管内皮损伤标志物血管内皮生长因子(vascular endothelial growth factor,VEGF)、血管假性血友病因子(von Willebrand facter,vWF)、组织型纤溶酶原激活物(tissue-type plasminogen activator,t-PA)表达的影响,为明确损伤因子在静脉留置针致静脉血栓形成的作用机制提供一定的实验依据。
1 材料与方法
1.1 实验动物 70只新西兰大白兔均购自广西医科大学实验动物中心[SCXK(桂)2009-0002],兔龄150 d,雌雄不限,体重2.5~3.0 kg。实验前适应性饲养1周,饲养室温度24℃,相对湿度40%~70%,室内保持安静、清洁、干燥、通风。每只白兔饲养于配有食槽和乳头式饮水器的单独笼架,给予全价颗粒饲料,饮用水符合城市自来水卫生标准。定时定量饲喂,2次/d。
1.2 动物分组及处理 将70只新西兰大白兔按随机数字表法分为空白组(n=10)和置管组(n=60)。空白组正常饲养,不做任何处理。置管组于实验前1 d进行耳缘静脉备皮,实验时严格皮肤消毒后,用一次性24 G静脉留置针穿刺,连接肝素帽,3M透明敷贴(美国BD公司)固定,医用透明胶带包裹,最后戴上兔头套以防垂吊、抓脱。留置好静脉留置针后,将置管组白兔按随机数字表法分为生理盐水组和甘露醇组,每组30只。生理盐水组滴注0.9%生理盐水注射液,甘露醇组滴注20%甘露醇注射液,剂量均为2.5 mL/kg,输注结束后以3 mL 0.9%生理盐水正压封管。以上静脉滴注速度均为0.5 mL/(kg·min),2次/d,每次间隔6 h以上。静脉留置针留置后1 d、3 d、5 d分别于置管组白兔的另一侧耳缘静脉注射2%利多卡因(20 mg/kg)以处死白兔(各时点每组10只),以穿刺血管为中线,分别以穿刺点、针管中段处、针尖及远端(远离穿刺点及针尖位置)沿静脉方向各取长1 cm、宽0.5 cm的耳缘静脉血管。空白组于饲养6 d后同法处理,取相同长度及部位的耳缘静脉血管。取得标本用4%甲醛固定液固定,24 h后制作病理切片,并进行编号。
1.3 血栓形成鉴定 取各部位耳缘静脉血管标本进行苏木精-伊红染色,在镜下观察到血管腔有淡粉色的无结构血小板小梁,其中充满红细胞、白细胞,则说明有血栓形成。置管后1 d,置管组均观察到静脉血栓形成,且以针管中段处血栓形成最明显,故后续实验均取该部位标本进行相关检测。
1.4 vWF、VEGF、t-PA表达水平的检测 取制作好的针管中段处血管病理切片,采用免疫组织化学染色法(链霉菌抗生物素蛋白-过氧化物酶连结法)检测vWF、VEGF、t-PA表达情况,试剂盒(批号:ulab1316、ulA1335、ulA5655)均购于北京中杉金桥生物技术公司,严格按照操作标准进行检测。使用Olympus CX23型显微镜在400倍视野下进行图像采集,并用Image-Pro Plus 6.0软件计算针管中段处的标本阳性面积比(阳性面积比=阳性反应面积/总测量面积),以反映各因子的表达水平。每张切片随机选取2个观察视野,取平均值作为该标本的阳性面积比。
1.5 统计学分析 采用SPSS 21.0软件进行统计分析。非正态分布的计量资料用[M(P25,P75)]表示,比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 各组VEFG表达水平的比较 VEFG主要在胞浆表达,阳性细胞为胞浆着棕黄色,见图1。各时间点,3组VEGF表达水平差异均无统计学意义(均P>0.05)。见表1。

图1 各组VEGF免疫组化阳性表达情况(×400)
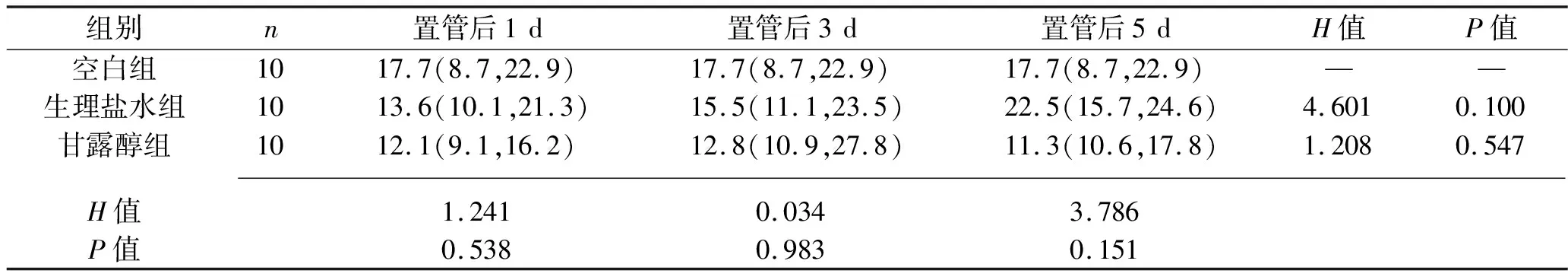
表1 不同置管时间各组VEGF表达水平的比较[M(P25,P75),%]
2.2 各组vWF表达水平的比较 vWF主要在胞浆表达,阳性细胞为胞浆着棕黄色,见图2。置管后1 d、3 d各组vWF表达水平差异均无统计学意义(P>0.05);置管后5 d,生理盐水组、甘露醇组vWF表达水平均低于空白组,且低于置管后1 d的水平(均P<0.05)。见表2。
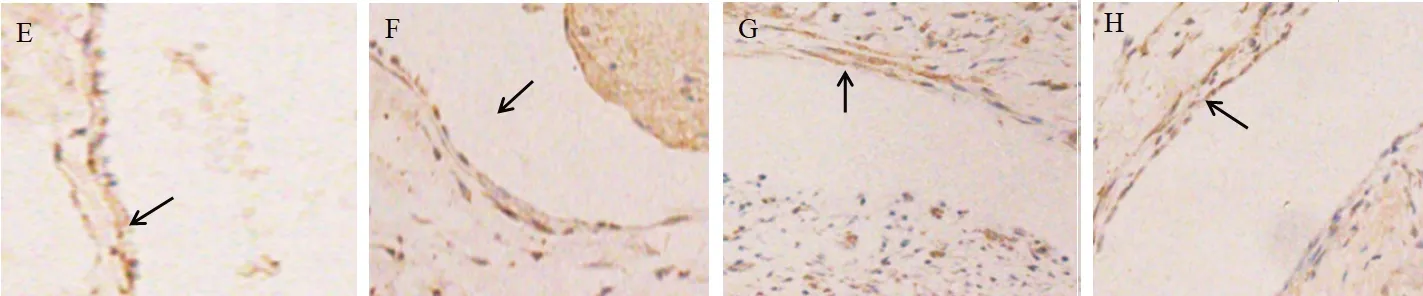
图2 各组vWF免疫组化阳性表达情况(×400)
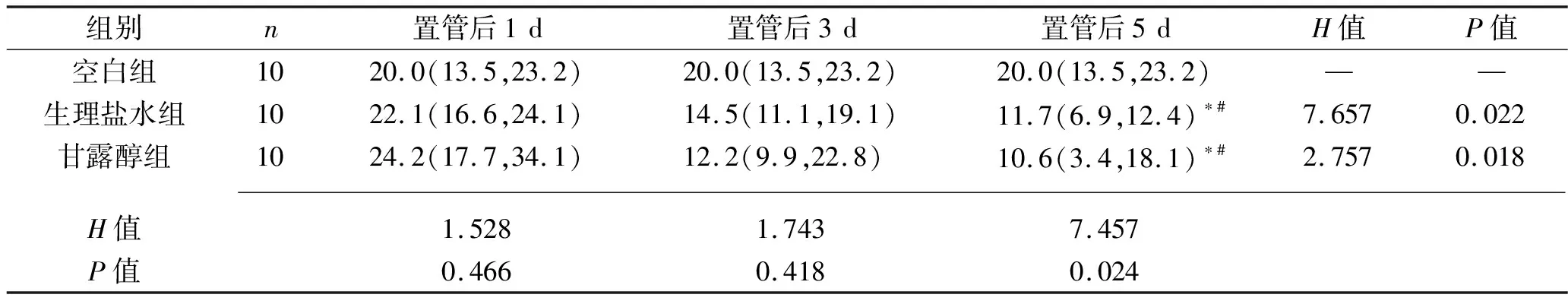
表2 不同置管时间各组vWF表达水平的比较[M(P25,P75),%]
2.3 各组t-PA表达水平的比较 t-PA主要在胞浆表达,阳性细胞为胞浆着棕黄色,见图3。置管后1 d、5 d,各组t-PA表达水平差异均无统计学意义,置管组各亚组在置管后不同时间段t-PA表达水平亦无统计学意义(均P>0.05)。但置管后3 d,生理盐水组t-PA表达水平高于空白组(P<0.05)。见表3。
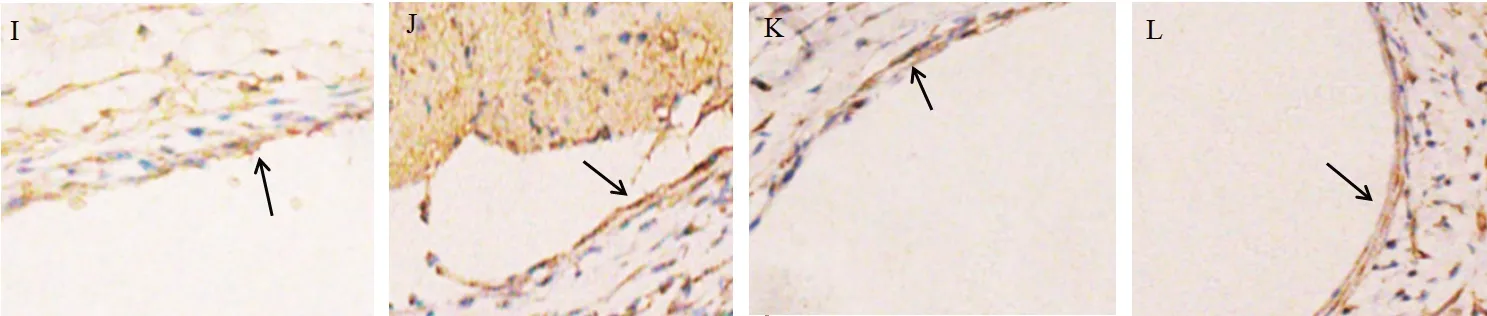
图3 各组t-PA免疫组化阳性表达情况(×400)
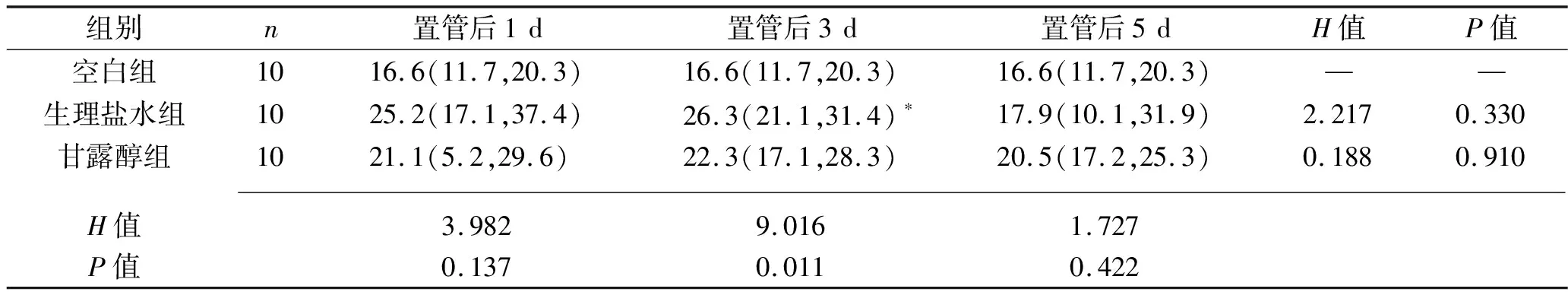
表3 不同置管时间各组t-PA表达水平的比较[M(P25,P75),%]
3 讨 论
血管内皮损伤是导管相关性静脉血栓形成的始动因素[6],其机制可能是穿刺对静脉的机械性刺激引起内皮细胞损伤,当内皮细胞损伤后,暴露内皮下的胶原激活血小板和凝血因子Ⅻ,启动了内源性凝血过程,与此同时,损伤的内皮细胞释放组织因子,激活凝血因子Ⅶ,启动外源性凝血过程[7-8]。在血栓形成的过程中,首先是血小板黏附于内膜损伤后裸露的胶原表面,被胶原激活后发生肿胀变形,随后释放出血小板颗粒,血小板颗粒释放出5′-二磷酸腺苷、血栓素及血小板第Ⅳ因子等物质,使血小板不断在局部黏附,形成血小板堆;且随着内源及外源性凝血途径的启动,凝血酶原转变为凝血酶,凝血酶将纤维蛋白原转变为纤维蛋白,后者与受损内膜处基质中的纤维连接蛋白结合,使黏附的血小板堆固定于受损的血管内膜表面,最终形成血栓。在导管相关性静脉血栓形成的过程中,往往会出现血管内皮损伤,从而促发凝血纤溶系统,内皮细胞合成并释放损伤相关因子。本研究探讨使用静脉留置针致静脉血栓形成后血管中血管内皮损伤标志物VEGF、vWF、t-PA表达水平的变化,为了解静脉留置针致静脉血栓形成的作用机制提供实验依据。
3.1 静脉留置针致静脉血栓形成对血管中VEGF表达的影响 VEGF是内皮细胞中的一种特异性有丝分裂原,可表达于成纤维细胞、角朊细胞、血管内皮细胞、巨噬细胞等,能高效且特异地促进内皮细胞分裂和增殖,抑制多种因素导致的内皮细胞凋亡,并可增加内皮细胞对超氧化物的耐受性,以使得血管内皮细胞迅速修复并发挥其扩张血管的功能,从而促进血管侧支循环形成,抑制血小板聚集[9]。有学者发现,在血栓形成段的静脉血管壁内皮细胞中VEGF呈高表达[10-12]。本研究结果显示,导管组各亚组VEGF的表达水平与空白组比较差异无统计学意义(P>0.05),可能与实验动物样本量较少有关;置管组各亚组VEGF表达水平差异亦无统计学意义(P>0.05),原因可能是静脉置管对血管产生的机械性损伤是导致血栓形成的主要原因,滴注不同的液体对VEGF影响不大,因此置管后各亚组VEGF的表达水平没有差异。
3.2 静脉留置针致静脉血栓形成对血管中vWF表达的影响 vWF由血管内皮细胞及巨核细胞合成和分泌,是一种存在于血浆、内皮细胞表面和血小板a颗粒的糖蛋白,参与凝血和血小板黏附过程[13]。vWF释放的方式可分为持续释放和调控释放,前者在合成后即释放入血,后者则在受到不同因素(如低氧、损伤、炎症因子、凝血酶、组胺、内皮素等)的刺激才会释放[14]。有研究表明,血管内皮损伤时血浆vWF水平升高[15]。颜伟健等[16]研究发现,血液透析患者接受静脉置管后血浆vWF的表达增加,并随着导管留置时间的延长增加越明显。本研究结果显示,置管后1 d,置管组各组vWF的表达水平高于空白组,但差异无统计学意义(P>0.05)。原因可能是静脉置管后血管内皮损伤,刺激vWF的表达,但在血栓形成过程中也消耗vWF,因此其水平升高并不明显。而随着静脉置管对血管产生的机械性损伤的增加,vWF消耗增加,因此置管后3 d,置管组各亚组vWF水平较空白组略有降低。置管后5 d,生理盐水组、甘露醇组vWF表达水平均低于空白组以及置管后1 d的水平(P<0.05),提示在置管后期vWF表达水平下降明显。以上结果表明静脉置管致血栓形成过程中,内皮细胞受到损伤,vWF的表达增加,其可能通过介导血小板黏附参与血栓的形成;但随着机械性损伤的增加及血管内皮组织自我修复,vWF水平逐渐降低。
3.3 静脉留置针致静脉血栓形成对血管中t-PA表达的影响 t-PA是人体内纤溶系统的生理性激动剂,在血管内能够催化纤溶酶原转化成纤溶酶,具有促进纤维蛋白溶解的作用[17]。t-PA和纤溶酶活化抑制因子1(plasminogen activator inhibitor 1,PAI-1)结合可形成 1∶1的复合物,从而抑制t-PA活性,进一步减少纤维蛋白的溶解,当血管内皮细胞受损后,PAI-1活性增高而使t-PA纤溶活性降低,从而有助于血栓或血栓前状态的形成[18]。有学者指出,t-PA是血管内调控纤溶系统的关键因子,在血管损伤和血栓形成后释放入血,对纤维蛋白高度亲和,当纤维蛋白形成后,其表面的酶活性增强,促使纤溶酶生成[19]。本研究结果显示,置管后1 d,3组t-PA表达水平差异均无统计学意义(P>0.05)。原因可能是:静脉置管后引起血管内皮细胞损伤,使凝血系统与抗凝血系统动态失衡,凝血系统活化,同时可刺激PAI-1表达水平升高,启动血液凝固机制,最终导致血栓的形成;当血栓形成后,纤溶系统也被激活,刺激t-PA表达水平升高,抑制血栓的形成;由于t-PA与PAI-1相互抗衡,使得留置静脉置管后t-PA表达水平升高不明显。置管后3 d,生理盐水组t-PA表达水平高于空白组(P<0.05),但甘露醇组与空白组之间差异无统计学意义(P>0.05)。这可能是因为随着血栓的形成,纤溶系统进一步被激活,生理盐水组和甘露醇组的t-PA的表达水平逐渐升高,但甘露醇是刺激性药物,输注后血管内皮损伤更严重,刺激机体的自我修复反应,t-PA水平应激性下降,因此甘露醇组t-PA的表达水平升高没有生理盐水组明显。置管后5 d,3组t-PA表达水平差异均无统计学意义,且组内不同时间点比较差异亦无统计学意义(均P>0.05)。可能是因为置管后期,血栓形成稳定后,血管内皮细胞自我修复能力也逐渐显现,为维持凝血与抗凝血系统的平衡状态,置管组t-PA的表达水平逐渐下降。以上提示留置静脉留置针后血管内皮损伤,t-PA的表达水平发生一定的变化,但该变化不受置管时间的影响,其是否受到输注药物的影响还有待进一步研究。
综上所述,留置静脉留置针致静脉血栓形成后,白兔耳缘静脉中vWF表达水平有一定的变化,但VEGF、t-PA表达水平变化不明显。
