常规开腹手术与腹腔镜胆囊切除术治疗急性胆囊炎的效果对比分析
2021-10-26吴燕剑姜志新通讯作者
任 勇,吴燕剑,姜志新(通讯作者)
(石河子市人民医院普外科 新疆 石河子 832000)
急性胆囊炎是临床上外科一种非常常见的病症,主要是由于胆囊管细菌性感染和(或)胆囊管梗阻而导致机体内发生一系列的胆囊急性炎性病变[1]。常规的开腹胆囊切除术作为临床上的标准治疗方式已经有百年,但是其术后伤痕较大、伤口疼痛、术后恢复缓慢和住院时间长等问题,一直困扰着患者和临床医师。本文旨在分析常规开腹手术以及腹腔镜胆囊切除术对于急性胆囊炎患者的效果。现报道如下。
1.资料与方法
1.1 一般资料
选取2018 年11 月—2020 年11 月我院收治的120 例急性胆囊炎患者,随机分为两组,各60例。观察组男25例,女35 例,年龄20 ~75 岁,平均年龄(41.39±4.78)岁,体重42 ~117 kg,平均(62.41±11.87)kg,初次发病患者16 例,多次或再次发病患者44 例。对照组男24 例,女36 例,年龄20 ~75 岁,平均年龄(40.14±5.26)岁,体重42 ~117 kg,平均(62.39±11.24)kg,初次发病患者15 例,多次或再次发病患者45 例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
纳入标准:均经临床诊断确定为急性胆囊炎患者;患者及家属对本研究知情并同意参与;临床资料能够完整收集;排除标准:合并其他严重脏器损伤疾病;不配合、不依从本研究以及中途退出者;存在精神类疾病或者认知障碍者。
1.2 方法
对照组患者采取常规开腹手术进行治疗,行右上腹反“L”形切口或右侧肋缘下切口,将胆囊完全剥离后,切除胆囊,采取间断式缝合的方法缝合患者的胆囊床。
观察组患者采取腹腔镜胆囊切除术进行治疗,急性胆囊炎患者取平卧位,进行气管插管全麻,采取3 孔操作法,在患者的剑突下(10 mm)、经脐下缘(10 mm)以及右锁骨中线肋缘下(5 mm)作切口,以建立气腹,腹内压设置为1.33 ~1.60 kPa,二氧化碳的流量为40 L/min。成功建立气腹后,将患者的体位调整为左侧倾斜(30°)以及头高脚低(30°)的仰卧位。入腹后,对患者的先肝十二指肠韧带进行游离,并且对患者的胆囊前后三角进行解剖,使胆囊动脉和胆囊管得到显露,采取可吸收夹夹闭患者的胆囊管和胆囊动脉,将胆囊顺行剥除,采用4 号线分层缝合患者的手术切口。
1.3 观察指标
(1)记录两组患者的并发症发生率:包括切口感染、胆总管损伤、切口出血、恶心呕吐和胆汁泄漏。(2)比较两组患者的生活质量:包括躯体功能、角色功能、认知功能和情绪功能。(3)比较两组患者的住院时间(d)、肛门排气排便时间(d)、术后止痛药用量(强痛定,mg)和手术时间(min)。
1.4 统计学方法
2.结果
2.1 两组患者的切口感染、胆总管损伤、切口出血、恶心呕吐和胆汁泄漏发生率对比
观察组患者的切口感染、胆总管损伤、切口出血、恶心呕吐和胆汁泄漏等总发生率显著低于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组患者的并发症总发生率对比[n(%)]
2.2 两组患者躯体功能、角色功能、认知功能和情绪功能对比
术后两组患者急性胆囊炎患者的躯体功能、角色功能、认知功能和情绪功能评分明显升高,差异有统计学意义(P<0.05),且观察组急性胆囊炎患者的躯体功能、角色功能、认知功能和情绪功能评分高于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组患者躯体功能、角色功能、认知功能和情绪功能评分对比(± s,分)
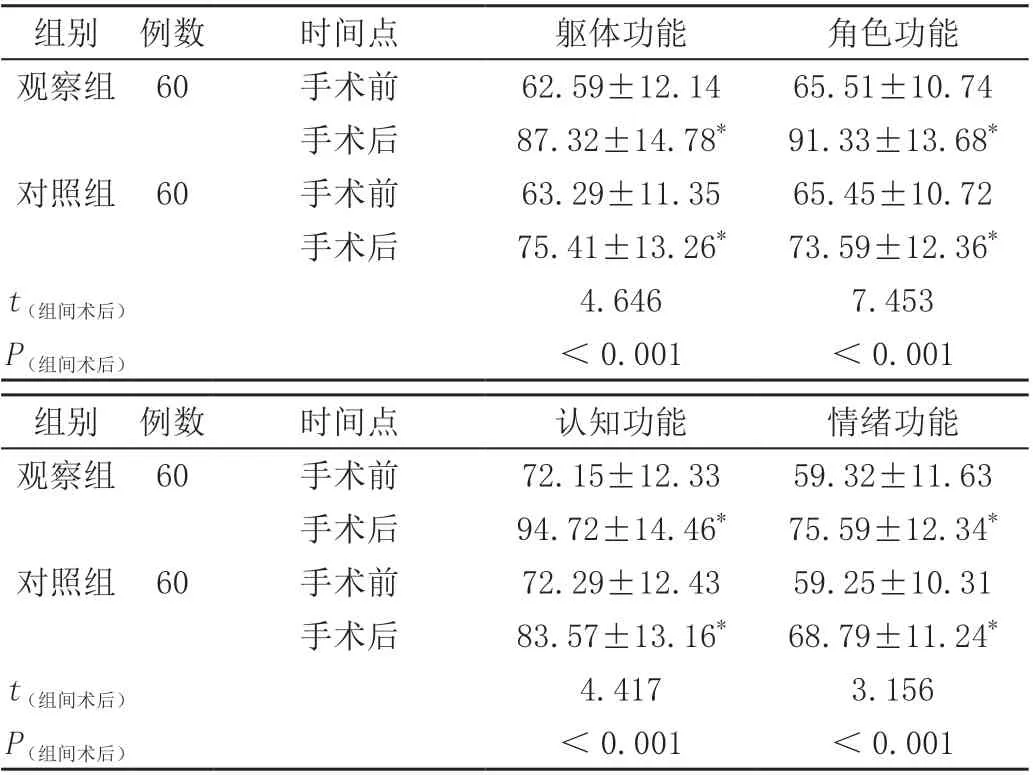
表2 两组患者躯体功能、角色功能、认知功能和情绪功能评分对比(± s,分)
注:与手术前比较,*P <0.05。
组别 例数 时间点 躯体功能 角色功能观察组 60 手术前 62.59±12.14 65.51±10.74手术后 87.32±14.78* 91.33±13.68*对照组 60 手术前 63.29±11.35 65.45±10.72手术后 75.41±13.26* 73.59±12.36*t(组间术后) 4.646 7.453 P(组间术后) <0.001 <0.001组别 例数 时间点 认知功能 情绪功能观察组 60 手术前 72.15±12.33 59.32±11.63手术后 94.72±14.46* 75.59±12.34*对照组 60 手术前 72.29±12.43 59.25±10.31手术后 83.57±13.16* 68.79±11.24*t(组间术后) 4.417 3.156 P(组间术后) <0.001 <0.001
2.3 两组患者住院时间、肛门排气排便时间、术后止痛药用量和手术时间对比
观察组患者的住院时间、肛门排气排便时间、术后止痛药用量和手术时间显著少于对照组,差异均有统计学意义(P<0.05),见表3。
表3 两组住院时间、肛门排气排便时间、术后止痛药用量和手术时间对比(± s)
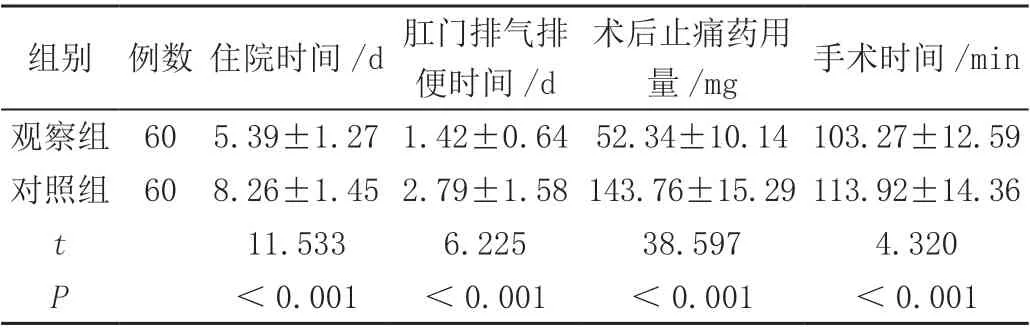
表3 两组住院时间、肛门排气排便时间、术后止痛药用量和手术时间对比(± s)
组别 例数 住院时间/d 肛门排气排便时间/d术后止痛药用量/mg 手术时间/min观察组 60 5.39±1.27 1.42±0.64 52.34±10.14 103.27±12.59对照组 60 8.26±1.45 2.79±1.58 143.76±15.29 113.92±14.36 t 11.533 6.225 38.597 4.320 P<0.001 <0.001 <0.001 <0.001
3.讨论
急性胆囊炎在临床上所有腹部外科疾病中的发病率仅低于阑尾炎,在35 ~55 岁的中年人群中最为常见,女性的发病率高于男性,尤多见于多次妊娠而且肥胖的妇女[2]。急性胆囊炎患者机体的右上腹会出现阵发性的绞痛,而且能放射至背部以及右肩部,同时胆囊区域会伴有明显的触痛,右季肋部叩击痛,右上腹会出现不同程度的压痛、肌紧张和反跳痛,Mushy 征呈阳性[3-5]。常规的开腹手术行右上腹反“L”形切口或右侧肋缘下切口,然后仔细探查患者的胆囊的病理改变情况和胆囊与周围组织之间的关系,使胆囊三角暴露,对胆囊进行游离和切除[6]。常规的开腹手术的刀口比较大,需要较长时间的暴露急性胆囊炎患者的胃肠道,容易出现胃肠道充血水肿现象,不利于胃肠道功能的恢复,而且由于需要大范围地进行电凝止血,容易引起肠梗阻以及肠道粘连等并发症[7-8]。腹腔镜胆囊切除术首先建立气腹,以使急性胆囊炎患者的手术视野充分得到暴露,其手术切口比较小,而且手术操作是在密闭的腹腔内开展,可以有效防止长时间暴露患者的胃肠道,避免发生组织脱水现象,手术伤口小,对胃肠道功能的影响小,对急性胆囊炎患者的损伤比较小[9-10]。本文结果显示,观察组的切口感染、胆总管损伤、切口出血、恶心呕吐和胆汁泄漏等总发生率低于对照组,差异有统计学意义(P<0.05),表明腹腔镜胆囊切除术的并发症更少。手术后,观察组急性胆囊炎患者的躯体功能、角色功能、认知功能和情绪功能评分高于对照组,差异有统计学意义(P<0.05),表明腹腔镜胆囊切除术可以明显提高生活质量。观察组的住院时间、肛门排气排便时间、术后止痛药用量和手术时间显著低于对照组,差异有统计学意义(P<0.05),表明腹腔镜胆囊切除术能缩短住院时间、肛门排气排便时间,降低术后止痛药用量,缩短手术时间。
综上所述,腹腔镜胆囊切除术治疗急性胆囊炎患者较常规开腹手术具有更加显著的效果。
