婴儿牛奶蛋白过敏的临床表现及营养状况分析
2021-10-26李勇冠刘菊香陈树梅
李勇冠,刘菊香,陈树梅
(阳江市人民医院儿童保健科 广东 阳江 529500)
近年来,随着不同因素的共同作用,增加了过敏性疾病的发生率,特别食物性过敏,也受到了人们的重点关注。在进食过程中,因免疫学机制引发的食物不良反应,即会引发食物过敏。食物过敏临床表现没有特异性,需要及时采用食物激发试验,才可以确诊病情[1]。同时食物过敏也是儿童阶段最常见的一种疾病,且其为婴儿的首发症状,对婴儿的生长、发育均会产生严重影响,一经确诊,需要尽早采取相应的干预措施。在干预中,需要以规避过敏原为原则。对于婴儿来讲,牛奶蛋白过敏属于最常见的一种食物过敏。一旦是婴儿出现牛奶蛋白过敏,需要规避牛奶、蛋白的摄入,以此来治疗此病症。对于母乳喂养的患儿,可继续进行母乳喂养,但需要母亲规避奶制品、牛奶。人工喂养、混合喂养的患儿,需应用水解蛋白配方的奶粉[2]。经不完全统计表明,发达国家婴儿牛奶蛋白过敏已达3%,故需要临床加强对婴儿牛奶蛋白过敏的认知,分析临床表现,评估营养状况,尽早提高诊治效果。现报道如下。
1.资料与方法
1.1 一般资料
选择我院2018 年3 月—2021 年3 月收治的100 例婴儿牛奶蛋白过敏的患儿进行回顾分析。100 例患儿 男61 例, 女39 例, 月 龄1 ~11 个 月, 平 均(6.58±3.61)个月。所有患儿均符合牛奶蛋白过敏诊断标准,即开展牛奶规避、激发试验,确诊为过敏反应。纳入标准:确诊为牛奶蛋白过敏者;家属知情,并签署同意书者。排除标准:先天性疾病者;先天性过敏者;家属不愿参与研究者。试验方法如下:对于疑似牛奶蛋白过敏的患儿,需要在喂养,或是混合喂养时,进食4 周的游离氨基酸配方粉,如过敏症状没有改善,可将牛奶蛋白过敏反应排除。如婴儿的过敏症状得到明显的改善,需要实施激发试验,持续进食1 周普通的牛奶,如重现过敏症状,则可确诊为牛奶蛋白过敏[3]。在母乳喂养过程中,母亲回避4 周奶制品、牛奶,如症状没有改善,则可将牛奶蛋白过敏症状排除;如症状明显改善,母亲再次食用1 周牛奶后,重现过敏症状,即可被诊断为牛奶蛋白过敏。
1.2 方法
对所有牛奶蛋白过敏患儿的临床表现进行分析,即应用实验室检查、问卷检查,如测量患儿的体格、观察临床表现、牛奶蛋白sIgE、总sIgE、血清前白蛋白、嗜酸性粒细胞、血清铁蛋白、胰岛素样生长因子1、发病时间、血红蛋白的浓度等,并对患儿开展3 个月的随访。
采用体测仪,对婴儿进行相应的测量,测量婴儿的腰围、身高、体重,以WOH 规定的儿童生长发育标准,计录婴儿的生长发育情况,以此来评估婴儿的体格状况,其中年龄、体重所得Z分低于-2 时,则为低体重;如年龄及身长Z评分低于-2 时,则为生长迟缓;身体与体重评分低于-2 时,则为消瘦。当体重低于Z值的两个标准差时,即为营养不良[4]。
实验室检查:以WHO 贫血标准,评价血红蛋白的浓度,即0.6 ~6.0 岁儿童的血红蛋白水平低于110 g/L 时,即为贫血。根据相关规定,1 ~4 个月儿童低于90 g/L、4 ~6 个月低于100 g/L 时,即为贫血,并根据以上标准,统计儿童贫血发生率。血清铁蛋白应用放射免疫法检测,正常值1.3 ~3.5 g/L。测定血清前白蛋白时应用酶联免疫吸附法测量,正常值200 ~400 mg/L;胰岛素样生长因子1 用放射免疫分析法检测[5]。
1.3 观察指标
对婴儿牛奶蛋白过敏患儿的临床表现与营养状况等进行分析,同时对其实验室检测结果进行分析。
1.4 统计学方法
采用SPSS 25.0 软件进行统计分析,计量资料以均数±标准差(± s)表示,采用t检验;计数资料以率[n(%)]表示,采用χ2检验。P<0.05 为差异有统计学意义。
2.结果
2.1 过敏史、喂养史分析
经分析,发现100 例患儿的家族中一级亲属出现过敏史者有34 例,占比34%。患儿出生后,应用普通的配方奶粉者15 例;母乳喂养者60 例;混合喂养者25 例,见表1。

表1 过敏史、喂养史分析
2.2 临床表现
经分析,100 例婴儿牛奶蛋白过敏患儿出现以下临床表现,即拒奶、揉眼鼻、喷嚏、延迟性腹泻同时伴有便血、呕吐、荨麻疹、腹胀、营养不良等,见表2。因部分患儿会出现2 个或是2 个以上的症状,如2 个症状以上者有70 例,占比70%

表2 临床表现分析
2.3 营养不良分析
部分患儿还会因病情的影响而出现营养不良表现,以正常婴儿中的2.5%为分界点,当高于2.5%的营养不良率,则说明,婴儿牛奶蛋白过敏发生率高于普通婴儿。本研究发现,100 例患儿的出现营养不良者有23 例,占比23%;其中低体重者有45 例,占比45%,生长迟缓者有29 例,占比29%,消瘦者有26 例,占比26%。
2.4 实验室检查
经实验检查,营养指标血红蛋白、血清铁蛋白、血清前白蛋白、胰岛素样生长因子1,见表3。
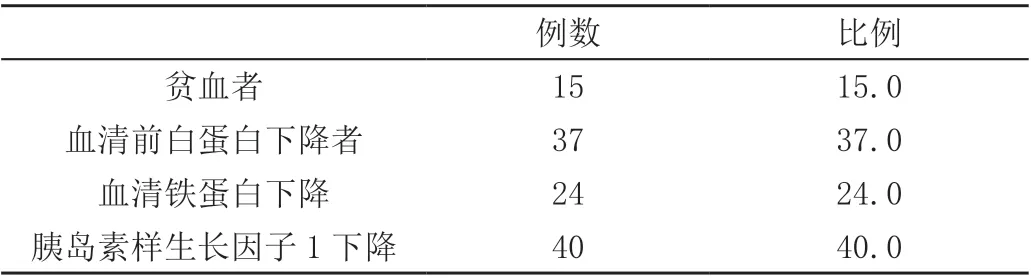
表3 实验室检查结果分析
2.5 治疗
对于病程超过8 周的患儿,会出现程度不一的营养不良现象,且营养不良发生率较高。对于母乳喂养患儿,可继续进行母乳喂养,母亲需要规避奶制品、牛奶。人工喂养患者,或是混合喂养的患儿,可给予水解蛋白配方的奶粉,对症处理后,患儿症状缓解,并出现追赶性生长,机体的营养状态得以改善。
3.讨论
牛奶蛋白过敏属于婴儿阶段最常见的一种免疫反应,其是牛奶、蛋白引发的机体反应,临床表现不典型,故表现的轻重也不一样,患儿可能会出现胃肠道、皮肤、呼吸道等症状。也有可能会因食用牛奶蛋白而引发过敏性休克。经研究表明,婴儿由消化道保护功能发育不成熟,肠壁的结构出现松弛,黏膜因通透性较高,小肠的免疫系统对抗原的处理能力有限,当其接触较多的抗原时,或是接触不适的抗原时,会对肠黏膜的稳定性产生破坏作用,再加上婴儿的肠道正常菌群不成熟,会对胃肠黏膜的形成产生相应的免疫炎性反应,从而出现一系列的胃肠道症状,如腹胀、腹泻、呕吐、消化道出血等[6]。本研究抽取的100 例患儿均为11 个月以下的患儿,因临床表现缺少特异性,故会出现胃肠道反应,如便血、呕吐、拒奶等,同时部分患儿还会出现荨麻疹或是湿疹。本次研究,有20 例患儿出现便血,同时还有个别患儿出现呕血,且经相关检查表明,已排除生理性贫血,由此说明,牛奶蛋白过敏婴儿出现的程度不一的慢性消化道出血,或是出现铁吸入障碍。
本研究显示:对于病程超过8 周的患儿,会出现程度不一的营养不良现象,占比8%,与正常人相比,发生率高于20%。由此说明,食物过敏后会引发肠黏膜的细胞出现免疫性的炎性反应,同时还会出现细胞水肿变性等,对营养物质的吸收产生影响。也有可能是因患儿单纯实施人工喂养,没有及时诊断婴儿是否出现牛奶蛋白过敏,导致患儿出现蛋白质吸收不良。体重也可以反映机体的营养状态,故可通过测量体重来判断婴儿是否出现营养不良。本研究发现,出现胰岛素样生长因子1 下降者有40 例,因此因子不仅会反应机体的灵敏度,其受其他因素的影响也较小。因经,前白蛋白、胰岛素样生长因子1 数量明显高于其他体格测量人数。由此说明,牛奶蛋白过敏婴儿会提前出现蛋白质缺失。
综上所述,分析婴儿牛奶蛋白过敏的临床表现及营养状况,采取相应的处理措施,可以提高婴儿生长发育。
