分化型甲状腺癌颈部转移性淋巴结FNA-Tg测定结合超声风险特征参数诊断效能的研究
2021-10-22周华银王雍谢建平
周华银,王雍,谢建平
(川北医学院附属医院核医学科,四川 南充 637000)
分化型甲状腺癌(differentiated thyroid cancer,DTC)占甲状腺恶性肿瘤的90%以上,预后一般良好,但颈部淋巴结转移、广泛的肿瘤局部浸润及高复发率等显著降低DTC患者生存率[1-3],其中颈部淋巴结转移发生率为20%~50%。颈部淋巴结超声评估是被推荐的首选的检查方法,超声引导下细针穿刺活检(US-FNA)是颈部可疑淋巴结转移确诊的方法,精准微创,但存在漏诊和假阴性[4-8]。FNA-Tg由于标准检测方法和检测值缺乏、功能敏感性不足、商业抗体试剂盒变异性、穿刺中的混杂效应等因素的影响,FNA-Tg检测存在较大挑战[9]。目前,单一指标和单一技术评估更替为多参数多技术联合评估是提高DTC转移性淋巴结检出的方向。本研究旨在探讨分析FNA-Tg水平联合超声风险特征参数的诊断效能。
1 资料与方法
1.1 一般资料
选取2019年6月至2020年12月川北医学院附属医院92例就诊且经病理证实为DTC的初诊患者为研究对象。其中,男性22例,女性70例;年龄为21~74岁,平均(52.0±16.4)岁。按淋巴结是否发生转移分为转移性淋巴结(metastatic lymph nodes,MLN)组及非转移性淋巴结组(non-metastatic lymph nodes,NMLN),其中MLN组72枚,NMLN组30枚,共计纳入102枚可疑异常淋巴结。
纳入标准:(1)临床资料和超声资料完整;(2)病理明确诊断为DTC(包括PTC和MTC);(3)行颈部可疑淋巴结病理检查及FNA-Tg检测。排除标准:(1)临床资料不完整;(2)DTC外其他甲状腺癌和恶性肿瘤、孕妇、良性组织病理学患者;(3)超声图像质量差;(4)入院前已行其他肿瘤放疗/化疗;(5)1个月内有>1个重复US-FNA;(6)非LN病变(肉芽肿性病变、甲状旁腺组织、化脓性感染、颈动脉球囊肿等)。研究方案申报并通过本院伦理委员会审核同意。
1.2 方法
1.2.1 超声定性和定量参数的获取 采用法国声科全数字化多功能彩超诊断仪,探头为SL15-4,进行颈部淋巴结超声检查和超声引导下淋巴结穿刺抽吸活检。患者采取仰卧位,暴露颈部各区域检查部位,行常规高频超声检查,记录可疑病变淋巴结分布位置、累计组数和数目,获取淋巴结S、L/S、实质回声、淋巴门改变的比例、囊性变、微钙化和淋巴结灌注模式,定量测取淋巴结内小动脉峰值血流速度(PSV)、血流阻力指数(RI),所有数据连续测取3次并取平均数。淋巴结超声评估采用盲法,由两名经过培训的医师在不知悉所有患者组织学信息和临床病史下进行。评估完毕后对该淋巴结行超声引导下细针抽吸和组织学活检。
1.2.2 FNA-TG测定 (1)US-FNA获取:患者取仰卧位,颈肩部垫枕,充分暴露穿刺部位,常规消毒铺巾,局麻下麻醉,采用日本八光吸引活检针(22 G×70 mm),在超声的实时监测下,对目标淋巴结进行多点、多角度穿刺,特别是对混合型血流灌注区域、回声异常、伴钙化的区域进行重点的取材抽吸后,用注射器抽取0.9%生理盐水0.5 mL冲洗活检针,洗脱液装入细胞保存液瓶中,做好标记送检。(2)Tg测定:穿刺1 h内,将FNA洗脱液采用台式低速离心机4 000 rpm离心6 min后取上清液,采用免疫电化学发光法检测Tg含量。诊断阈值以FNA-Tg>10 ng/mL作为FNA-Tg的阳性标准值[10-11]。
1.3 统计学分析
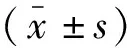
2 结果
2.1 MLN组和NMLN组基本临床资料比较
MLN组和NMLN组患者性别、年龄、家族史、游离T3、游离T4、TSH、癌胚抗原、降钙素、131I治疗比较,差异均无统计学意义(P>0.05)。MLN组FNA-Tg(>10 ng/mL)比例高于NMLN组,差异有统计学意义(P<0.05)。见表1。
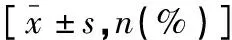
表1 MLN组和NMLN组基本临床资料比较
2.2 MLN组和NMLN颈部淋巴结超声特征参数比较
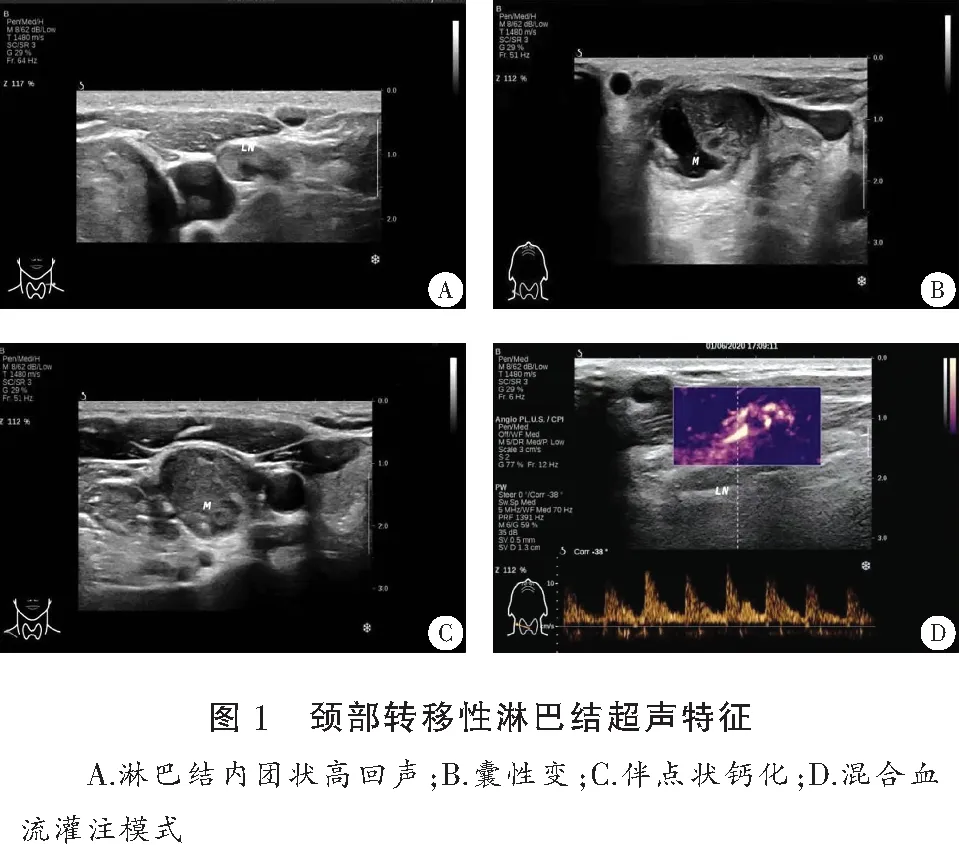
与NMLN组比较,MLN组淋巴结S增大,L/S减小,淋巴结出现团状高回声、微钙化、囊性变、杂乱混合灌注模式的比例高于NMLN组,差异有统计学意义(P<0.05);超敏感微细血流成像淋巴结内小动脉RI增高,超声探测可疑淋巴结转移的组数多于NMLN,差异有统计学意义(P<0.05)。见表2及图1。
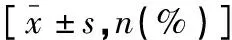
表2 颈部淋巴结超声特征参数比较
2.3 超声特征风险参数的确定
将一般临床资料和颈部淋巴结超声特征差异有统计学意义的9个参数纳入Logistic回归分析,建立回归方程:Logistic(P)=3.229X1(FNA-Tg)+1.433 X3(L/S)+1.652 X4(团状高回声)+1.415 X5(微钙化)+2.101 X6(囊性变)+1.945 X7(杂乱混合灌注模式)+1.730 X8(淋巴结同侧转移2组)+2.188 X9(淋巴结同侧转数3组)-3.092。回归分析显示,淋巴结L/S、团状高回声微钙化、囊性变、杂乱混合灌注模式、淋巴结同侧转移2组及淋巴结同侧转移≥3组被认定为超声特征风险参数。
2.4 单因素风险特征参数的诊断效能比较
单因素风险特征参数诊断的敏感性(SE)为67.4%~90.2%,特异性为(SP)为62.5~79.6%,阳性预测值(PPV)为69.6~88.8%,阴性预测值(NPV)为56.25~75%,ROC曲线下面积(AUC)为0.747~0.912,约登指数为0.405~0.772。见表3。
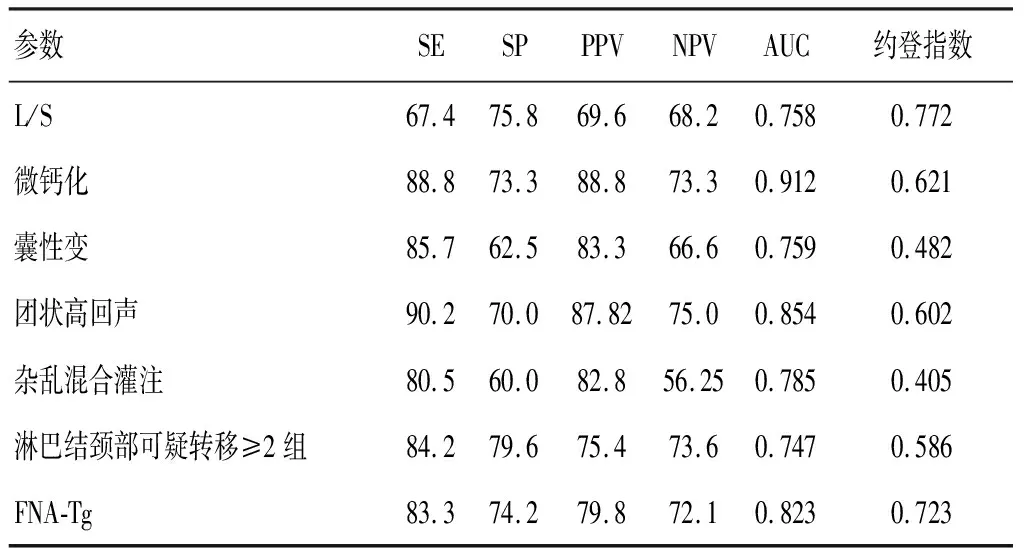
表3 单因素风险参数的诊断效能比较(%)
2.5 FNA-Tg联合超声风险特征参数的诊断效能比较
采用抽签法,对不同的超声风险特征参数进行组合,结合FNA-Tg分析转移性淋巴结检出,计算FNA-Tg结合超声风险特征参数诊断SE、SP、PPV、NPV,重复3次,取平均值。可疑肿大淋巴结符合1个超声风险特征时,联合法诊断SE、SP较单一FNA-Tg诊断高(SE:χ2=3.512,P=0.010;SP:χ2=5.648,P=0.001);符合2个超声风险特征时,SE、SP联合法较单一FNA-Tg高;符合≥3个超声风险特征时,超声具有较高的诊断率,FNA-Tg结合超声风险特征参数,诊断检出比较,差异无统计学意义(P>0.05)。见表4。
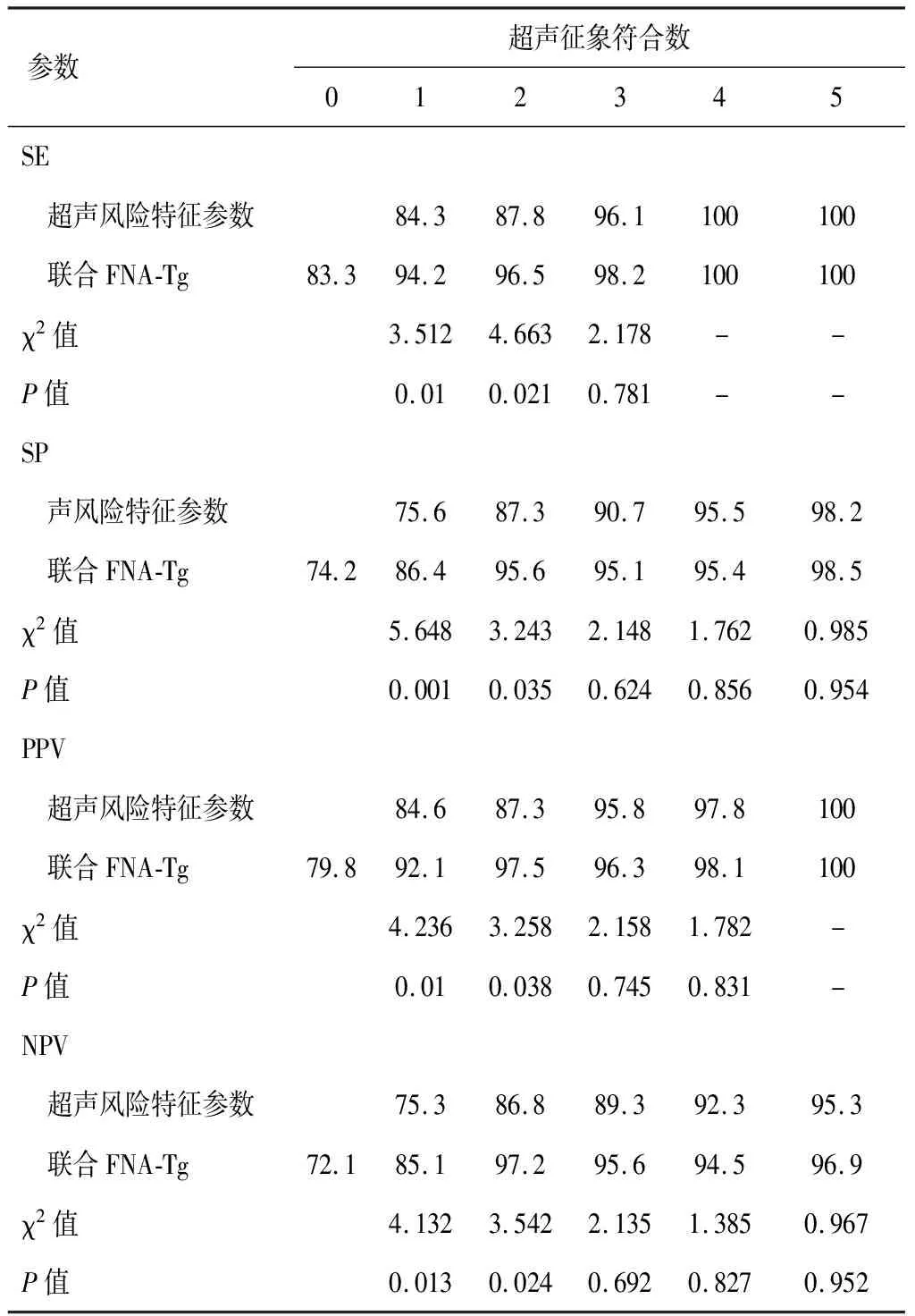
表4 FNA-Tg联合超声风险特征参数风险参数的诊断效能比较(%)
3 讨论
甲状腺癌中约95%为DTC,经过合理规范的治疗,患者可长期处于临床无瘤状态,在我国的5年生存率约为84.3%,低于美国的98.7%[12]。近两年甲状腺癌诊疗指南和专家共识一致认为,血清高水平Tg是提示甲状腺癌复发或转移的特异性肿瘤标志物,并被推荐应用于临床,但由于标准检测方法和检测值缺乏、功能敏感性不足等因素影响Tg结果的判定。超声检查受个体检查者经验、早期缺乏特异性声像图改变而导致假阴性和假阳性诊断。联合评估是提高DTC转移性淋巴结检测,指导临床治疗方案的制定,提高生存率的重要途径和方向。
本研究显示,MLN组FNA-Tg阳性比例高于NMLN组(P<0.05),FNA-Tg诊断SE 83.3%,SP 74.2%,与既往研究[13-14]结果类似。将颈部淋巴结超声特征差异有统计学意义的参数纳入Logistic回归分析,建立回归方程,最终确定颈部淋巴结呈现团状高回声、伴微钙化、伴囊性变、颈部淋巴结可疑转移组数≥2组、血流呈杂乱混合灌注、L/S为超声风险特征参数。对超声风险特征单参数进行分析,诊断的SE为67.4%~90.2%,SP为62.5%~85.2%。超声成像技术具有经济方便、安全、准确和重复性强等优点,但对图像识别对超声医生临床经验和机器设备显示图像清晰度要求高,当淋巴结存在结核、炎症或其他肿瘤性改变时,也可出现淋巴结回声增高、微钙化、囊性变、体积增大及灌注模式的改变等,降低对淋巴结的识别和判断。
本研究进一步将FNA-Tg与超声风险特征参数联合进行诊断,新的评估方法诊断效能的检验中,FNA-Tg结合颈部淋巴结超声特征参数进行联合诊断发现,随着超声风险特征参数的增加,诊断的SE、SP也增加,特别是FNA-Tg结合1~2个颈部淋巴结超声风险特征参数,能提高DTC转移性诊断的诊断效能。颈部淋巴结≥3个超声风险特征参数表现较高的诊断敏感性和特异性,加入FNA-Tg阳性参数,虽不能提高超声诊断对疾病的检出,但可以补充单一指标FNA-Tg诊断不足。
综上,建立联合风险评估方法,能克服单一参数和单一技术带来的诊断的误差和漏诊,提高疾病的SE、SP、PPV和NPV。FNA-Tg结合1~2个颈部淋巴结风险超声特征参数能明显提高转移性淋巴结的检出,表现较高的优势和价值。FNA-Tg结合≥3个颈部淋巴结超声风险特征参数进行诊断,尽管超声检查已有较高诊断的SE和SP,但联合诊断能提高FNA-Tg单一诊断技术诊断转移性淋巴结的SE和SP。
