直接前入路与传统后外侧入路的全髋关节置换术短期临床治疗效果对比
2021-10-21王锡雄吴强初郑志雄广西医科大学第十附属医院钦州市第一人民医院关节与运动医学外科广西钦州535000
王锡雄,吴强初,郑志雄 (广西医科大学第十附属医院,钦州市第一人民医院关节与运动医学外科,广西 钦州 535000)
随着我国进入人口老龄化社会,导致股骨头缺血性坏死、股骨颈骨折等各种疾病的发生率也呈现出逐渐上升的趋势。现阶段,临床上治疗该类型疾病患者多采用全髋关节置换术,同时该术式也是临床治疗诸多髋关节晚期病症的一种有效方法,具有安全系数高、疗效佳的优势,术后能有效改善患者的关节功能,提高患者的生活质量[1]。目前,全髋关节置换术的入路方式较多,包含前侧、前外侧、后外侧、直接外侧等,因不同的入路方式均具有不同的优缺点,所以获得的治疗效果也有所不同[2]。基于此,本文主要将2018年10月~2020年10月期间,在我院接受全髋关节置换术治疗的80例患者作为研究对象,分别采用直接前入路与传统后外侧入路方式后,对其短期治疗疗效进行探讨,现报告如下。
1 资料与方法
1.1一般资料:将2018年10月~2020年10月期间,在我院接受全髋关节置换术治疗的患者作为研究对象,共计80例,按照不同的入路方式分为对照组(40例)与观察组(40例),对照组采用传统后外侧入路,男22例(55.00%),女18例(45.00%);年龄53~82岁,平均(64.71±1.62)岁。观察组采用直接前入路,男24例(60.00%),女16例(40.00%);年龄52~84岁,平均(64.62±1.84)岁。两组患者比较性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①均知情,并自愿签订同意书;②均符合全髋关节置换术相关要求[3];③均为单侧全髋关节置换术者;④无认知障碍、沟通障碍者;⑤临床资料完整者。排除标准者:①中途退出本次研究者;②伴有严重心肝肾疾病者;③既往全髋关节置换术者;④合并凝血功能障碍者;⑤存在精神疾病者。本次研究经过本院医学伦理委员会同意。
1.2方法
1.2.1术前准备:完善患者术前的各项检查,并对两组患者病情进行评估;对于股骨颈骨折者,需在术前给予其低分子肝素钙抗凝,术前12 h停止使用;术前30 min给予所有患者抗菌药物,行静脉滴注,预防患者发生感染。
1.2.2对照组采用传统后外侧入路方式,具体操作如下:①患者采取健侧侧卧位,选取患侧髂后上棘外下方5 cm处作为起点,然后沿臀大肌弧形方向,再向股骨外侧作切口(约8~10 cm);可根据患者术中的实际情况向近端或是远端进行延伸。②充分暴露患者的关节囊,切开关节囊然后进行股骨颈截骨术,打磨髋臼后植入髋白假体(外展角度约40°~45°,前倾角度约15°~20°),在患者的髋白后上方将螺钉植入,进行固定。③选择适当型号的股骨柄假体,安装假体,复位并对比患者双下肢长度。
1.2.3观察组采用直接前入路,具体操作如下:①患者取平卧位;②选择患者患侧髂前上棘外下约3 cm,向腓骨小头方向作直切口(约12 cm);③于阔筋膜张肌及股直肌间隙入路,结扎旋股外动脉及其分支,暴露患者的前侧关节囊并将其切开,显露股骨颈,截骨,打磨髋臼后安装髋臼假体(外展角约45°,前倾角约20°),股骨侧选用大小合适的股骨柄假体置入,复位,检查术中极限体位均无脱位。
1.2.4术后随访:观察组术后无任何特殊体位限制,可早期下地活动;对照组术后患侧下肢,需保持中立外展位,翻身时要在双腿间夹一个枕头,卧床约1周后方可下地活动。
1.3观察指标:①髋关节功能评估:采用Harris评分量表[4],对两组患者术后6周、术后3个月、术后6个月的髋关节功能进行评分,总分100分,分值越高表明患者髋关节功能恢复得越好;②详细记录两组患者发生脱位、血肿、骨外侧皮神经损伤、大转子滑囊炎情况。
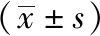
2 结果
2.1两组患者术后不同时期髋关节功能评分比较:观察组术后6周、术后3个月的髋关节功能评分明显高于对照组,差异有统计学意义(P<0.05),术后6个月两组髋关节功能评分比较,差异无统计学意义(P>0.05)。见表1。
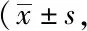
表1 两组髋关节功能评分比较分)
2.2两组患者术后并发症发生率比较:两组患者并发症率分别为25.00%、12.50%,观察组明显低于对照组,差异具有统计学意义(P<0.05)。见表2。

表2 两组并发症率比较[例(%)]
3 讨论
近些年来,随着医学技术的不断发展,使微创全髋关节置换术的治疗效果也逐渐在临床上得到广泛的认可。该术式作为21世纪骨科手术最伟大突破之一,是一种非常成熟的手术方式,可从髋关节拓展到膝关节,乃至肩、肘、踝及腕等多个关节领域,能有效减轻患者关节疼痛程度,疗效确切[5];同时,在改善患者的关节功能,提高患者生活质量方面,也均能获得令人满意的结果[6]。虽然全髋关节置换术已经日臻成熟,但术后患者仍然容易发生各种并发症,如关节脱位、外展肌功能不良、双下肢不等长等,不仅会影响临床手术治疗疗效,还会导致患者术后生活质量下降[7]。由于全髋关节置换术的入路方式较多,所以临床治疗效果也有一定的差异。
本次研究中,观察组采用直接前入路后,其术后6周、术后3个月的髋关节功能评分明显高于对照组采用的传统后外侧入路,术后并发症率明显低于对照组,差异有统计学意义(P<0.05)。传统后侧入路作为临床上最为常用的一种入路方式,但该方式容易对患者的外旋肌、后方臀大肌以及关节囊造成损伤,从而增大患者术后发生关节脱位的风险[8];因此,与现代医患所提出的微创、术后快速恢复理念具有较大差异。直接前入路则是一种改良入路方式,手术切口与外侧更靠近,主要是从缝匠肌、股直肌以及阔筋膜张肌三者之间的间隙进入,能够完整暴露患者髋臼后侧软组织,防止损害患者的外展肌群[9]。郭云财等人研究[10],选取进行人工全关节置换术治疗的104例患者作为研究对象,采用后外侧入路的52例为对照组,采用直接前入路的52例为观察组,结果显示:观察组术后1个月、术后2个月的髋关节功能评分明显高于对照组,术后并发症率(3.84%)明显低于对照组(15.37%),与本次研究结果一致。由此表明,全髋关节置换术治疗的患者,采用直接前入路效果更佳、安全系数更高。
综上所述,对进行全髋关节置换术治疗的患者,应用直接前入路与传统后外侧入路均能取得一定的治疗效果,但直接前入路的效果更佳,能降低术后并发症发生率,有助于促进术后患者早期功能的恢复。
