补肾调更汤治疗绝经综合征临床研究*
2021-10-20王婧阁刘文琼
王婧阁,刘文琼
1.山东中医药大学,山东 济南 250355;2.山东中医药大学附属医院,山东 济南 250011
绝经综合征(menopause syndrome,MPS)属中医学“经断前后诸证”范畴,是指妇女绝经前后由于性激素水平波动或下降引起的一系列躯体及精神心理证候群,常见临床症状为月经周期紊乱,经量异常,并伴有自主神经系统失调症状,如潮热汗出、心慌心悸、失眠不寐、烦躁易怒等[1]。激素替代疗法是西医治疗MPS的常用方法,但容易产生激素依赖、糖代谢紊乱、体质量改变、肝肾损害等不良反应。近年来,运用中医中药治疗MPS的研究逐渐增多,因其不良反应小,效果明显被患者普遍认可[2]。笔者采用补肾调更汤治疗绝经综合征,取得满意疗效,现报道如下。
1 资料与方法
1.1 一般资料选取2018年1月至2019年1月就诊于山东中医药大学附属医院妇科门诊的100例MPS患者为研究对象,按照随机数字表法分为对照组和试验组,每组各50例。对照组年龄(49.26±3.31)岁;病程(1.27±0.32)年。试验组年龄(50.22±2.95)岁;病程(1.29±0.30)年。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准参照《妇产科学》[3]《中医妇科学》[4]及《实用妇科中西医诊断治疗学》[5]的有关内容制定:发病年龄45~55岁,有月经周期紊乱史,有典型的自主神经系统失调症状如烘热汗出,情绪异常,失眠多梦等;促卵泡激素(follicle-stimulating hormone,FSH)水平上升(≥40 IU·L-1)、雌二醇(estradiol,E2)水平明显下降(≤110 pmol·L-1)。
1.3 病例纳入标准①符合上述诊断标准;②无药物禁忌证;③知情同意,研究方案获得山东中医药大学附属医院医学伦理委员会批准。
1.4 病例排除标准异常阴道出血且原因不明;既往患有与性激素有关的恶性肿瘤;有子宫、附件手术史;近3个月服用过性激素药物或应用过免疫抑制剂者;患有严重高血压、心脑血管疾病、糖尿病及肝、肾功能损害者;精神疾病或患有脑部疾病以致意识认知障碍患者。
1.5 治疗方法对照组予以坤宝丸(北京同仁堂股份有限公司同仁堂制药厂,批号:国药准字Z11020185),每次5 g,于早晚饭后0.5 h服用。试验组给予自拟补肾调更汤,具体药物组成:熟地黄12 g,茯苓12 g,石决明12 g,牡丹皮12 g,淫羊藿15 g,丹参18 g,酒茱萸12 g,生地黄12 g,续断18 g,酒五味子12 g,知母12 g,黄柏9 g,山药12 g,柴胡12 g,醋龟甲12 g,炙甘草6 g。若兼有不寐甚者加酸枣仁12 g,远志12 g;汗出甚者加浮小麦15 g,麻黄根15 g;乏力倦怠甚者加黄芪18 g,党参18 g。每日1剂,水煎取汁400 mL,分早晚两次饭后温服。
1.6 观察指标检测两组患者治疗前后激素水平[E2、FSH、黄体生成素(luteinizing hormone,LH)]、免疫学指标[白细胞介素-2(interleukin-2,IL-2)、CD3+、CD4+)及血清超氧化物歧化酶(superoxide dismutase,SOD)水平变化情况。
1.7 疗效判定标准根据Kupperman评分对患者各项症状进行评估,每项评分为0~4分,症状包括失眠、潮热汗出、焦虑、忧郁、感觉异常、头晕、疲倦乏力、头痛。显效:疗效指数>75%;有效:疗效指数为30%~75%;无效:疗效指数<30%。

1.8 统计学方法数据处理运用SPSS 23.0统计软件包,计数资料采用均数±标准差(±s)表示,计量资料采用χ2检验,两组数据率的比较采用Ridit分析。P<0.05为差异具有统计学意义。
2 结果
2.1 两组MPS患者临床疗效比较对照组有效率为66.0%,试验组有效率为98.0%,两组患者有效率比较,差异具有统计学意义(P<0.05),见表1。

表1 两组MPS患者临床疗效比较 例(%)
2.2 两组MPS患者治疗前后激素水平比较两组患者治疗后E2水平高于本组治疗前,FSH、LH水平低于本组治疗前,治疗后试验组E2高于对照组,FSH、LH水平低于对照组,差异具有统计学意义(P<0.05),见表2。
表2 两组MPS患者治疗前后激素水平比较(±s)
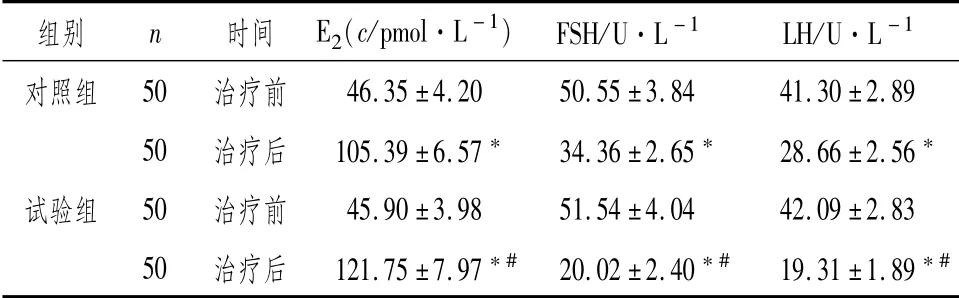
表2 两组MPS患者治疗前后激素水平比较(±s)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05
组别 n 时间 E2(c/pmol·L-1)FSH/U·L-1 LH/U·L-1对照组 50 治疗前46.35±4.20 50.55±3.84 41.30±2.89 50治疗后 105.39±6.57* 34.36±2.65* 28.66±2.56*试验组 50治疗前 45.90±3.98 51.54±4.04 42.09±2.83 50治疗后 121.75±7.97*#20.02±2.40*# 19.31±1.89*#
2.3 两组MPS患者治疗前后IL-2、SOD水平比较两组患者治疗后IL-2、SOD水平高于本组治疗前,且治疗后试验组高于对照组,差异具有统计学意义(P<0.05),见表3。
表3 两组MPS患者治疗前后IL-2、SOD水平比较(±s)
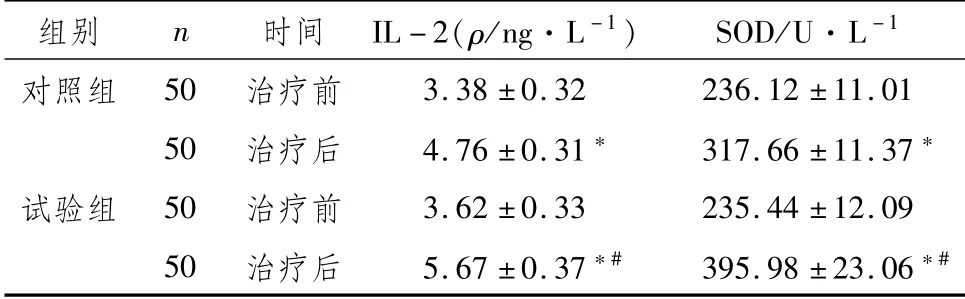
表3 两组MPS患者治疗前后IL-2、SOD水平比较(±s)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05
组别 n 时间 IL-2(ρ/ng·L-1)SOD/U·L-1对照组 50 治疗前3.38±0.32 236.12±11.01 50治疗后 4.76±0.31* 317.66±11.37*试验组 50治疗前 3.62±0.33 235.44±12.09 50治疗后 5.67±0.37*# 395.98±23.06*#
2.4 两组MPS患者治疗前后CD3+、CD4+水平比较两组患者治疗后CD3+、CD4+水平高于本组治疗前,且治疗后试验组高于对照组,差异具有统计学意义(P<0.05),见表4。
表4 两组MPS患者治疗前后CD3+、CD4+水平比较(±s,%)
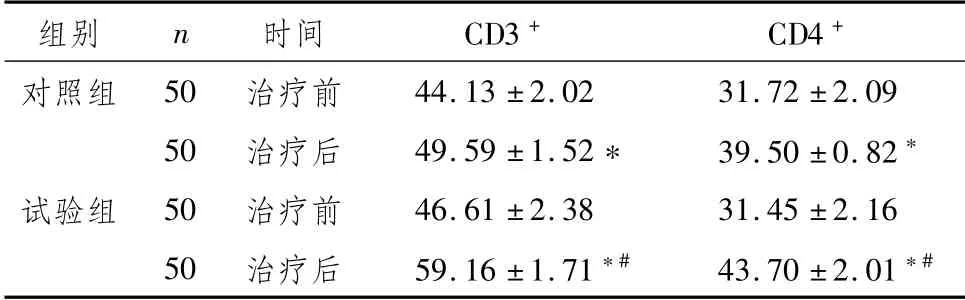
表4 两组MPS患者治疗前后CD3+、CD4+水平比较(±s,%)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05
组别 n 时间 CD3+ CD4+对照组 50 治疗前44.13±2.02 31.72±2.09 50治疗后 49.59±1.52* 39.50±0.82*试验组 50治疗前 46.61±2.38 31.45±2.16 50治疗后 59.16±1.71*# 43.70±2.01*#
3 结论
MPS是一种内分泌、免疫功能异常的疾病,发病机理是基于卵巢功能退行性改变从而影响下丘脑-垂体-卵巢轴的功能,并与免疫功能、自由基代谢关系密切。机体衰老、免疫功能低下可影响卵泡发育进而影响卵巢功能[6],伴随卵巢功能的衰退,MPS患者血清雌激素水平及其受体明显降低,免疫活性因子所获得的生理性剂量的雌激素刺激随之降低,免疫功能随着雌激素受体的减少发生退行性改变[7]。IL-2作为一种可调节免疫功能的淋巴因子,与T淋巴细胞的增殖能力密不可分,并且能够提高自然杀伤细胞的能力。张耀文[8]指出,MPS患者免疫功能的衰退与IL-2活性降低有重要关系。雌激素水平持续性下降,机体各器官的雌激素受体随之缺乏,使免疫细胞无法产生足量的白细胞介素等免疫介质,机体IL-2水平明显下降,与去甲肾上腺素(norepinephrine,NE)比例失调最终引起MPS临床证候群。围绝经期妇女雌激素水平的变化在一定程度上对T淋巴细胞亚群水平的表达起到调节作用。雌激素也可通过影响T淋巴细胞亚群上的缝隙连接蛋白CX40来调节CD4+、CD8+等细胞群的表达,以维持机体适度的免疫应答[9]。
自由基是人体代谢活动中所产生的有害物质,疾病和衰老与自由基过量堆积密切相关[10]。相关研究表明,围绝经期妇女的雌激素水平对脂质代谢具有一定的调节作用,可提高雌激素水平,有效改善患者血脂异常等症状。氧自由基可通过损害不饱和脂肪酸,诱发脂质过氧化反应以增加生物膜的通透性,从而对细胞的结构和功能造成损害,并产生具有细胞毒性的醛类等物质加速细胞衰老[11-12]。SOD是能够清除自由基的抗氧化酶,与机体的抗氧化应激能力呈正相关[13]。研究表明,雌激素可调节自由基清除率和SOD水平,围绝经期妇女长期的低雌激素和低SOD状态使体内的自由基异常代谢,卵巢内自由基过量堆积和抗氧化酶活性下降,加速了卵巢衰老,使患者出现明显的内分泌紊乱、心脑血管疾病、脂质和骨代谢异常等临床表现[14-15]。
MPS以肾精亏损为本,肝气不疏为标且与血瘀密切相关[16]。七七之年,妇人肾气虚衰,天癸已竭,易为七情劳倦等影响而发病。肝之疏泄失司,肝木郁滞,化火伤阴,肝所藏之阴血不足,加重肾精虚损,累及冲任,发为本病[17]。经断前后妇女,肾精亏虚,肝气郁结,脾气不足,极易导致瘀血等病理产物的出现[18]。妇人以血为用,肾虚则气血失以温煦滋养,血弱则血行无力,导致瘀血的产生;肝郁气滞则血行不畅,日久成瘀;脾虚则血失统帅,化生乏源,推动乏力,血行缓慢,瘀血遂生。立足于本病肾阴亏虚、肝气郁滞兼有血瘀的病机特点,以补肾滋阴、活血解郁为治疗大法,方选自拟补肾调更汤,方中熟地黄质润专补肾阴,取其填精益肾滋阴养血之功;生地黄凉血滋阴以清心火;茯苓长以健脾利水;牡丹皮功擅清热泻火;酒茱萸味酸质润,温补而不燥烈,既可补益肝肾,又能固涩精气;续断、淫羊藿温肾助阳;知母、黄柏降火滋阴;山药甘平可益肾健脾;丹参活血以消瘀肿;龟板、石决明滋肾阴潜肾阳;五味子味酸能敛汗止汗,味咸可滋阴益肾;佐以柴胡倍其疏肝解郁之效。诸药合用,滋阴降火、补而不滞,共奏补肾滋阴、疏肝活血、健脾固本之效。
现代药理学研究表明,柴胡可以有效刺激T淋巴细胞,增加其对IL-2的分泌量,从而提高机体免疫细胞活性[19]。淫羊藿中的淫羊藿苷可以发挥性激素样作用,起到调节生殖内分泌系统的作用;同时淫羊藿还可以通过影响MPS患者的细胞免疫和体液免疫共同达到增强机体免疫功能,延缓细胞衰老的目的[20]。熟地黄中含有的熟地黄多糖可通过胸腺、脾脏等免疫器官来增加巨噬细胞的吞噬能力,增加IL-2的分泌量和活性,提高MPS患者的免疫功能。山药多糖具有免疫激活作用,可通过激活静息状态的巨噬细胞或者增强原有已活化的巨噬细胞功能来达到增强机体免疫的目的。具有多种生物活性的茯苓多糖可有效提高巨噬细胞的吞噬能力和自然杀伤细胞的杀伤力,还可以影响体液免疫过程,增加机体抗病邪能力,延缓衰老进程,有效改善MPS患者的临床症状[21]。
近年来,许多临床研究证实补肾疏肝活血法可以提高患者的雌激素水平,从而缓解MPS症状。蒋贵林教授运用自拟渡更汤治疗肾阴虚型MPS,治疗后患者抗苗勒管激素值改善明显,有效率为93.3%,说明补益肾气法可提高卵巢储备功能缓解临床症状[22]。郝秀芳[23]指出,MPS的发病根本在肾虚,与西医所讲绝经前后妇女的低雌激素状态相吻合,肝藏血主疏泄,可调畅情志,肾水虚衰无法涵养肝木,以致肝阳上亢、肝气郁滞,临床表现为头痛、眩晕、烦躁易怒等症状,治疗应立足于肾阴亏虚的基本病机,同时兼顾调肝疏肝、安神活血,从而更好地缓解MPS临床症状。马丽然等[24]通过改善患者雌激素水平来影响骨代谢,增加骨密度,改善患者骨关节痛、失眠等症状。三甲复脉汤中女贞子、旱莲草等具有升高白细胞,提高免疫功能和抗衰老的作用,说明补肾养肝、滋阴清热可明显影响患者的内分泌-免疫水平,并改善骨代谢。易华娅[25]利用围绝经期雌性大鼠探讨自拟更年汤治疗MPS的作用机制,结果显示,自拟更年汤可有效上调大鼠E2水平,延缓子宫及卵巢的衰老过程,证明补肾法可以改善机体低雌激素状态,达到治疗MPS的目的。韩月等[26]指出,绝经前后妇女免疫能力低下应与脾肾密切相关,运用益肾健脾方治疗MPS,结果显示,患者性激素水平、CD4+、CD8+得到明显改善。坤宝丸是目前治疗MPS的常用药,可调节内分泌改善更年期症状[27-28],本研究结果显示,两组患者的临床症状经治疗后均有改善,试验组有效率、内分泌指标(E2、FSH、LH)与免疫相关指标(IL-2、CD3+、CD4+)及SOD水平明显优于对照组,说明运用补肾疏肝活血治法可以有效改善患者雌激素水平,从而提高免疫细胞活性,增强机体抗氧化能力,延缓卵巢功能衰退,改善MPS症状。
综上所述,补肾调更汤治疗MPS疗效显著,可有效调节患者激素水平,影响患者的内分泌-免疫功能,从而增强患者抵抗外邪的能力,减少自由基堆积损害,缓解更年期症状。
