经阴道和腹腔镜子宫肌瘤剔除术临床对比研究
2021-10-15邢旭
邢旭
河南舞阳县人民医院妇科 舞阳 462400
子宫肌瘤是一种育龄期女性常见的良性肿瘤,其病因目前尚未明确。肌瘤剔除术是有症状子宫肌瘤患者的首选治疗方法。随着妇女对保留子宫生理功能和器官完整性的要求日趋受到重视,以及微创技术不断发展,经阴道和腹腔镜肌瘤剔除术已广泛用于子宫肌瘤的治疗[1-2]。为探讨这两种微创手术的临床效果,我们开展了此项小样本前瞻性研究,现将结果报告如下。
1 资料与方法
1.1一般资料本研究已经院伦理委员会审批,纳入2019-01—2020-04于我院行子宫肌瘤剔除术的患者。纳入标准:(1)术前经超声等影像学明确诊断,均符合相关手术指征[3]。(2)患者均签署知情同意书。排除:(1)合并心、脑、肺、肾等重要器官严重功能障碍者及血液、免疫等系统疾病者。(2)中转开腹手术者、随访资料不全者。依据术式不同将纳入的患者分为2组,分别行经阴道子宫肌瘤剔除术(经阴道组)和腹腔镜子宫肌瘤剔除术(腹腔镜组)。
1.2方法气管插管全身麻醉,患者取膀胱截石位,常规消毒、铺巾。腹腔镜子宫肌瘤剔除术:脐上缘做1 cm切口,插入气腹针建立CO2气腹。置入10 mm Trocar及腹腔镜探查。明确肌瘤的位置、大小、数目,常规三孔法施术。将3 U垂体后叶素用30 mL生理盐水稀释后注入肌瘤基底部的子宫肌层。根据肌瘤部位、大小、是否有蒂,以及蒂的性状剔除肌瘤。具体手术方法参考文献[4]。经阴道子宫肌瘤剔除术:排空膀胱,根据肌瘤位置分别选择阴道前穹隆部或后穹隆部切开。打开膀胱腹膜或子宫直肠腹膜反折进入腹腔。探查肌瘤位置、数目及体积,经阴道前穹窿位置翻出子宫,肌瘤附近注射10 U缩宫素,纵行切开肌瘤包膜,然后将其向下拉至阴道口,沿瘤体表面分离并剔除肌瘤。具体手术方法参考文献[5]。
1.3观察项目(1)手术时间、术中出血量,以及术后肛门排气时间、术后病率、住院时间等围术期指标和住院费用。(2)术后随访6个月期间的肌瘤复发率。
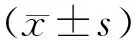
2 结果
2.1一般资料研究期间共纳入52例患者,每组26例。2组患者的一般资料差异无统计学意义(P>0.05),见表1。
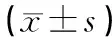
表1 2组患者一般资料
2.2围术期指标及住院费用2组术后病率差异无统计学意义(P>0.05)。经阴道组的手术时间、术后肛门排气时间、住院时间短于腹腔镜组,术中出血量和住院费用少于腹腔镜组,差异均有统计学意义(P<0.05)。见表2。

表2 2组围术期指标及住院费用比较
2.3预后情况术后随访6~8个月,其间2组患者各出现1例(3.82%)肌瘤复发,差异无统计学意义(P>0.05)。
3 讨论
传统经腹子宫肌瘤剔除术治疗效果肯定,且操作便捷,适用于肌瘤数目较多、体积巨大及位置特殊等患者。但手术切口长、术中出血多,术后患者疼痛程度重、并发症多、住院时间长,因此临床应用受到较大限制[5]。经阴道子宫肌瘤剔除术和腹腔镜子宫肌瘤剔除术是临床常用的两种微创术式,本研究对52例患者分别实施经阴道和腹腔镜子宫肌瘤剔除术治疗,两者术中剔除肌瘤数目、术后病率、复发率等指标比较,差异均无统计学意义。说明2种术式有相同的治疗效果和安全性。其中经阴道子宫肌瘤剔除术具有微创性更好,术后恢复更快和治疗负担轻等优势。其原因在于:(1)腹腔镜手术虽然具有术野清晰、对盆腔干扰小,能保持盆腔结构完整及机体内环境稳定、对患者生育功能保护好等优势,但其触感不如开腹手术敏感,不易触摸到深部的肌壁间肌瘤和位于肌壁间或浆膜下的小肌瘤;加之肌壁间肌瘤位置较深,可增加止血困难性、手术时间和电热损伤风险等;而且对术者的经验、镜下缝合打结操作技巧,以及医院相关设备等条件要求较高。(2)经阴道子宫肌瘤剔除术可在直视下进行所有操作,通过触觉不仅可发现位置较深的肌瘤,所需操作器械及手段较为简洁,止血、缝合等相对容易,术中出血量少,电器械所造成的热损伤轻微。因此,手术创伤更小、患者的经济负担较轻,应用效果肯定。
为保证手术的顺利完成和安全性,施术时应注意:应严格掌握腹腔镜或经阴道子宫肌瘤剔除术的适应证及禁忌证,对术前怀疑恶性变者建议行开腹手术[6]。对于术前盆腔检查发现盆腔粘连严重者,或子宫体积≤14孕周,或单个肌瘤直径≥10 cm等患者,不宜应用经阴道子宫肌瘤剔除术式[7]。因此2种微创术式不能完全代替开腹的子宫肌瘤剔除术,临床仍应根据患者的需求、子宫肌瘤的数目和大小,以及手术者的经验来选择最为合适的手术方式[8]。
综上所述,经阴道和腹腔镜子宫肌瘤剔除术均有创伤轻、效果肯定、术后复发率低等优势。其中经阴道子宫肌瘤剔除术患者术后恢复快、住院费用少。但应严格掌握腹腔镜及经阴道子宫肌瘤剔除术的适应证及禁忌证,并根据患者的需求,子宫肌瘤的数目、大小、部位,以及术者的经验,选择最为合适的手术方式。
