脑侧支循环对急性脑梗死患者静脉溶栓疗效及预后的影响
2021-10-13黄光坚覃惠洵杨明秀张皆德唐毅斯
黄光坚, 高 文, 覃惠洵, 陈 红, 杨明秀, 张皆德,付 琳, 唐毅斯, 覃 彬, 覃 城
随着社会老龄化及人们生活方式的变化,脑梗死发病率呈上升趋势。静脉溶栓是目前急性脑梗死患者血管再通的首选方法[1]。通过CT血管造影[computed tomography(CT)angiography,CTA]评估、显示侧支循环的建立可显著改善静脉溶栓患者的预后[2],而脑血管数字减影血管造影(digital subtraction angiography,DSA)是评估脑血管病的金标准。本研究采用DSA评估脑侧支循环情况,探讨侧支循环开放对静脉溶栓的急性脑梗死患者的预后影响,为卒中患者个体化治疗提供依据。
1 资料与方法
1.1一般资料 选取2018年1月至2019年12月在我院卒中中心接受静脉溶栓治疗并行脑血管DSA检查的121例急性脑梗死患者的病历资料。其中男69例,女52例,年龄39~80岁。纳入标准:(1)符合急性脑梗死的临床诊断[3];(2)年龄18~80岁;(3)发病至溶栓开始时间≤4.5 h,症状和体征持续30 min以上;(4)脑CT或核磁共振排除脑出血和大面积脑梗死(脑梗死面积>1/3大脑中动脉供血区);(5)患者和(或)其法定代理人同意并签署知情同意书。排除标准:(1)合并肿瘤、结核等严重消耗性疾病;(2)合并严重的心、肺或肝肾功能不全;(3)既往遗留严重脑卒中后遗症,改良Rankin量表(Modified Rankin Scale,MRS)评分>2分;(4)各种原因拒绝接受静脉溶栓治疗及DSA检查和(或)存在溶栓及DSA禁忌证;(5)后循环卒中。
1.2方法
1.2.1 静脉溶栓 静脉给予重组人组织型纤溶酶原激活剂(德国勃林格翰药业有限公司),0.9 mg/kg,先静脉推注10%,剩余量1 h时内静脉注射完,溶栓期间监测生命体征,血压控制在180/105 mmHg以下。
1.2.2 脑血管侧支循环评估及分组 采用改良的Seldinger技术穿刺股动脉,以Pigtail导管先行主动脉弓造影,然后再分别行颅内血管造影,充分显示动、静脉期及静脉窦期的血管影像(设备:东芝INFX-9000V,造影剂:碘海醇注射液)。溶栓时间窗6 h内完成。侧支循环开放评估分级参照美国神经放射介入治疗协会和介入放射协会的技术评价委员会制定的侧支血流分级标准[4]:0级:无可见的侧支血流;1级:缓慢部分的侧支血流到缺血区域的周边;2级:快速部分的侧支血流到缺血区域的周边及部分缺血区;3级:在静脉期可见到缓慢但完全的侧支血流分布到缺血区的血管床;4级:快速完全的侧支血流灌注到全部缺血区域的血管床。据此将研究对象分为侧支循环代偿良好组(3~4级,53例)和侧支循环代偿不良组(0~2级,68例)。
1.2.3 观察指标与数据收集 (1)应用医院病历系统收集研究对象性别、年龄、吸烟史、饮酒史、高血压、糖尿病、心脏病、血糖、血脂、同型半胱氨酸等临床资料。其中生化指标在溶栓后当天或次日空腹完成抽血检测。采用cobas c702全自动生化免疫分析仪,通过己糖酶激法检测血糖,通过酶比色法检测血脂指标,通过酶循环法检测同型半胱氨酸,所用试剂盒均购自德国罗氏公司。(2)于溶栓前及溶栓后7 d、3个月、6个月采用美国国立卫生院卒中量表(National Institute of Health Stroke Scale,NIHSS)评分对患者的神经功能进行评价,评分越高提示神经功能缺损越严重[5]。(3)于溶栓前及溶栓后7 d、3个月、6个月通过日常生活活动能力(Activities of Daily Living,ADL)评分评估患者的生活活动能力,评分越高提示生活活动能力越好[5]。(4)头颅磁共振弥散加权成像(diffusion-weighted imaging,DWI)在症状出现数分钟内就可发现缺血灶并可早期确定大小、部位与时间[1]。据DWI表现计算脑梗死体积:梗死体积[6]=梗死最大长径×宽径×梗死层面数×层厚×π/6,其中π取值3.14。脑梗死体积在溶栓后3 d内进行测量。
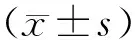
2 结果
2.1两组一般临床资料比较 两组年龄、性别、吸烟史、饮酒史、并发症、血糖指标水平、血脂指标水平及发病至溶栓时间比较差异无统计学意义(P>0.05)。见表1。
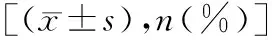
表1 两组一般临床资料比较
2.2两组溶栓后出血并发症(包括症状性和无症状出血)及脑梗死体积比较 侧支代偿良好组溶栓后发生出血并发症4例(7.55%),侧支代偿不良组发生出血并发症15例(22.06%),两组比较差异有统计学意义(χ2=4.739,P=0.029)。侧支代偿良好组溶栓后脑梗死体积为10.00(8.00,12.80)cm3,侧支代偿不良组为37.00(28.25,44.25)cm3,两组比较差异有统计学意义(Z=6.326,P=0.000)。
2.3两组溶栓治疗前后NIHSS评分比较 两组溶栓后NIHSS评分均呈下降趋势,且侧支代偿良好组的下降幅度显著大于侧支代偿不良组(P<0.05)。在溶栓后7 d、3个月、6个月,侧支代偿良好组的NIHSS评分均显著低于侧支代偿不良组(P<0.05)。但侧支代偿良好组的NIHSS评分在溶栓前亦显著低于侧支代偿不良组(P<0.05)。见表2。
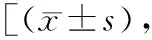
表2 两组溶栓治疗前后NIHSS评分比较分]
2.4两组溶栓治疗前后ADL评分比较 两组溶栓后ADL评分均呈上升趋势,且侧支代偿良好组的上升幅度显著大于侧支代偿不良组(P<0.05)。在溶栓后7 d、3个月、6个月,侧支代偿良好组的ADL评分均显著高于侧支代偿不良组(P<0.05)。但侧支代偿良好组的ADL评分在溶栓前亦显著高于侧支代偿不良组(P<0.05)。见表3。
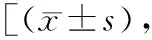
表3 两组溶栓治疗前后ADL评分比较分]
2.5典型病例 患者唐某,男,53岁,因“言语困难、右侧肢体无力1.5 h”入院,合并高血压、糖尿病,入院NIHSS评分10分,溶栓后DSA提示左颈内动脉闭塞,侧支循环代偿良好(3级),头颅磁共振DWI提示左顶叶脑梗死。溶栓后第7天NIHSS评分2分,溶栓3个月及6个月后NIHSS评分和ADL评分均分别为1分和100分。患者侧支循环代偿良好,溶栓后虽未桥接取栓治疗但预后良好。见图1。
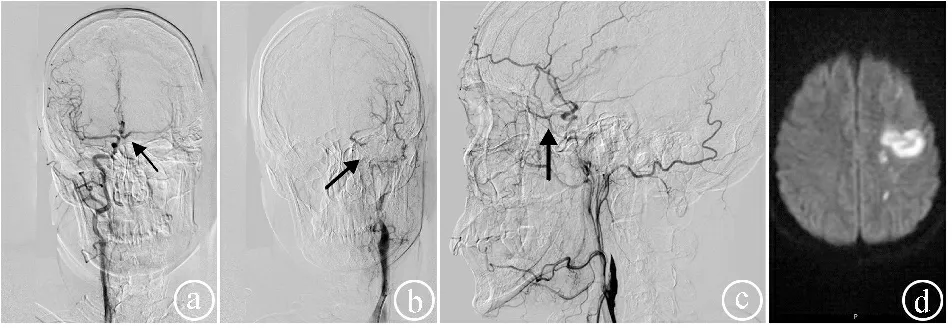
ⓐDSA提示前交通动脉开放代偿(箭头);ⓑDSA提示左颈内动脉闭塞,眼动脉、软脑膜侧支循环代偿(箭头);ⓒDSA提示左颈内动脉闭塞,眼动脉开放代偿(箭头);ⓓ头颅磁共振DWI提示左顶叶脑梗死
3 讨论
3.1静脉溶栓是目前急性脑梗死患者发病时间窗在4.5 h内的脑动脉再通的首选治疗方法,其安全性和有效性虽已得到许多研究的证实[7-9],但静脉溶栓患者脑血管再通率、疗效预后仍欠满意,特别是大动脉闭塞性脑梗死在静脉溶栓后血管再通率低。大脑中动脉M1段再通率约为30%,颈内动脉末端再通率仅为6%[10]。而90 d病死率和致残率分别为21%和68%[11]。这些研究结果提示静脉溶栓的疗效及预后受多种因素的影响,研究分析其影响因素对急性脑梗死患者的治疗决策具有重要意义。本研究显示侧支循环代偿良好者溶栓后脑梗死体积显著小于侧支代偿不良者,且侧支循环代偿良好者溶栓后出血并发症也较少,这与相关研究结果[12-13]相似。另外,本研究两组溶栓后NIHSS评分均呈下降趋势,ADL评分均呈上升趋势,且侧支代偿良好组的变化幅度显著大于侧支代偿不良组,提示溶栓后侧支循环代偿良好有利于改善急性脑梗死患者的静脉溶栓疗效及预后,这与相关研究结果[14-17]相似。
3.2脑侧支循环开放分为3级[18]:Ⅰ级侧支循环即Willis环,包括前、后交通动脉开放;Ⅱ级侧支循环为颅内外动脉分支的吻合,包括眼动脉和软脑膜吻合支等;Ⅲ级侧支循环指新生血管。在生理状态下,大脑约有20%的微循环是开放的,软脑膜侧支循环可改善微循环灌注,保护微循环结构和功能。一方面,这直接通过增加梗死区微循环的灌注,提高了微循环结构的缺血耐受,从而减轻微循环障碍;另一方面还可使干预的药物最大限度地到达缺血区域从而提高疗效。急性脑梗死后侧支循环代偿对维持脑的血流灌注,保护缺血半暗带,减轻脑功能损害起着至关重要的作用[19]。侧支循环代偿通过逆向血流充盈至闭塞的脑动脉末端,使溶栓药物能够达到血栓的末端,从而加速血栓的清除。另外,良好的侧支循环代偿既能够提高血管再通率,还可以通过逆向充盈的血流增加缺血区的灌注,从而降低脑梗死核心区和梗死组织的进展,降低梗死后的出血转化,改善脑血管再通后患者的预后[20-21]。侧支循环是评估急性脑梗死患者预后的一个强有力的因子,溶栓后良好的侧支循环代偿可使更多的神经细胞存活[22-23]。同时,“缺血性神经元顿抑”也可能在其中发挥作用,其指的是脑组织在经历缺血-再灌注后,局部存活的神经元在早期处于无功能状态,可持续数天,甚至数周才恢复功能[24]。
3.3侧支循环对静脉溶栓患者的预后有重要影响,应当予以充分评估从而为临床决策提供依据。但本研究仍存在一些不足:(1)部分患者在溶栓后才行脑血管造影,未能评估溶栓前的侧支循环情况,导致结论存在一定的偏倚,目前多模式影像的开展已可快速实现溶栓前的侧支循环评估[25]。(2)本研究两组患者溶栓前的NIHSS、ADL评分存在显著差异,这可能也是未能完善溶栓前侧支循环评估所造成的偏倚,对结论的推断造成了一定影响。
综上所述,脑侧支循环对急性脑梗死患者的静脉溶栓疗效及预后有重要影响,良好的脑侧支循环可显著改善患者的预后,临床医师在治疗过程中应对患者溶栓前后的侧支循环情况进行评估。
