消化道恶性肿瘤伺机性筛查分析
2021-10-09何红兵郝亚琴宁敏曼黄光明何治军梅浙川
王 忠,李 杨,何红兵,郝亚琴,宁敏曼△,黄光明,何治军,梅浙川
(1.重庆市第五人民医院消化内科,重庆 400062;2.重庆医科大学附属第二医院消化内科,重庆 400010)
据2018年公布的数据显示,我国恶性肿瘤新发病例占全球的23.7%,而死亡病例约占全球因恶性肿瘤死亡人数的30%,对人们的身体健康和社会的经济发展形成了极大的危害,其中消化道恶性肿瘤的死亡率位居我国全部恶性肿瘤死亡率的首位[1]。本院作为《中国城市癌症早诊早治》项目[2]上、下消化道肿瘤在重庆市南岸区的唯一定点医院,承担了重庆市南岸区高危人群的胃肠镜筛查工作,筛查结果未发现上消化道恶性肿瘤,仅发现结直肠中晚期肿瘤2例,但消化内科及内镜医生明显增加了对于消化道恶性肿瘤的筛查意识,并在日常工作中在胃肠镜检查时均按照消化道肿瘤筛查规范进行诊疗。通过对2017年11月至2020年10月到重庆市第五人民医院门诊就诊人群及体检人群进行胃肠镜的消化道肿瘤伺机性筛查,整理分析消化道恶性肿瘤的发现情况,更好地了解消化道恶性肿瘤在本区域内就诊人群的分布情况,从而进一步指导消化道恶性肿瘤的防治工作,为消化道恶性肿瘤伺机性筛查总结经验,为今后的日常临床工作及社区健康宣教提供依据。
1 资料与方法
1.1资料
1.1.1一般资料 收集整理2017年11月至2020年10月重庆市第五人民医院消化内镜中心进行胃肠镜检查患者的所有结果,选择主要诊断为消化道恶性肿瘤的患者,以病理结果作为阳性筛选“金标准”,包括鳞状细胞癌、腺癌、低分化癌及高级别上皮内瘤变等,而淋巴瘤、梭形细胞肿瘤、神经内分泌肿瘤、神经鞘瘤等非上皮来源的肿瘤除外。
1.1.2纳入及排除标准 纳入标准:完成胃肠镜检查的受检者。排除标准:由于受检者不能耐受检查等非病变原因导致未能完成胃肠镜检查的不计入阴性病例;既往明确诊断消化道恶性肿瘤,但本次无新发病灶的受检者不计入阳性病例。
1.2方法
1.2.1诊疗器械及材料 日本奥林巴斯株式会社HQ-290及HQ260Z等配备高清放大功能的电子胃肠镜进行检查;胃肠镜检查均使用二甲硅油散(自贡鸿鹤制药有限责任公司,健亨 2.5 g)辅助祛泡,肠道准备使用聚乙二醇4000散(重庆赛诺生物药业股份有限公司,优赛乐 10 g×10袋);治疗使用HQ-260J及HQ-290电子胃肠镜,爱尔博VIO-200S电外科工作站以及内镜下多种治疗器材。
1.2.2检查方法 胃镜检查前常规使用二甲硅油散口服祛泡,肠镜检查前受检者均按照《中国消化内镜诊疗相关肠道准备指南》[3-4]要求进行肠道准备;检查者均由主治医师资历以上能熟练完成胃肠镜检查并接受过肿瘤筛查正规培训的人员担任,均为单人胃肠镜操作;检查过程中发现任何可疑病变即予以NBI模式观察,并适当予以0.3%靛胭脂染色观察,根据病变情况使用活检钳钳取组织送检或经过内镜黏膜下剥离术(EMR)、内镜黏膜下剥离术(ESD)等内镜下治疗切除后送病理组织检查,根据病理切片诊断结果确定最终检查结果。
1.3统计学处理 采用SPSS18.0统计软件进行数据分析,计数资料间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1总体检查量 3年时间共完成胃镜检查18 660例(男8 282例,女10 378例),肠镜检查6 658例(男3 250例,女3 408例),共计25 318例(男11 532例,女13 786例)。
2.2胃肠镜恶性肿瘤发现情况比较 共计获得阳性病例301例,其中胃镜检查阳性病例155例,肠镜检查阳性病例146例。胃镜检查恶性肿瘤阳性率为0.83%(155/18 660),肠镜检查恶性肿瘤阳性率为2.19%(146/6 658),总体阳性率为1.19%(301/25 318)。肠镜检查恶性肿瘤发现率明显高于胃镜检查,差异有统计学意义(χ2=77.510 917,P<0.05)。见表1。
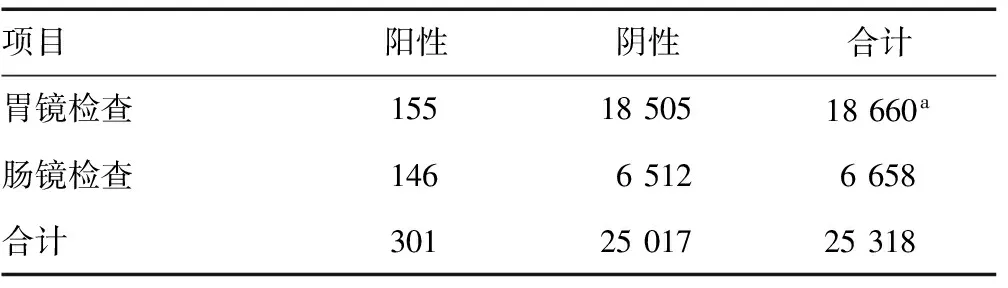
表1 胃肠镜恶性肿瘤发现情况比较(n)
2.3阳性病例年龄、性别构成情况 阳性病例按照年龄段分组,其中男218例,女83例。根据年龄段分组计算恶性肿瘤阳性发现率,60~<70岁年龄段发现恶性肿瘤阳性数占总发现数的比例高达81.40%(245/301),≥50岁组可达95.35%(287/301),将40~<50岁组纳入分析发现占比甚至达到99.34%(299/301)。男性恶性肿瘤阳性发现率为1.89%(218/11 532),明显高于女性[0.60%(83/13 786)],且差异有统计学意义(χ2=88.720 932,P<0.05)。见表2。

表2 阳性病例年龄、性别构成情况(n)
2.4早癌发现例数及占比情况 301例阳性病例中,中晚期恶性肿瘤263例,早期肿瘤38例,总体早癌诊断率为12.62%。在中晚期恶性肿瘤例数变化不明显的情况下,早期肿瘤发现例数逐年增加,早癌诊断率也明显提高,差异均有统计学意义(P<0.05)。见表3。
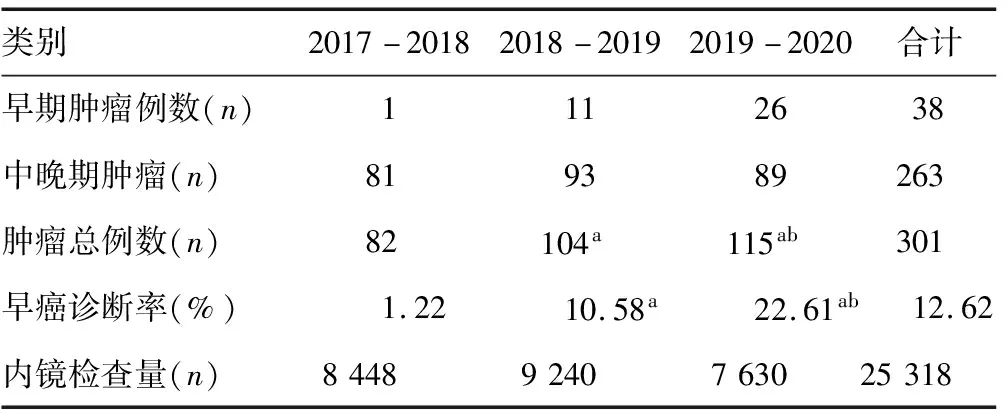
表3 早癌发现例数及占比情况
2.5按照病变部位分布病变数 2例咽部恶性肿瘤均为早期肿瘤;食管恶性肿瘤以中下段分布为主,占比达92.77%,且在男性(92.19%)和女性(94.74%)之间比较,差异无统计学意义(χ2=0.141 980,P>0.05);胃部恶性肿瘤分布较为平均,且男性和女性之间无明显差异。男性上消化道恶性肿瘤发现率为1.45%(120/8 282)明显高于女性[0.38%(39/10 378)],且差异有统计学意义(χ2=62.787 505,P<0.05)。结肠镜检查发现的恶性肿瘤以直肠及乙状结肠分布较多,占比达68.21%,其中男性为66.04%,女性为73.33%,但两组之间比较,差异无统计学意义(χ2=0.775 423,P>0.05)。男性下消化道恶性肿瘤发现率为3.26%(106/3 250),明显高于女性的1.32%(45/3 408),且差异有统计学意义(χ2=28.279 513,P<0.05)。见表4~7。
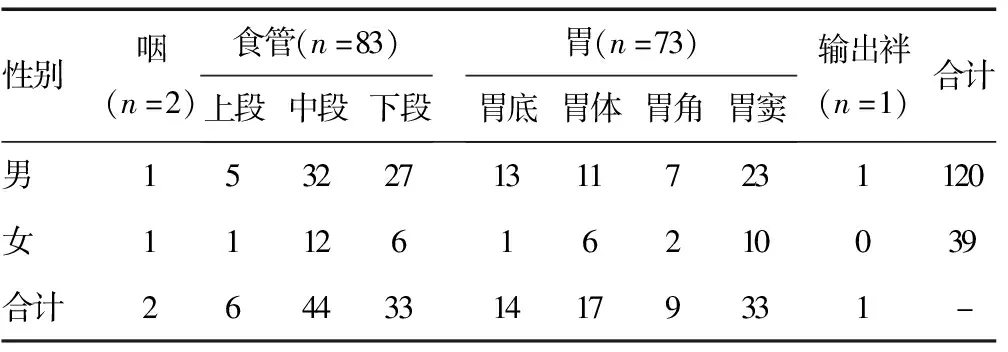
表4 上消化道阳性病例分布情况(n)
2.6按照病理分化恶性程度分类 男性恶性肿瘤中低分化癌发现率为7.76%,女性恶性肿瘤中低分化癌发现率为19.51%,且两组比较,差异有统计学意义(χ2= 8.437 712,P<0.05)。低分化癌于食管、胃及大肠均有发现,但以胃内发现最多,达75.76%,以男性尤为明显,其胃部低分化癌占比达94.12%,女性低分化癌也以胃为主,占比达68.75%,并同时呈更多的分布部位,但男、女患者低分化癌分布部位情况比较,差异无统计学意义(χ2=3.565 564,P>0.05)。见表8、9。

表5 上消化道阳性病例数性别比较(n)
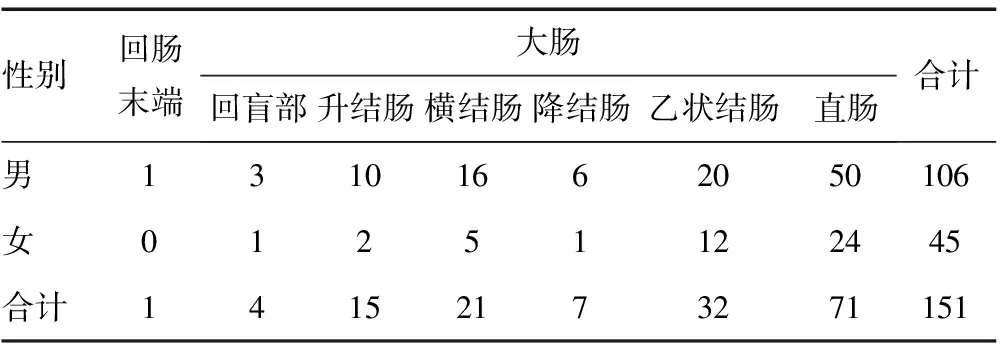
表6 下消化道阳性病例分布情况(n)
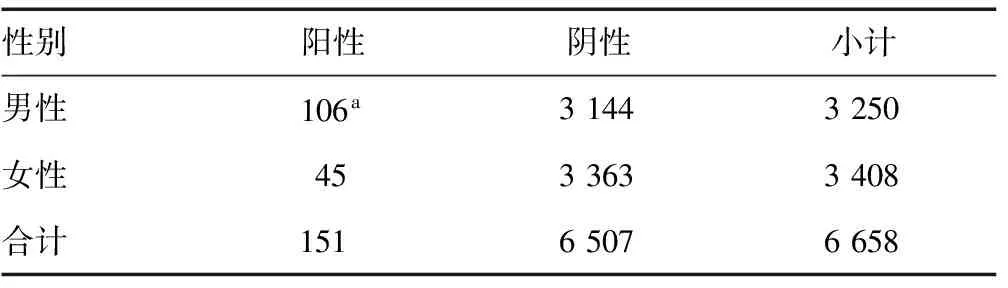
表7 下消化道阳性病例数性别比较

表8 低分化癌性别比较

表9 低分化癌分布部位(n)
3 讨 论
我国恶性肿瘤的构成虽发生了巨大的改变,但食管癌、胃癌和结直肠癌的发病率及死亡率在所有恶性肿瘤中均排名前五,西部地区依次为肺癌、肝癌、结直肠癌、胃癌和食管癌[5]。消化道恶性肿瘤可发生于从咽喉部开始至直肠的全消化道,而消化道早期肿瘤,其定义为浸润深度不超过黏膜下层的恶性肿瘤。由于中、晚期恶性肿瘤以外科手术治疗为主,并兼以放、化疗及靶向治疗等,其治疗费用较高,患者的生活质量受影响较大,而早期消化道肿瘤大多可以进行内镜下治疗,创伤及费用均较中晚期肿瘤的治疗具有明显的优势,故早期诊断消化道恶性肿瘤在临床工作中具有重要意义。肿瘤筛查在国际上通常分为自然人群筛查和伺机性筛查[6]。自然人群筛查也称为无症状人群筛查,通过一定的方法到社区或单位筛选出高危人群然后进行内镜检查进一步明确,如《中国城市癌症早诊早治》项目及农村早癌诊治项目[7];而伺机性筛查(也称为机会性筛查)是一种临床筛查、面对面的检查,可以是受检者主动找医生,也可以是医生根据受检者的危险水平决定筛查[8],将日常的医疗卫生服务与目标疾病患者的筛查有效结合,在患者就医或体检过程中进行目标疾病筛查,其优点是无须额外检查,被检查人群依从性好[9],筛查成功率高,伺机性筛查通常更容易为大众所接受。而且伺机性筛查更能发现恶性肿瘤等阳性病例,以作者参与城市肿瘤早诊早治项目筛查结果为例,在当时的“城市肿瘤早诊早治”项目中,胃镜检查无一例恶性肿瘤(0/1 289),而肠镜恶性肿瘤阳性率仅为0.24%(2/842),明显低于本次伺机性筛查结果中胃镜及肠镜检查恶性肿瘤阳性率[分别为0.83%(155/18 660)、2.19%(146/6 658)],且差异均有统计学意义(χ2=10.790 971,P<0.01;χ2=14.773 591,P<0.01),其原因除自然人群与就诊人群自身患病率不同可能导致的区别外,自然人群筛查的依从性不高所导致的样本偏差也可能使恶性肿瘤阳性率有偏差(过高或过低),而伺机性筛查的人群为医院就诊或体检人群,依从性及顺应性均明显好于自然人群,故其阳性发现率可能更好,成本效益更高。
在本次伺机性筛查结果中,消化道恶性肿瘤的阳性率在各个年龄阶段呈现出中间多、两端少的正态分布;40~<50岁发现消化道恶性肿瘤数量较低,发病高峰在50~<60岁年龄段,占全部恶性肿瘤阳性病例的95.35%(284/301),此时期也应是恶性肿瘤预防保健的重点时期;由于胃癌有“慢性萎缩性胃炎-肠上皮化生-异型增生-癌”[10]的演变过程,而肠道恶性肿瘤又存在“腺瘤-癌”的序列学说,从腺瘤发展到癌需要5~10年的时间。近年来,也有“增生性息肉-锯齿状息肉-癌”的新序列学说[11-12],其病变发展虽然可能较“腺瘤-癌”序列更快,但仍存在时间窗口来解决早期病变,而胃肠镜检查可以发现萎缩性胃炎、肠化、腺瘤、增生性息肉、锯齿状息肉等癌前病变,早期干预可以进一步避免恶性肿瘤的发生,故伺机性筛查对于40岁以下青年人仍然可以施行而无须拘泥于年龄;在小于40岁年龄阶段,共发现2例恶性肿瘤患者,且均有女性,其中1例诊断为家族性腺瘤性息肉病(FAP)癌变,故对于小于40岁的青年人还应高度注意家族史的询问和排查;而于更低年龄如小于30岁组暂无阳性病例发现,这可能与该年龄段不是恶性肿瘤的高发年龄区间有关,也可能与该年龄段受检人数在总体中占比较少有更大的关系;对于80岁以上超高龄的患者,按照肿瘤危险因素逐渐累积的理论应当发现数量更多,而实际数量明显少于60、70岁年龄组,这可能与超高龄患者因为伴随有更多的各种基础疾病,胃肠镜检查风险增加,而限制了胃肠镜的检查数量,因此导致病例发现数量较少,其不能代表超高龄患者实际存在的消化道恶性肿瘤情况。
消化道早癌的诊断率从最初的1.22%(1/82)逐年上升至22.61%(26/115),对比“城市肿瘤早诊早治”项目的筛查结果(仅发现2例肠道中晚期恶性肿瘤,更无早期肿瘤病例发现)[13],早癌诊断出现从无到有并逐年上升的变化,应与经过“中国城市癌症早诊早治”项目系统培训后内镜医生早癌诊断意识的提高,早癌诊断技术的更新及特别是高清放大内镜的应用有关。
在性别比例方面,阳性病例的男女之比为2.6∶1,无论是上消化道还是下消化道的阳性病例数量男性均高于女性。男性与女性相比,可能承担更多来自生活与工作的各种压力,再加上吸烟、饮酒、生活不规律等因素影响,这些都可能导致男性患消化道恶性肿瘤概率增加,且可能更多的男性不愿意接受胃肠镜检查。因此应根据不同性别、年龄阶段的患者发病特点采取有效的预防和干预措施,特别是生活方式及行为习惯的早期干预,比如戒烟、戒酒等。
从消化道恶性肿瘤的分布部位可以看到,食管恶性肿瘤以中下段为主(92.77%),在上消化道内镜检查过程中应高度重视食管中下段的仔细观察;胃部的恶性肿瘤分布较为平均;而下消化道恶性肿瘤则以直肠及乙状结肠居多(68.21%),提示乙状结肠镜检查就可以发现约2/3的大肠恶性肿瘤,但同时意味着如果不能完成全结肠镜检查则可能出现约1/3的恶性肿瘤病变遗漏,这需要提高肠镜医生的操作技能,尽可能完成全结肠镜检查,甚至达到末段回肠。
就消化道恶性肿瘤病理分化程度而言,女性消化道低分化癌的占比(19.51%)较男性消化道低分化癌的占比(7.76%)高,可能提示虽然女性消化道恶性肿瘤发现率低于男性,但女性消化道肿瘤恶性程度较男性高,且以胃低分化癌多见,由于低分化癌的进展快,更加需要早期发现、早期治疗,但是否为普遍现象,还需进一步扩大收集相关样本资料甚至于多中心研究。
目前,消化道恶性肿瘤的发现病例数有所增加,今后社区的健康宣教工作应有所侧重,可以由区域中心医院组织医联体单位到社区开展关于消化道恶性肿瘤的健康宣讲,使其了解早诊早治的目的、意义、获益及可能存在的风险;在自然人群筛查费时、费力、依从性低[13-14]且费用较高[15-16]等因素而不能长期持续开展的情况下,伺机性筛查作为发现消化道恶性肿瘤的一种有效方式,已经在国际上[17-20]及我国多个沿海或经济发达地区[21-24]开展,取得了较好的效果,其对于消化道恶性肿瘤的发现和诊治均具有重要意义,但中西部地区仅部分大城市完成自然人群筛查,鲜有伺机性筛查的相关报道,故应在中西部地区大力推广伺机性筛查,将其作为现阶段的主要筛查方法在中小城市甚至于基层医院中推广施行。
