腹腔镜下宫颈癌根治术的疗效及血清VEGF-C、Survivin水平变化研究
2021-10-09段春红张惠渊
李 莉 段春红 张惠渊
宫颈癌由子宫上皮细胞异常恶性增殖引起,系女性常见生殖系统恶性肿瘤之一[1]。早期宫颈癌多采用手术治疗,广泛子宫切除联合盆腔淋巴结清扫是无生育要求宫颈癌患者治疗首选术式[2]。既往常通过经腹实施,术后并发症发生风险高[3]。腹腔镜手术因微创、术中出血少,术后恢复速度快,住院时间短等优势逐渐取代开腹手术推广于结直肠癌[4]、妇科相关肿瘤等诊疗中[5]。但围绕腹腔镜根治术治疗宫颈癌的安全性报道相对少见。血管内皮生长因子C(VEGF-C)、肿瘤凋亡基因Survivin均为肿瘤侵犯、转移中的关键因子[6]。其中VEGF-C可诱导淋巴管生成及扩散;Survivin蛋白高表达可提升细胞对抗各类刺激所诱导凋亡,目前已证实两者与癌症发生及转归存在密切联系[7]。本研究现对79例行腹腔镜或开腹根治术的宫颈癌患者手术指标及手术前后不同时间VEGF-C、Survivin水平及免疫功能进行对比,以评价腹腔镜根治术治疗早期宫颈癌的肿瘤学安全性,以期为宫颈癌治疗提供指导。
1 资料与方法
1.1 研究对象
收集2016年10月至2019年12月我院诊治为早期宫颈癌(ⅠB~ⅡA期)且由同一团队行宫颈癌根治术的79例患者的临床资料。纳入标准:手术病理证实为宫颈癌,均为鳞癌,满足宫颈癌临床分期ⅠB~ⅡA期标准[8];影像学检查未提示远处转移;心肝肾肺功能基本正常;无手术禁忌;可耐受气腹;均由同一团队实施手术;临床资料完善。排除标准:有保留生育要求;宫颈残端癌;其他原发肿瘤;宫颈癌临床分期ⅡA期以上;严重心肝肾肺器质性功能异常;存在手术或麻醉禁忌;术前接受其他抗肿瘤或免疫指标;血液系统疾病;临床资料不全。按手术方式分为腹腔镜组(腹腔镜宫颈癌根治术组,n=46)与开腹组(开腹宫颈癌根治术组,n=33)。腹腔镜组年龄30~71岁,平均(48.2±10.1)岁;身高151~176 cm,平均(159.6±5.7)cm;体重40~76 kg,平均(57.9±10.2)kg;临床分期:ⅠB1~2期36例,ⅡA1~2期10例。开腹组年龄30~70岁,平均(48.6±10.5)岁;身高150~176 cm,平均(160.1±6.2)cm;体重40~78 kg,平均(58.5±11.7)kg;临床分期:ⅠB1~2期24例,ⅡA1~2期9例。两组基础资料对比差异无统计学意义(P>0.05),有可比性。
1.2 方法
两组月经干净3~7 d进行手术,术前3 d口服抗菌药物,术前2~3 d阴道冲洗,术前1 d清洁灌肠。腹腔镜组常规全麻,取膀胱截石位,留置导尿管,可吸收线双侧宫角缝线悬吊子宫,依次向双侧腹壁提拉子宫,提供张力,暴露对侧宫旁间隙。脐下缘置入10 mm Trocar置入0°腹腔镜,建立二氧化碳气腹,压力13~14 mmHg,右下腹麦氏点,左侧髂前上棘内侧1 cm分别置入5 mm Trocar、脐部等距离点置入5 mm或10 mm Trocar为操作孔,探查盆腔、腹腔镜,高位结扎骨盆漏斗韧带、超声刀凝切圆韧带,年轻宫颈癌需保留卵巢者切断固有韧带、输卵管峡部,暴露子宫动脉主干,起始部双极电凝,剪开阔韧带后叶、直肠子宫凹陷腹膜将直肠下推,打开直肠间隙,离断3 cm骶韧带,近盆侧切断双侧圆韧带,打开阔韧带前叶、子宫膀胱反折腹膜,撑开输尿管隧道,切断膀胱宫颈韧带,分离膀胱侧窝,切断主韧带3 cm及阴道旁组织,游离宫颈及阴道上部,经阴道自宫颈外口边缘约3 cm处切开阴道壁,粗线环扎阴道,向外拉出子宫,系统性清扫盆腔淋巴结,根据术中情况选择是否送检腹主动脉旁淋巴结,无气腹状态下经阴途径离断及缝合,留置盆腔乳胶引流管引流。开腹组留置导尿管,全身麻醉,经下腹正中或左旁侧纵行切口逐层开腹,探查盆腔、腹腔情况,行广泛子宫切除及盆腔淋巴结清扫,方法同腹腔镜组。
1.3 观察指标
①手术指标。记录两组手术时间、术中出血量、淋巴结清扫数目、切除阴道长度、术后肛门首次排气时间、术后引流量、住院时间。②免疫指标观察。术前、术后1 d、术后1周、术后1个月均采集外周静脉血,肝素抗凝,采用美国Beckman coulter公司流式细胞仪测定CD3+、CD4+、CD4+/CD8+及自然杀伤细胞(NK)计数的变化。③肿瘤相关标志物水平。术前、术后1 d、术后1周、术后1个月均采集外周静脉血,酶联免疫吸附法测定VEGF-C、Survivin水平,试剂盒均购自瑞士罗氏公司,严格按照试剂使用说明进行操作。④并发症观察。均记录两组手术并发症发生情况,统计并发症发生率。
1.4 数据分析

2 结果
2.1 手术情况
腹腔镜组术中出血量少于开腹组(P<0.05),肛门排气时间、住院时间短于开腹组(P<0.05),见表1。
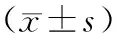
表1 两组手术情况比较
2.2 肿瘤相关标志物水平
两组手术前后不同时间VEGF-C、Survivin水平比较差异有统计学意义(P<0.05),腹腔镜组术后1 d、1周VEGF-C、Survivin水平均低于开腹组(P<0.05),见表2。
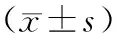
表2 两组手术前后肿瘤相关标志物水平比较
2.3 免疫指标
两组手术前后不同时间CD3+、CD4+、CD4+/CD8+比较差异有统计学意义(P<0.05),两组术后1 d CD3+、CD4+、CD4+/CD8+下降,术后1周腹腔镜恢复至正常范围,开腹组术后1个月内恢复至正常,腹腔镜组术后1 d、1周CD3+、CD4+、CD4+/CD8+高于开腹组(P<0.05),两组手术前后不同时间NK细胞比例变化比较差异无统计学意义(P>0.05),见表3。
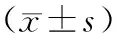
表3 两组手术不同时间免疫指标对比
2.4 手术并发症发生率
腹腔镜手术总并发症发生率低于开腹组(P<0.05),见表4。

表4 两组手术并发症发生率比较(例,%)
3 讨论
早期宫颈癌常用开腹广泛性子宫切除术配合淋巴结清扫治疗,根治效果好,5年生存率达80%~90%[9-10]。但对机体创伤大,术后疼痛程度高,恢复速度慢,影响康复进程[11]。腹腔镜手术切口小、并发症少、存在快速康复等优势目前已逐渐推广于临床[12-13]。但对腹腔镜根治术治疗宫颈癌的根治效果及其肿瘤学安全性尚存在争论。文献报道,宫颈癌腹腔镜根治术手术时间较开腹手术延长[14]。也有研究显示,宫颈癌腹腔镜手术时间与开放性手术无差别[15]。本研究中,腹腔镜组手术时间略长于开腹组,但未呈现统计学差异,与Akin等[16]结论相似,表明腹腔镜不会延长手术时间。本研究还发现,腹腔镜组术中出血较开腹组少,肛门排气时间及住院时间较开腹组短,这与以往研究结果[17]存在一致性,分析腹腔镜出血少的原因主要与在腹腔镜直视下进行手术具备视野放大的作用,可减少周围组织误伤,同时辅助应用能量器械止血效果好,故出血少;而腹腔镜组肛门排气时间及住院时间短主要与其微创优势有关,手术对腹腔干扰少,应激创伤小,术后胃肠道功能恢复速度快,故住院时间短。Raspagliesi等[18]认为,腹腔镜手术淋巴结清扫数目不及开放手术。有学者提出,开腹宫颈癌根治术根治效果优于腹腔镜手术[19]。本研究中,腹腔镜组与开放组手术切除范围相似,手术切除阴道长度相近,淋巴结清扫数目相似,与上述结论存在差异,但与丁锦等[20]研究结果存在共性,提示腹腔镜下淋巴结清扫可获取与开腹手术相同的根治效果。
本研究结果还显示,腹腔镜组术后不同时间肿瘤相关标志物VEGF-C、Survivin水平均较开腹组低,以术后1 d、术后1周差异更明显,VEGF-C、Survivin均为反映肿瘤侵袭性、浸润、转移的分子标志物,其中VEGF-C存在于胚胎发育初始阶段所有内皮细胞内,特异性定位于淋巴管、小静脉,尤其成熟淋巴管内皮细胞内VEGF-C含量高,早期动物试验发现,VEGF-C可特异性促成区域淋巴结转移,提升脉管通透性[21]。Survivin则为目前发现最强的凋亡抑制因子,Survivin异常高表达可通过多途径诱导细胞凋亡,促进肿瘤进展[22]。已证实在食管癌、胃癌、肺癌等多种恶性肿瘤中均检出Survivin高表达[23-24]。且Ditto等[25]发现,Survivin水平与癌症进展、预后存在密切关联。本研究结果显示,腹腔镜患者术后1 d、1周血清VEGF-C、Survivin水平较开腹组低,表明腹腔镜组肿瘤学疗效肯定,推测腹腔镜手术微创,对机体内环境影响小,免疫抑制程度轻,可更好地降低肿瘤相关标志物水平,提升肿瘤学疗效。且本研究腹腔镜宫腔镜根治术在传统腹腔镜根治术上进行改良,使用免举宫杯宫腔癌根治术,放弃举宫杯,双侧宫角缝线悬吊子宫,充分显露对侧额宫旁间隙,达到与举宫杯相似的视野暴露效果,同时该方式为无创悬吊,可减少子宫肌层断裂、卵巢血管断裂风险;且该术式术中无机械直接接触、挤压宫颈,切除子宫前配合使用粗线环扎阴道,避免肿瘤直接暴露腹腔,充分遵循无瘤原则,可充分确保手术切除范围,避免肿瘤医源性转移,有肯定的肿瘤学效果。目前认为,癌症术后复发、转移、扩散与机体免疫功能密切相关[26-27]。外科手术作为应激性创伤事件可能造成机体不同程度免疫抑制,推测其可能为增加手术并发症及肿瘤复发的原因[28]。本研究对腹腔镜组、开腹组患者细胞免疫指标进行监测发现,术后1 d两组细胞免疫水平皆有下降,腹腔镜组术后1周恢复至正常范围,而开腹组细胞免疫恢复速度较腹腔镜组慢,这与Zargar-Shoshtari等[29]结论相同,提示开腹根治术与腹腔镜根治术对宫颈癌患者术后短期均存在免疫抑制影响,突出表现为Th1/Th2调节失衡,辅助性T淋巴细胞数量减少,细胞毒性T细胞数量上升,CD4+/CD8+比值下调,但腹腔镜组免疫抑制程度较开腹组轻,恢复速度快。此外,本研究中,腹腔镜组手术并发症发生率较开腹组低,这与詹银珠等[30]结论相同,主要与开腹组术中腹腔长时间暴露,创口长期受疼痛刺激,术后需长期卧床,故感染相关并发症发生风险高,血栓性并发症发生率增加。
综上,腹腔镜根治术治疗宫颈癌微创、术中出血少、术后恢复速度快,根治效果与开腹手术相同,且对机体免疫状态影响小,可明显下调血清VEGF-C、Survivin水平,减少手术并发症,安全可行。但本研究样本数量有限,且尚未对远期疗效展开评估,存在一定的局限性,后续需进一步扩充样本量,延长观察时间,评估腹腔镜宫腔镜根治术远期价值。
