甲氨蝶呤联合宫腔镜手术治疗剖宫产术后子宫瘢痕妊娠的疗效分析
2021-09-27何华平
何华平
广东省台山市人民医院产科,广东台山 529200
剖宫产子宫瘢痕妊娠 (cesarean scar pregnancy,CSP)是剖宫产的远期并发症,属于一种异位妊娠,主要是指受精卵着床于前次剖宫产子宫瘢痕处,目前包括Ⅰ、Ⅱ、Ⅲ型,具有较高的子宫破裂风险而造成大出血[1-3]。目前CSP 尚无统一的治疗方案, 常见的手段包括药物干预及手术治疗。甲氨蝶呤(MTX)是一种叶酸还原酶抑制剂,具有抑制细胞DNA 生物合成的功效,应用于CSP患者中能够抑制妊娠囊的生长,促使胚胎死亡,已被证实在术前进行预处理能够提高手术疗效及安全性[4-5]。既往临床采用的多为清宫术,方式为负压吸引,但其缺点在于针对子宫壁较薄的患者易造成穿孔风险[6]。 随着腔镜技术的发展,宫腔镜因其具有微创、安全性高、操作简便等特点在临床得到广泛应用。 基于以上背景,该文将 2017 年 1 月—2019 年 12 月该院接收的 52 例 CSP患者纳入研究,将 MTX 联合清宫术(26 例)与 MTX 联合宫腔镜手术(26 例)治疗进行对比,观察手术疗效,以明确后者在临床的应用价值,现报道如下。
1 资料与方法
1.1 一般资料
方便选取该院收治的52 例CSP 患者作为研究对象,经医院伦理委员会批准。 纳入标准:①符合《妇产科学》中关于CSP 诊断[7];②无药物过敏史;③剖宫产切口均为子宫下段横切口; ④再次妊娠距离首次剖宫产时间>2 年;⑤子宫下段瘢痕厚度>0.3 cm;⑥知情同意该研究。 排除标准:①凝血功能障碍者;②精神障碍者;③心、肝、肾等器官功能损害者;④全身严重感染者;⑤合并恶性肿瘤者。 按随机排列法分为对照组26 例,研究组26 例。 两组基础资料差异无统计学意义(P>0.05),具有可比性,见表1。
表1 两组患者一般资料比较()

表1 两组患者一般资料比较()
组别 年龄(岁)孕次(次)停经时间(d)孕囊直径(mm)对照组(n=26)研究组(n=26)t 值P 值33.52±4.58 33.68±4.65 0.125 0.901 3.24±1.02 3.35±1.05 0.383 0.703 48.56±7.45 48.68±7.58 0.058 0.954 42.25±2.16 42.17±2.08 0.136 0.892
1.2 方法
对照组:患者入院后,予MTX(进口注册证号:H2008 0250;规格:5 mL∶50 mg)肌内注射,每次 0.4 mg/(kg·d),连续用药5~7 d。 治疗期间加强补液,并进行血清β-人绒毛膜促性腺激素(β-hCG)监测,针对阴道流血、腹痛等症状进行防治,再进行清宫术。
研究组:患者入院后,予MTX 肌肉注射5~7 d,用药方案与对照组一致。动态监测血清β-hCG 水平,一旦血清β-hCG 水平降低且超声提示胚芽未见心搏即行宫腔镜下病灶电切术。仪器设备:深圳迈瑞DP-6600 型超声诊断仪, 经腹部探头频率3.5 MHz ;Olympus 公司提供的宫腔检查镜、 宫腔电切镜及其配套设备。 主要参数:电切功率80 W;电凝功率50 W。 术前确定病情,完成术前准备及术前检查,并进行宫颈软化处理。 手术全程于超声监视下进行,行蛛网膜下隙联合硬膜外阻滞;患者取截石位;利用超声对子宫位置、大小、CSP 病灶、子宫前部峡部厚度等情况进行观察; 于超声引导下置入宫腔镜,观察宫腔、CSP 病灶情况;根据病灶组织与子宫壁粘连程度、与膀胱间肌层厚度的具体情况,结合超声彻底清除妊娠病灶; 电凝止血, 并确保子宫形态完整;若术中出血过多,则予宫腔塞纱压迫止血。 术后常规抗感染。
1.3 观察指标
以治疗情况、治疗时间指标、手术前后疼痛情况、治疗结局完成对治疗效果的评价。 ①治疗情况:采用治疗时间、出血量、住院时间进行评价,其中出血量采用称重法进行计算;②治疗时间指标:采用β-hCG 水平恢复正常时间、包块消失时间、月经复潮时间进行评价,其中包块消失时间为开始治疗至超声显示包块完全消失这一时间段;③疼痛情况:分别于术前、术后24 h、术后48 h、术后72 h 采用视觉模拟评分法进行评价,嘱患者对过去24 h 的疼痛情况进行评分, 总分0~10 分,0分为无痛,1~3 分为轻度疼痛,4~6 分为中度疼痛,7~9分为重度疼痛,10 分为剧烈疼痛,统计分值;④治疗结局:观察成功终止妊娠率[8]。
1.4 统计方法
采用SPSS 21.0 统计学软件对数据进行分析,计量资料采用()表示,进行t检验;计数资料采用[n(%)]表示,进行 χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组治疗情况比较
两组治疗时间、出血量、住院时间对比差异有统计学意义(P<0.05),见表 2。
表2 两组患者治疗情况比较()

表2 两组患者治疗情况比较()
组别 治疗时间(d) 出血量(mL) 住院时间(d)对照组(n=26)研究组(n=26)t 值P 值12.53±2.84 7.15±1.62 8.390 0.001 62.58±10.24 35.41±5.68 11.831 0.001 13.56±3.54 9.63±1.65 5.131 0.001
2.2 两组治疗时间指标比较
两组β-hCG 水平恢复正常时间、包块消失时间、月经复潮时间对比差异有统计学意义(P<0.05),见表3。
表3 两组患者治疗时间指标比较[(),d]
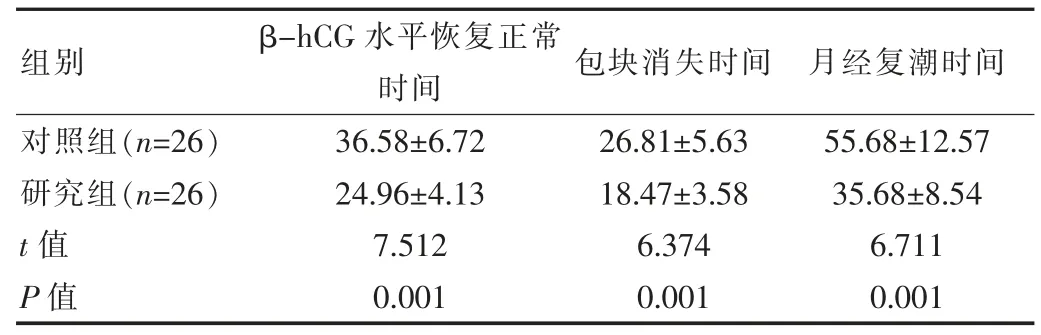
表3 两组患者治疗时间指标比较[(),d]
组别 β-hCG 水平恢复正常时间 包块消失时间 月经复潮时间对照组(n=26)研究组(n=26)t 值P 值36.58±6.72 24.96±4.13 7.512 0.001 26.81±5.63 18.47±3.58 6.374 0.001 55.68±12.57 35.68±8.54 6.711 0.001
2.3 两组疼痛情况比较
术前、术后24 h 两组VAS 评分对比差异无统计学意义(P>0.05);术后 48 h、72 h,两组 VAS 评分对比差异有统计学意义(P<0.05),见表 4。
表4 两组患者疼痛(VAS)评分比较[(),分]
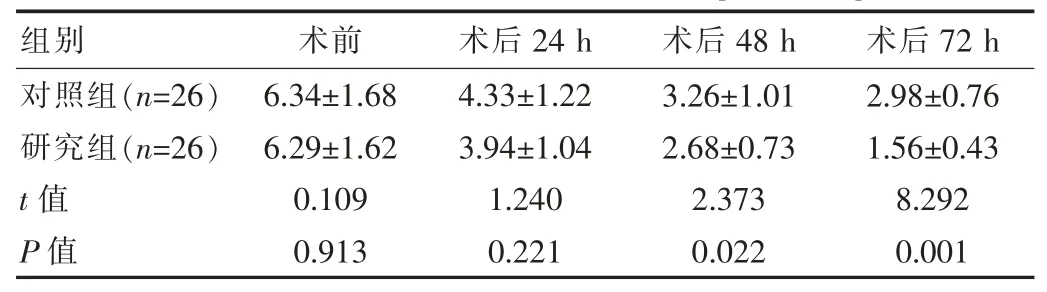
表4 两组患者疼痛(VAS)评分比较[(),分]
组别 术前 术后24 h 术后48 h 术后72 h对照组(n=26)研究组(n=26)t 值P 值6.34±1.68 6.29±1.62 0.109 0.913 4.33±1.22 3.94±1.04 1.240 0.221 3.26±1.01 2.68±0.73 2.373 0.022 2.98±0.76 1.56±0.43 8.292 0.001
2.4 两组治疗结局比较
研究组终止妊娠成功率为88.46%, 对照组为61.54%,对比差异有统计学意义(P<0.05),见表 5。

表5 两组患者患者治疗结局比较
3 讨论
CSP 在发病初期症状不典型,若未对患者采取及时有效的干预,则会造成子宫破裂或大出血,危及患者生命,同时可能影响患者的生育功能,促使患者产生较大的心理压力[9]。目前CSP 的临床治疗方法包括期待疗法、药物、 手术, 其中期待疗法适用于患者强烈要求继续妊娠,同时超声检查显示妊娠囊向宫腔方向生长,但该疗法存在较高的子宫破裂风险;单纯药物治疗周期较长,且存在较高的失败率;手术治疗较为常见,既往采取的负压吸引清除妊娠病灶不彻底,终止妊娠成功率较低[10-13]。 该研究基于上述原因及微创理念,将MTX 与宫腔镜手术相结合,取得较好的疗效。
MTX 进入人体后,可竞争性抑制叶酸还原酶,通过抑制叶酸的还原而抑制DNA 的合成和细胞的复制,诱导胚胎的死亡[14]。 CSP 时滋养层细胞呈增殖状态,MTX对其敏感性高, 可阻碍妊娠胚囊滋养层细胞的增殖与分裂,同时对正常组织细胞无破坏作用,从而诱导孕囊的破坏与被吸收[15]。 王捷文等[16]指出,若妊娠包块过大,单纯应用MTX 疗效不佳,可能会导致妊娠包块直径不缩小、血清β-hCG 水平波动反复,甚至大出血等现象,故还需结合手术治疗以确保疗效。 宫腔镜手术是近年来在临床广泛应用的一种微创术式, 其优势在于术者可在宫腔镜直视下观察子宫及妊娠囊情况, 提高操作的精准度,避免对其他组织不必要的损伤,减少术中出血;可结合瘢痕妊娠类型而采取针对性的手术方式,有效控制出血; 可于腔镜直视下准确将妊娠包块自子宫壁上清除, 达到彻底清除病灶的目的, 提高手术安全性;同时还能够对周围组织、血管等情况进行观察,利于其他子宫内疾病的诊断与治疗;避免子宫切除,有效保护患者的生育功能[17-18]。 结果显示,MTX 联合宫腔镜手术组治疗时间、 住院时间、β-hCG 水平恢复正常时间、包块消失时间、月经复潮时间分别为(7.15±1.62)、(9.63±1.65)、(24.96±4.13)、(18.47±3.58)、(35.68±8.54)d,均短于 MTX 联合清宫术组的(12.53±2.84)、(13.56±3.54)、(36.58±6.72)、(26.81±5.63)、(55.68±12.57)d (P<0.05);MTX 联合宫腔镜手术组出血量为 (35.41±5.68)mL,少于 MTX 联合清宫术组的(62.58±10.24)mL(P<0.05)。 由此可见,MTX 联合宫腔镜手术能够强化治疗效果,有效清除病灶,改善临床症状,促进术后患者的恢复。 此外,宫腔镜相较于传统清宫术的优势在于具有微创的特点,能够减少对患者造成的创伤,从而减轻术后疼痛。 该研究结果显示MTX 联合宫腔镜手术组术前、 术后 24 h 的 VAS 评分分别为 (6.29±1.62) 分、(3.94±1.04)分,与 MTX 联合清宫术组的(6.34±1.68)分、(4.33±1.22)分对比差异无统计学意义(P>0.05);MTX联合宫腔镜手术组术后48、72 h 的VAS 评分分别为(2.68±0.73)分、(1.56±0.43)分,低于 MTX 联合清宫术组的(3.26±1.01)分、(2.98±0.76)分,证实 MTX 联合宫腔镜手术能够减轻患者的疼痛, 对术后恢复产生积极影响。 在MTX 治疗CSP 后宫腔镜电切术的手术时机研究中, 认为血清β-hCG 水平下降后尽早进行宫腔镜手术治疗能够缩短治疗时间、住院时间,减少出血量[19]。故该研究中在MTX 肌内注射的同时进行血清β-hCG 水平的监测,待血清β-hCG 水平下降后立即予手术治疗,可有效改善症状,促进患者的术后康复。 该研究结果还显示,MTX 联合宫腔镜手术组终止妊娠成功率为88.46%, 高于 MTX 联合清宫术组 61.54%(P<0.05),说明前者能够彻底清除病灶,有效终止妊娠,具有较高的手术安全性。 何焕群等[20]研究结果显示MTX 联合宫腔镜手术组治疗时间、月经复潮时间分别为(5.24±0.85)d、(34.56±7.52)d, 均短于 MTX 联合清宫术组 (8.74±1.82)、(55.82±12.58)d(P<0.05),且还能提高终止妊娠成功率,进一步证实MTX 联合宫腔镜手术治疗CSP 的优势,具有较高的临床应用价值。
综上所述,MTX 联合宫腔镜手术治疗能够显著改善患者症状,减少出血量,减轻疼痛,提高手术疗效,促进患者的术后康复, 有利于妊娠病灶的彻底清除,在CSP 的临床治疗中应用效果显著。但该研究存在样本容量较小的缺陷,同时未对术后并发症、远期疗效等指标进行观察,故在今后的工作中还需进行进一步的完善,进一步证实MTX 联合宫腔镜手术的疗效及安全性。
