血小板和PT、TAT对重症急性胰腺炎并发脓毒症弥散性血管内凝血诊断及预后评估价值
2021-09-27高乃姝陈桂芳楚华星
吴 蕾,高乃姝,陈桂芳,楚华星
脓毒症是重症急性胰腺炎(severe acute pancreatitis, SAP)终末期严重并发症之一,常伴有系统性凝血和纤维溶解功能紊乱表现,易引起弥散性血管内凝血(disseminated intravascular coagulation, DIC),促使广泛微血栓形成,加剧组织低灌注,升高病死率[1-3]。因此,早期识别DIC,并予及时有效干预是降低SAP并发脓毒症患者死亡风险的关键环节。有相关研究显示,DIC发生可能与血管内皮细胞和凝血、纤维溶解系统等存在密切联系,而血小板和凝血酶原时间(PT)、凝血酶-凝血酶原复合物(TAT)是评估机体凝血功能的主要指标[4-5],但关于血小板和PT、TAT对SAP并发脓毒症DIC的诊断价值目前临床报道较少。基于此,本研究尝试探讨血小板和PT、TAT对SAP并发脓毒症DIC诊断和预后评估价值,以期为此类疾病临床诊断和预后评估提供循证支持,现报告如下。
1 对象与方法
1.1研究对象 选取2017年1月—2020年6月北京大学首钢医院收治的SAP并发脓毒症104例,皆符合SAP和脓毒症诊断标准[6-7];排除近期有抗凝或溶栓治疗史者,合并心、肝和肾等其他重要脏器器质性病变者,入院前14 d有糖皮质激素或其他影响免疫功能药物使用者,多发创伤和大量失血者,以及精神疾病者。SAP并发脓毒症104例中男68例,女36例;年龄25~55(38.61±5.42)岁;体质量指数21.0~27.6(24.36±1.50)kg/m2。根据有无DIC将SAP并发脓毒症104例分为DIC组(25例)和无DIC组(79例)两组。本研究经医院医学伦理委员会批准同意执行,患者和(或)其家属签署相关知情同意书。
1.2DIC诊断标准[8]①血小板:分为0分(≥100×109/L)、1分[(50~100)×109/L]和2分(<50×109/L);②PT延长:分为0分(≥6 s)、1分(3~6 s)和2分(<3 s);③纤维蛋白原:分为0分(≥1 g/L)和1分(<1 g/L);④纤维蛋白原降解产物:分为0分(<10 mg/L)、2分(10~25 mg/L)和3分(≥25 mg/L)。上述总分≥5分可确诊DIC。
1.3研究方法 ①一般资料收集:根据电子病历收集入选患者性别、年龄、体质量指数、吸烟史、基础疾病、急性胰腺炎诱因、急性生理与慢性健康状况评分系统Ⅱ(APACHEⅡ)评分和序贯器官功能衰竭评估(SOFA)评分。APACHEⅡ评分>17分为重症,评分与病情严重程度呈正相关[9];SOFA评分分值范围为0~24分,评分越高提示病情越重、预后越差[10]。②凝血指标测定:凝血指标包括血小板和PT、TAT。采集入选患者空腹外周静脉血6 ml,给予抗凝处理,使用BC-10型全自动血细胞分析仪(深圳迈瑞生物医疗电子股份有限公司)测定血小板水平,严格按照仪器及配套试剂盒说明书进行操作;使用CA510型全自动凝血分析仪(德国Sysmex公司)测定PT,严格按照仪器及配套试剂盒说明书进行操作;使用HISCL-5000型化学发光分析仪(德国Sysmex公司)测定TAT水平,严格按照仪器及配套试剂盒说明书进行操作。
1.4观察指标 ①比较两组一般资料和凝血指标;②探讨SAP并发脓毒症患者DIC发生影响因素;③分析SAP并发脓毒症患者凝血指标与APACHEⅡ、SOFA评分相关性;④探讨血小板、PT、TAT单一及三者联合诊断SAP并发脓毒症DIC的价值;⑤分析不同血小板和PT、TAT水平SAP并发脓毒症患者生存情况。

2 结果
2.1一般资料和凝血指标比较 DIC组APACHEⅡ评分、SOFA评分、PT和TAT高于或长于无DIC组,血小板低于无DIC组,差异有统计学意义(P<0.01)。两组性别、年龄、体质量指数、吸烟史、基础疾病及急性胰腺炎诱因比较差异无统计学意义(P>0.05)。见表1。
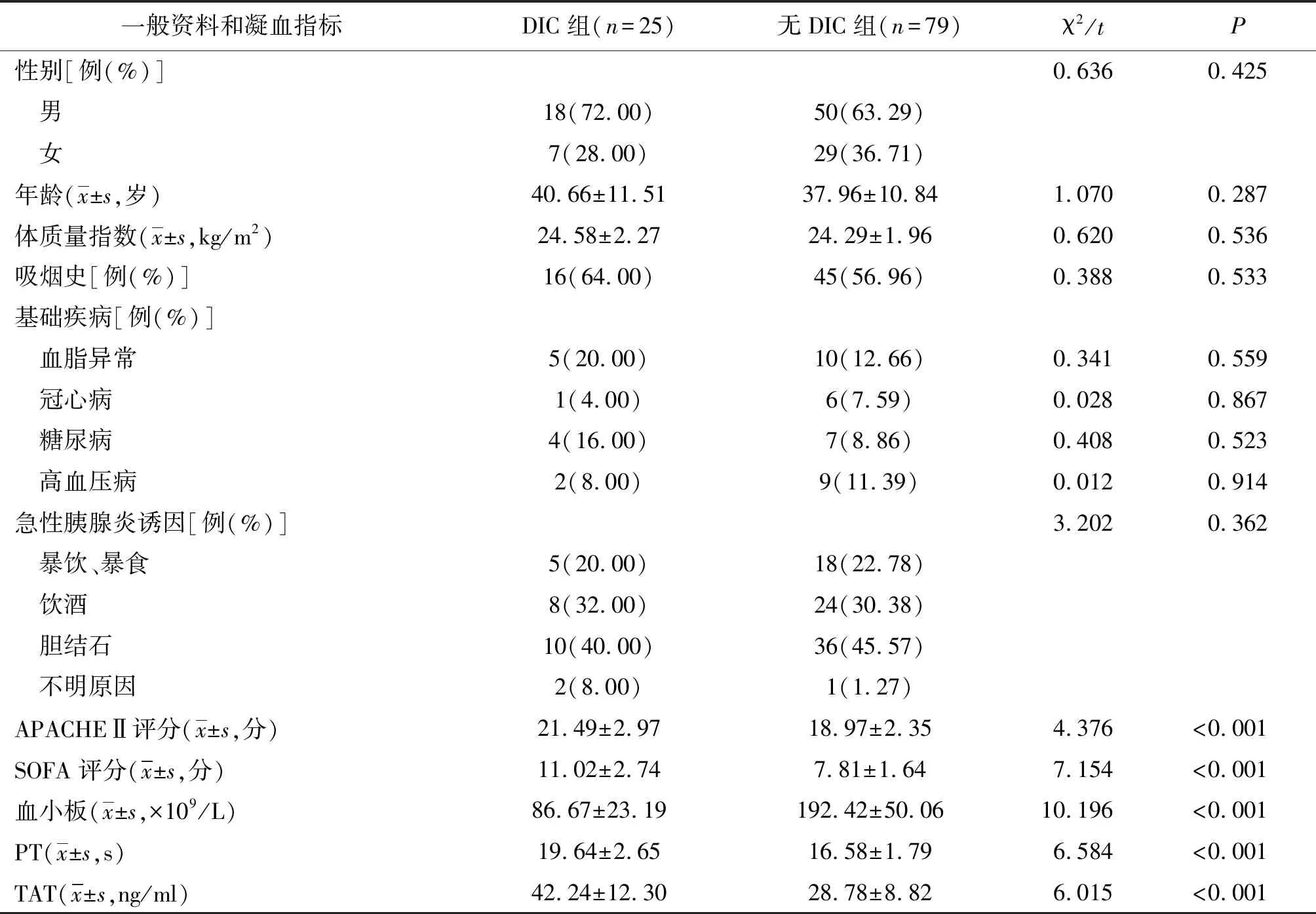
表1 有无DIC SAP并发脓毒症两组一般资料和凝血指标比较
2.2SAP并发脓毒症患者DIC发生影响因素分析 将上述单因素分析差异有统计学意义的指标进行多因素Logistic回归分析,将血小板和PT、TAT作为自变量(低于均值赋值为1,等于及高于均值赋值为2,血小板和PT、TAT的均值依次为167.00×109/L、17.32 s、32.02 ng/ml),DIC发生情况作为因变量(未发生赋值为0,发生赋值为1),结果显示控制了APACHEⅡ和SOFA评分后血小板<167.00×109/L、PT≥17.32 s和TAT≥32.02 ng/ml是SAP并发脓毒症患者DIC发生的独立危险因素(P<0.01),见表2。
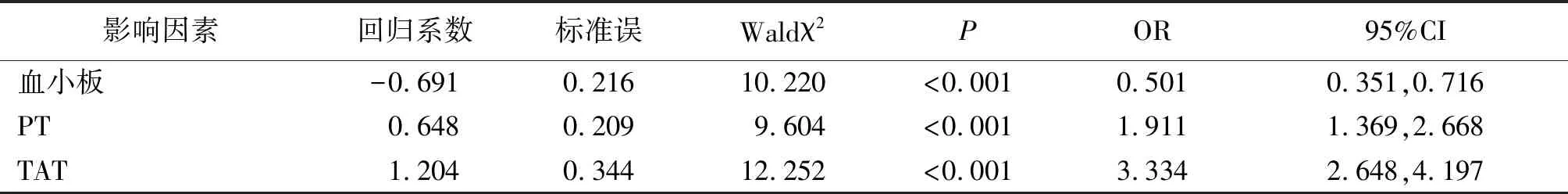
表2 SAP并发脓毒症患者DIC发生影响因素多因素Logistic回归分析结果
2.3SAP并发脓毒症患者凝血指标与APACHEⅡ、SOFA评分相关性 Pearson相关性分析结果显示,SAP并发脓毒症患者血小板与APACHEⅡ、SOFA评分呈负相关,PT、TAT与APACHEⅡ、SOFA评分呈正相关(P<0.01),见表3。

表3 SAP并发脓毒症患者凝血指标与APACHEⅡ、SOFA评分Pearson相关性分析结果
2.4血小板、PT、TAT单一及三者联合诊断SAP并发脓毒症DIC价值 ROC曲线分析结果显示,血小板、PT、TAT单一及三者联合诊断SAP并发脓毒症DIC的曲线下面积依次为0.826、0.788、0.806和0.902,血小板和PT、TAT三者联合诊断SAP并发脓毒症DIC的价值最高,见图1和表4。
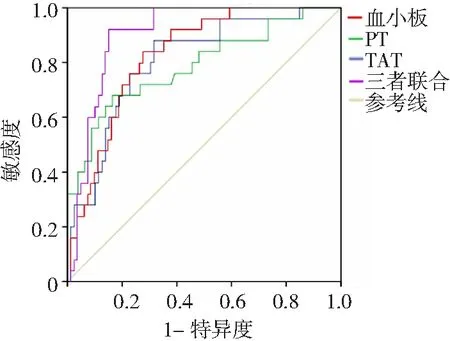
图1 血小板、PT、TAT单一及三者联合诊断SAP并发脓毒症DIC价值的ROC曲线
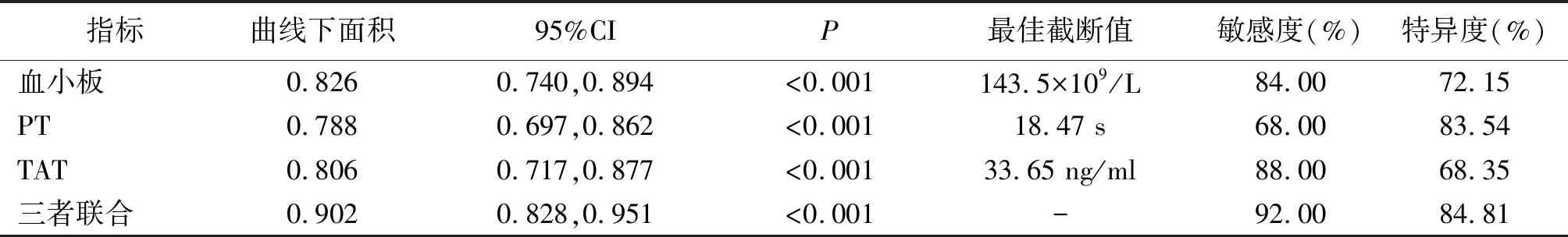
表4 血小板、PT、TAT单一及三者联合诊断SAP并发脓毒症DIC价值的ROC曲线分析结果
2.5不同血小板和PT、TAT水平SAP并发脓毒症患者生存情况比较 SAP并发脓毒症104例治疗28 d,死亡10例,其中DIC组8例,无DIC组2例。以ROC曲线分析结果各指标最佳截断值分界,将SAP并发脓毒症104例分为血小板高水平(>143.5×109/L,共72例,死亡1例)与低水平(≤143.5×109/L,共32例,死亡9例)、PT高水平(>18.47 s,共30例,死亡8例)与低水平(≤18.47 s,共74例,死亡2例)及TAT高水平(>33.65 ng/ml,共34例,死亡8例)与低水平(≤33.65 ng/ml,共70例,死亡2例)患者,Kaplan-meier生存曲线分析结果显示,血小板、PT、TAT高水平与低水平SAP并发脓毒症患者累积生存情况比较差异有统计学意义(P<0.01),见图2~4。
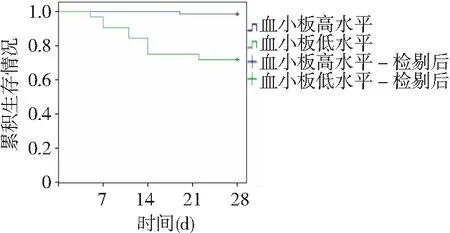
图2 不同血小板水平SAP并发脓毒症患者Kaplan-meier生存曲线
3 讨论
凝血因子消耗参与了DIC的发生和发展[11]。有研究指出,血小板减少或进行性下降是DIC病理进展的重要标志[12-13]。PT是表示机体外源性凝血途径的指标,确诊DIC的脓毒症患者PT延长发生率>90%[14]。TAT可反映凝血酶产生量,是凝血活化程度的重要标志物,与纤维蛋白原和纤维蛋白原降解产物等生物分子标志物比较更能反映早期机体高凝状态[15-16]。本研究结果显示,DIC组APACHEⅡ评分、SOFA评分、PT和TAT高于或长于无DIC组,血小板低于无DIC组,差异有统计学意义。结合田文芳等[17]、林青伟等[18]和王猛等[19]的研究结果考虑SAP并发脓毒症患者因细菌产物激发机体炎症反应,增加炎性细胞含量,从而激活凝血因子和血小板,促使大量促凝物质进入血液循环,加重血管内皮细胞损伤,释放血栓调节蛋白,诱导内源性肝素化,致使凝血功能和微循环紊乱,引起继发性纤维溶解亢进,最终诱发严重凝血功能障碍,增加DIC发生风险。然而,林静等[20]研究认为TAT水平与DIC无显著相关性,本研究结果与其不符,分析原因可能与样本量不同及使用肝素抗凝等因素有关。本研究多因素Logistic回归分析结果显示,控制了APACHEⅡ和SOFA评分后血小板<167.00×109/L、PT≥17.32 s和TAT≥32.02 ng/ml是SAP并发脓毒症患者发生DIC的独立危险因素,再次佐证了血小板降低、PT延长和TAT升高可能在SAP并发脓毒症DIC发生过程中扮演着重要角色。
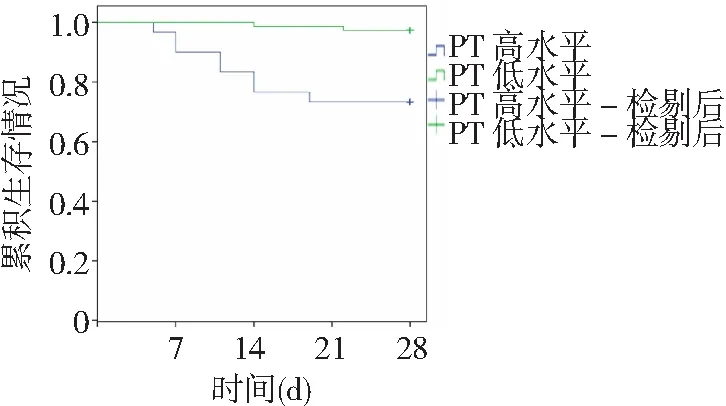
图3 不同PT水平SAP并发脓毒症患者Kaplan-meier生存曲线
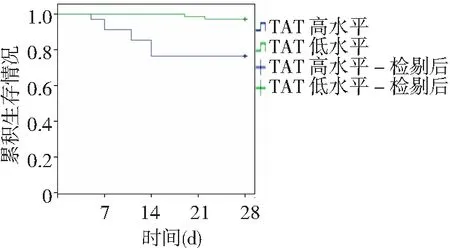
图4 不同TAT水平SAP并发脓毒症患者Kaplan-meier生存曲线
APACHEⅡ和SOFA评分均是临床评价危重症患者病情严重程度的评分系统,有助于动态监测器官功能障碍过程,预测脓毒症患者预后。本研究Pearson相关性分析结果显示,SAP并发脓毒症患者血小板与APACHEⅡ、SOFA评分呈负相关,PT、TAT与APACHEⅡ、SOFA评分呈正相关。说明血小板、PT和TAT在评估SAP并发脓毒症患者病情严重程度方面也具有一定价值。另外,李婉影等[21]对脓毒症合并DIC 176例进行临床研究,结果显示TAT显著升高提示脓毒症合并DIC患者预后不良。一项成人的回顾性队列研究结果显示,持续性或获得性血小板减少是重症监护室脓毒症患者28 d死亡的独立危险因素[22]。本研究Kaplan-meier生存曲线分析结果显示,血小板、PT、TAT高水平与低水平SAP并发脓毒症患者累积生存情况比较差异有统计学意义,血小板下降、PT延长和TAT升高均可能增加SAP并发脓毒症患者死亡风险,这可能是由于血小板下降、PT延长和TAT升高会一定程度释放白细胞介素和肿瘤坏死因子-α等大量促炎因子,刺激内皮细胞组织因子表达与补体信号通路传导,进而导致机体功能紊乱,从而升高病死率。提示血小板和PT、TAT对SAP并发脓毒症患者预后具有一定预测价值,推测以血小板减少、PT延长和TAT升高为靶点的临床干预可能是促进此类患者预后改善的新途径。然而,由于脓毒症DIC患者病情较为复杂和感染程度不一等,临床认为与单一指标诊断相比,多个指标联合有助于提高诊断效能。本研究ROC曲线分析结果显示,血小板、PT、TAT单一及三者联合诊断SAP并发脓毒症DIC的曲线下面积依次为0.826、0.788、0.806和0.902,血小板和PT、TAT三者联合诊断SAP并发脓毒症DIC的价值最高。提示早期联合检测血小板和PT、TAT可为SAP并发脓毒症DIC临床诊断和预后评估提供依据。
综上所述,凝血功能紊乱是SAP并发脓毒症DIC的主要临床特点,早期联合检测血小板和PT、TAT可为SAP并发脓毒症DIC临床诊断和预后评估提供依据。然而,本研究也存在一定不足之处,如纳入样本量较小、单中心研究且未能动态监测血小板和PT、TAT水平变化,故今后尚需扩大样本量和开展多中心研究进一步对本研究结果进行论证。
