骨科机器人辅助与传统透视下经皮椎体成形术治疗骨质疏松性椎体压缩性骨折的比较
2021-09-25谢海清李贤坤孙进张云帆武明鑫
谢海清, 李贤坤, 孙进, 张云帆, 武明鑫
惠州市第三人民医院脊柱外科(广东惠州 516000)
随着人口老龄化的进展,骨质疏松性椎体压缩性骨折(osteoporotic vertebral compression fracture,OVCF)患者逐渐增加,其高发病率和致残率给家庭及社会带来沉重的负担[1-2]。对于许多OVCF患者而言,经皮椎体成形术(percutaneous vertebroplasty,PVP)是目前最常用的一种治疗方法[3]。PVP可以迅速缓解疼痛,稳定椎体,减少卧床所带来的一系列并发症。但是传统透视下行PVP治疗存在透视次数多,椎弓根内壁穿破、骨水泥渗漏等问题;随着人工智能技术的飞速发展,骨科机器人系统已被应用于临床。为了比较机器人辅助与传统透视辅助PVP治疗OVCF的临床疗效与安全性,我们于2020年6—12月对180例OVCF患者进行治疗,就两者的临床体会进行总结。
1 资料与方法
1.1 一般资料 广东省惠州市第三人民医院脊柱外科自2020年6—12月间收治并确诊为OVCF需采用PVP手术治疗的患者180例。本研究经笔者单位伦理委员会批准,并与患者签订知情同意书。结合术前症状、体格检查及胸腰椎MRI明确有手术指征。男82例,女98例,年龄70~88岁,平均(76.5±4.8)岁;设机器人辅助组(观察组)95例,传统透视辅助组(对照组)85例。两组一般资料(性别、年龄)差异无统计学意义(P>0.05)。见表1。两组的穿刺路径均为单侧经椎弓根入路;观察组采用由北京积水潭医院与北京天智航科技有限公司合作研发的“天玑”骨科机器人辅助系统;椎体成形器和椎体扩张球囊由山东冠龙医疗用品有限公司提供,骨水泥材料均由意大利Tecres SPA提供。
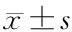
表1 两组术前一般资料比较
1.2 纳入与排除标准 入选标准:(1)年龄>70岁,腰背部疼痛(VAS评分>6分);(2)MRI明确为新发OCVF;(3)双能X线骨密度仪提示:腰椎骨密度(BMD)T值<-2.5;(4)病椎位于T6-L5,数量为1~2个;(5)无神经根症状者。
排除标准:(1)椎体肿瘤、感染引起的压缩性改变;(2)OVCF伴有神经损伤者;(3)合并心肺功能无法耐受手术者。
1.3 治疗方法 观察组行机器人辅助下PVP。患者俯卧位,腹部悬空,常规消毒铺无菌巾。C臂定位伤椎,于伤椎上3个椎体棘突处安装视踪器,机械臂安装定位标尺,C臂透视后将图像数据传输至手术规划系统,在电脑主机上规划穿刺路径,下达指令后机械臂到达指定位置,切开皮肤、皮下及筋膜层,通过二级套管置入导针;当侧位透视下见针尖到达椎体前1/2,沿导针置入二级套管,安装骨水泥导管,缓慢推注骨水泥,在此过程注意观察患者下肢活动情况,检查骨水泥是否渗漏,记录骨水泥量及手术时间,骨水泥凝固后取出工作套筒,注意避免“拖尾”现象;无菌敷料覆盖。对照组行单侧经椎弓根入路PVP。经C臂确认穿刺点,于伤椎椎弓根投影外上方穿入椎体,边进针边透视,在针尖到达椎体后缘前确保正位透视下不超过椎弓根投影内缘,当侧位透视针尖到达椎体前1/2,正位透视针尖位于椎体棘突中点,拔出穿刺导管,置入工作通道,缓慢推注骨水泥。同观察组。
术后处理:术后卧床休息、心电监护2 h,佩戴腰围下床活动,术后1 d复查X线检查,长期进行系统的抗骨质疏松治疗。术后1周、1个月门诊复诊。
1.4 观察指标 分析两组的临床及影像学资料。
1.4.1 临床相关情况 (1)相关指标:手术时间、住院时间、穿刺内倾角度、骨水泥灌注量;(2)疼痛评分:分别记录术前、术后24 h、术后1周及术后1个月的VAS评分(视觉模拟评分),0~10分,分值越高疼痛越严重[4];(3)腰椎功能:采用Oswestry功能障碍指数(Oswestry disability index,ODI)评估两组术前、术后24 h、术后1周及术后1个月腰椎功能,评分越低功能障碍越轻[5];(4)术后并发症情况:骨水泥渗漏、术后感染等。
1.4.2 影像学评估 比较两组术前及术后第1天、术后1周、术后1个月手术椎体Cobb角。

2 结果
2.1 比较两组患者的手术时间、住院时间、内倾角度及骨水泥灌注量 观察组手术时间较对照组均明显减少(P<0.05),穿刺内倾角度较对照组明显增大(P<0.05);两组住院时间及骨水泥灌注量方面差异无统计学意义(P>0.05)。结果见表2。

表2 两组患者手术前后VAS评分比较 分
2.2 两组患者手术前后的VAS、ODI评分比较 术后两组患者的VAS、ODI评分较术前明显降低(P<0.05),组间比较差异均无统计学意义(P>0.05)。结果见表3~4。
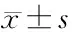
表3 两组患者手术时间、住院时间、骨水泥灌注量、内倾角度比较

表4 两组患者手术前后ODI评分比较 分
2.3 影像学评估 所有患者术后第1天、术后1周、术后1个月复查X线片并测量Cobb角,两组患者与术前Cobb角比较无明显变化(P>0.05),组间比较差异无统计学意义(P>0.05)。见表5。

表5 两组患者手术前后Cobb角比较
2.4 术后并发症 对照组有15例患者出现骨水泥渗漏入椎管,观察组骨水泥渗漏4例,组间差异有统计学意义(P<0.05)。所有患者术后均未出现术后感染、硬膜囊撕裂、大血管损伤等并发症。手术情况及患者影像见图1~3。

注:A:胸椎正位片;B:胸椎侧位片;C:胸椎MRI抑脂像图1 术前患者胸椎DR及MRI影像
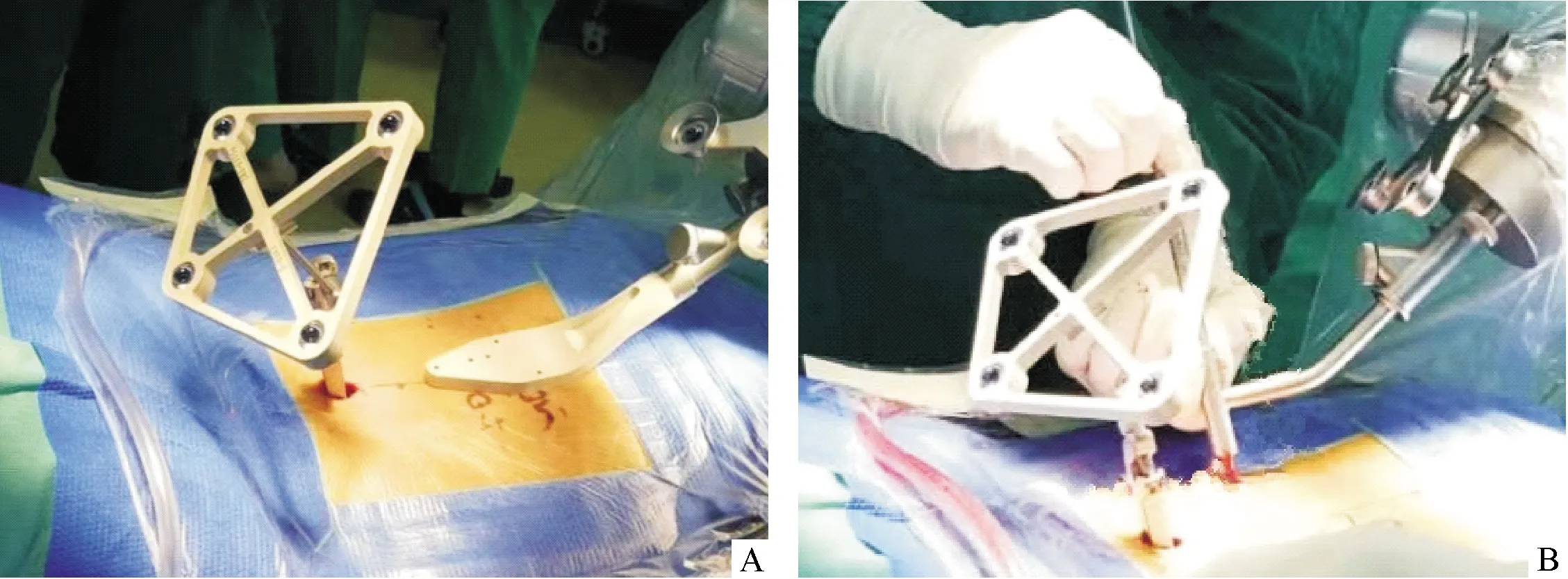
注:A:机器人定位标尺;B:机械臂引导下置入导针图2 天玑骨科机器人术中操作图像
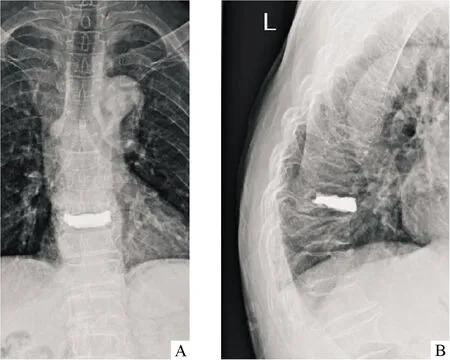
注:A:术后胸椎正位片;B:术后胸椎侧位片图3 术后复查胸椎DR影像
3 讨论
骨质疏松症是一种以骨总量减少以及骨组织显微结构退化为特征的全身代谢性疾病,骨强度减低,在轻微暴力甚至无明显暴力作用下发生骨折[6]。随着人口老龄化进程的加剧,OVCF患者逐年增多,其高致残率给社会和家庭带来沉重负担。在PVP运用于临床之前,常常采用制动、支具固定以及绝对卧床等方法保守治疗,长时间的卧床容易带来肺部感染、泌尿系感染、褥疮等一系列并发症。PVP是治疗OVCF的有效治疗方法。但在传统的临床手术操作中,存在透视次数多、手术时间长以及骨水泥渗漏入椎管等诸多问题[7]。OVCF患者常合并心肺脑等脏器病变,应尽可能缩短手术时间减少并发症的发生。
传统的手术操作中穿刺路径是否正确更多依赖于术者的经验,需要在进针过程中反复透视并及时调整角度,内倾角度过大容易损伤椎弓根内壁,角度过小骨水泥常难以到达对侧。为了避免穿破椎弓根内壁造成神经损伤,减少骨水泥渗漏入椎管的风险,骨科医生们应用了一系列的新型手术材料。Klineler等[8]采用新型 Vessel.X填充器代替传统球囊扩张治疗9例伴有严重椎体后壁缺损的脊柱转移瘤患者,均未出现骨水泥渗漏。也有术者采用弯角椎体成形系统治疗OVGF,能显著降低骨水泥渗漏的发生率[9]。但上述材料价格昂贵,难以在临床中普及。
传统C臂透视下呈现的是二维图像,而骨科手术中往往需要三维成像以保证手术安全优效;当遇到椎弓根变异的情况或责任椎为上胸椎时,C臂透视难以明确操作工具在通道中的具体位置。骨科机器人导航系统可以精准定位,仅需要一次扫描即可完成,避免反复穿刺造成的椎弓根破坏,既保证手术安全又减少术中患者遭受的痛苦;不需要过多依赖术者的经验;同时在规划路径时可以将进针点外移,使其获得更大的内倾角度,注入骨水泥时易到达对侧,骨水泥弥散更均匀。传统的单侧经椎弓根入路PVP往往对侧椎体弥散欠佳,椎体双侧抗压能力失平衡,容易造成邻椎再骨折的发生。
Liebschner等[10-11]认为,单侧经椎弓根入路容易造成骨水泥分布不均匀,进而导致术后椎体受力不均,从而增加脊柱失稳及脊柱侧弯的风险。因而,传统的经椎弓根入路PVP操作时为了达到更好的弥散等级,常常采用双侧穿刺,但其具有组织创伤大、手术时间延长、患者住院费用增加等缺点,同时C壁透视的次数增加,影响医务人员和患者的健康。骨科机器人辅助系统正好弥补了上述不足,它可以精准定位,精确控制内倾角度,按照预先规划的路径迅速到达病灶,大大缩短手术时间及透视次数。
本研究通过对比骨科机器人辅助与传统透视辅助下PVP治疗OVCF的临床数据,发现两者的临床疗效相似。骨科机器人辅助系统可以在规划时将进针点外移,不受椎弓根粗细、长短的影响,同时可获得更大的外展角度,穿刺针容易越过中线使骨水泥更好弥散至对侧椎体,达到伤椎双侧强化的效果[12]。避免伤椎椎体强度的不均衡,减少邻椎骨折等并发症的发生。田野等[13]研究发现机器人辅助组植钉准确率显著高于传统透视辅助组。Yang等[14]评测机器人辅助置钉的准确性,发现机器人辅助植钉仅有6.2%穿破椎弓根皮质,而经皮透视植钉有26.2%穿破椎弓根皮质。骨科机器人辅助增大了安全穿刺空间,避免穿刺针损伤椎弓根内壁、误入椎管导致神经损伤、硬膜囊破裂的风险。林书等[15]比较骨科机器人辅助组行PVP平均透视次数为20.5次,明显低于传统透视辅助组58.75次,提示机器人辅助手术能减少透视次数,降低对患者及医务人员的辐射伤害。
可见,骨科机器人辅助下PVP可明显缩短手术时间,减少透视次数,骨水泥分布更均匀,同时降低骨水泥渗漏等风险的发生,应用前景良好。目前样本量较少,随访时间短,有待于多中心的大样本量研究。
