湿化高流量鼻导管通气在睡眠呼吸暂停低通气综合征患儿全麻拔管后的应用
2021-09-25姚翠翠邢大军陈芳王子龙耿鹤
姚翠翠, 邢大军, 陈芳, 王子龙, 耿鹤
深圳市儿童医院麻醉手术中心(广东深圳 518038)
低氧血症(hypoxemia)是全身麻醉术后早期最常见的呼吸道并发症之一[1]。婴儿术后低氧血症易发生于术后40 min内,而年龄较大的儿童和成人则易发生于术后15 min内[2]。在积极针对病因治疗的基础上,适当而及时的氧疗是治疗全麻拔管患者术后低氧血症最直接而有效的措施[3]。睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)患儿多需手术治疗,术后为避免低氧血症的发生,常需在麻醉恢复室(PACU)内吸氧观察至Steward苏醒评分≥4分或Aldrete评分≥9分方可转回病房。目前面罩吸氧是PACU及病房内最普遍的术后氧疗方式之一,但其存在吸气流速和吸入氧浓度受限、缺乏湿化装置、不能达到良好氧疗效果等一些不足之处。湿化高流量鼻导管通气(humidified high flow nasal cannula,HFNC)是一种新的氧疗方式,被广泛应用于ICU、NICU内保留自主呼吸的呼吸衰竭患者以及危重新生儿、婴幼儿撤除呼吸机的序贯治疗,具有改善患者氧合及临床结局等优点[4-5]。此外,HFNC可产生窒息氧合的功能,延长无自主呼吸患者SpO2下降至90%的时间[6],对出现呼吸抑制的麻醉患者具有积极意义。然而,该技术在儿童全麻拔管后的应用研究相对较少。本研究将HFNC应用于择期行射频温控消融术后PACU内拔管的OSAHS患儿,与传统面罩氧疗临床应用效果相比较,旨在探讨其在全麻拔管后患儿应用的安全性及有效性。
1 资料与方法
1.1 一般资料 选取2021年3—5月在我院气管插管全身麻醉下择期行射频温控消融术的OSAHS患儿50例。纳入标准:(1)年龄3~7岁、ASAⅠ~Ⅱ级、气管插管全麻下行射频温控消融术的OSAHS患儿;(2)术后带气管插管转入PACU,经呼吸机辅助呼吸治疗后,顺利拔管的患儿;(3)患儿监护人同意参与本研究,并签署知情同意书。排除标准:(1)术前存在严重的心血管疾病、肝肾功能障碍;(2)术前存在肺大泡、肺不张及严重的肺部感染;(3)精神疾病及神经功能不全、其他先天性疾病及药物过敏史。本研究通过医院伦理委员会审批。将50例患儿根据拔出气管导管后不同吸氧方法,按数字表法随机分为观察组(H组)和对照组(M组),各25例,两组患儿一般情况差异无统计学意义(P>0.05),有可比性,见表1。
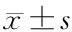
表1 两组患者一般情况比较
1.2 麻醉方案 所有患儿术前常规禁食8 h,禁饮2 h,术前30 min肌内注射阿托品0.01 mg/kg,建立静脉通路后入手术室。手术室温度维持在24~26℃。入室后连接多功能监测仪(GE Healthcare Finland Oy),常规监测心电图(ECG)、血压(NBP)、心率(HR)、脉搏氧饱和度(SpO2)、呼吸频率(RR)。麻醉方式采用静吸复合+气管插管全身麻醉。静脉注射丙泊酚(四川科伦药业股份有限公司,批号E21051209)2~2.5 mg/kg、罗库溴铵(N.V.Organon,批号T020686)0.6 mg/kg、瑞芬太尼(宜昌人福药业有限责任公司,批号10A01101)1 μg/kg麻醉诱导后行气管插管。气管插管术后连接麻醉机控制呼吸,设置新鲜气体流量2 L/min,呼吸频率(RR)15~25次/min,吸呼比(I∶E)=1∶2,潮气量(VT)8~10 mL/kg,吸入氧浓度(FiO2)50%,麻醉维持吸入1~1.2 MAC七氟烷(丸石制药株式会社,批号09042),同时持续静脉泵注瑞芬太尼0.2 μg/(kg·min)至术毕。术中维持体表温度不低于36.0℃、血压波动小于基础值的20%,呼气末二氧化碳分压(PETCO2)维持在35~40 mmHg,术中给予地佐辛(扬子江药业集团有限公司,批号20122021)0.1 mg/kg 以减轻术后疼痛;托烷司琼(江西东抚制药有限公司,批号20111301)0.1 mg/kg,最大剂量2 mg,以预防术后恶心呕吐。
1.3 术后氧疗方式 术毕患儿带气管插管转入PACU,连接呼吸机,采用压力控制模式(PCV)辅助通气,持续监测HR、SpO2、RR,每5 min袖带测量血压1次,待患儿自主呼吸恢复,断开呼吸机呼吸平稳,神志清楚、反应良好,有吞咽及咳嗽反射后拔出气管插管。
拔管后M组采取普通面罩吸氧,初始流量5 L/min,FiO2=41%,10 min后根据患儿SpO2调节吸入氧流量直至停止,维持SpO2在 96% 以上。H组采取HFNC(广州鲸科医疗科技有限公司,型号HF807C),根据参考文献[7]中使用HFNC的经验,连接适合患儿的双腔鼻导管进行氧疗。HFNC具体设定方法为:起始FiO2为60%~80%,氧气流量2 L/(kg·min),最大氧流量12~18 L/min,湿度100%,温度37℃。10 min后据患儿SpO2水平调整FiO2及氧流量,维持SpO2在96%以上,当FiO2降到0.3时,尝试停用HFNC。苏醒期有中、重度躁动的患儿予丙泊酚1 mg/kg镇静。若氧疗过程中患儿出现重度低氧血症(SpO2≤85%),立即予开放气道面罩加压给氧,必要时插入口咽通道或气管插管。
HFNC使用中注意事项:(1)使用前应和患儿充分交流,说明治疗目的同时取得患儿的配合;(2)选择小于鼻孔内径50%的合适型号的双腔鼻导管;(3)严密监测患儿生命体征、呼吸运动形式及氧饱和度的变化情况,及时做出针对性调整;(4)张口呼吸患儿需嘱其配合闭口呼吸;(5)避免过度湿化或湿化不足;(6)注意管路积水现象并及时处理,警惕误入气道引起呛咳和误吸,应注意患儿鼻导管位置高于机器和管路水平,一旦报警应及时处理管路冷凝水;(7)避免过高温度引起气道灼伤,患儿不耐受应立即停机检测;(8)注意调节鼻导管固定带松紧,避免固定带过紧引起颜面部皮肤损伤;(9)避免交叉感染,每次使用后进行终末消毒。
1.4 观察指标 监测记录拔除气管插管前(T0)、拔除气管插管即刻(T1)、拔管后5 min(T2)、10 min(T3)、15 min(T4)、20 min(T5)、25 min(T6)、30 min(T7)、转出PACU时(T8)SpO2、HR、MAP、RR指标。
记录麻醉时间(麻醉诱导开始到停用麻醉药)、手术时间(手术开始至手术结束)、复苏时间(术毕到出PACU)、拔管时间(术毕至拔管)、患儿拔管后驻留PACU内最低SpO2及苏醒期躁动患儿使用丙泊酚的情况。
记录氧疗期间不良反应发生情况,如:低氧血症[2](SpO2<90%为低氧血症,85%
舒适度:采用视觉模拟量表(visual analogue scale,VAS)判断患儿舒适度,评分为0~5分,得分越低,舒适度越高。
耐受程度:采用数字评定量表(digital rating scale,DRS)判断患儿耐受程度。评分范围 1~5分,得分越低,耐受性越高。
Steward苏醒评分,见表2。患儿从PACU转入普通病房的基本标准:Steward苏醒评分≥4分。

表2 Steward苏醒评分

2 结果
2.1 一般情况比较 两组患儿麻醉时间、手术时间、拔管时间等差异无统计学意义(P>0.05),见表3。
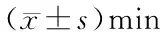
表3 两组患儿一般情况比较
2.2 复苏情况比较 两组患儿术后拔管后氧疗时间、复苏时间和复苏期间最低SpO2比较,差异无统计学意义(P>0.05)。见表4。
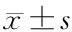
表4 两组患儿复苏情况比较
2.3 两组患儿生命体征变化的比较 M组在T2时HR和RR低于H组,差异有统计学意义(P<0.05);H组T3时点SpO2稍低于M组,差异有统计学意义(P<0.05),但均在正常范围内。其他各时点比较差异无统计学意义(P>0.05)。见表5。
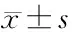
表5 两组患儿生命体征变化情况比较
2.4 两组患儿舒适度和耐受程度的比较 两组患儿舒适度和耐受程度比较差异无统计学意义(P>0.05),见表6。
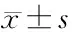
表6 两组患儿舒适度和耐受程度的比较
2.5 两组患儿不良反应情况比较 两组患儿术后低氧血症均发生于拔管后5 min内,两组低氧血症发生率比较差异无统计学意义(P>0.05)。两组患儿氧疗期间高血压和心动过速发生率均较高,但组间比较差异无统计学意义(P>0.05)。两组患儿鼻痛/鼻干燥比较H组明显少于M组(P<0.05),但术后苏醒期躁动、上呼吸道梗阻、恶心呕吐及应用丙泊酚镇静患儿的比例相比较,差异无统计学意义(P>0.05),所有患儿无低血压、腹胀、气胸和再次气管插管发生。见表7。

表7 两组患儿氧疗期间不良反应发生情况及应用丙泊酚情况比较 例(%)
3 讨论
OSAHS患者睡眠时上气道塌陷阻塞易引起呼吸暂停和通气不足,伴有打鼾、睡眠结构紊乱、频繁发生SpO2下降及白天嗜睡等病征,儿童多发,尤其是学龄前儿童。目前射频温控消融术是其手术治疗的主要手段。此类患儿术前常伴有低氧血症,而且由于手术操作引起鼻咽部组织水肿,术后通气功能不一定能够立即改善。氧疗是此类患儿术后拔除气管插管后减少低氧血症发生的有效治疗措施之一。
常规面罩给氧可为患者提供较高的氧浓度,尽管其存在给氧浓度不恒定,不能加温、加湿,有些只能靠湿化瓶吹出的水泡来完成,患者较易出现口鼻干燥、憋气及输出流量小不能达到良好的氧疗效果等诸多弊端,但其仍是目前PACU及病房内最普遍的术后氧疗方式之一。
高流量湿化吸氧装置[8-13]是近年来推出的一种新型的吸氧装置,包括加温加湿器、一次性空氧混合管路及氧流量控制器3个部分。可以提供高达60 L/min的氧流量,在保证高流量供氧的同时,其供氧浓度可以保持恒定(FiO2最高至100%),且具有加温加湿装置,可使吸入气体维持在一定的温度和湿度水平。
本研究将HFNC应用于射频温控消融术后的OSAHS患儿,与常规面罩氧疗患儿比较,两组患儿在年龄、性别、体重、麻醉时长、手术时长、拔管时长等方面差异无统计学意义(P>0.05),具有可比性。两组患儿全麻拔管后均立即给予氧疗,但在拔管后5 min内仍有患儿出现低氧血症,其原因可能为:(1)与拔管操作刺激有关;(2)手术操作引起鼻咽部组织水肿,术后通气功能未能立即改善;(3)手术时间短,肌肉松驰药及阿片类药物的残余作用加重气道塌陷阻塞,引起上呼吸道梗阻等。
HFNC的最佳吸氧浓度和最适宜流量至今没有国际准则,一些学者建议根据患儿体重来确定,如流量大于2 L/(kg·min)定义为高流量[6,8];而在儿童,高流量一般指流量大于6 L/min[9]。本研究根据参考文献[7]使用HFNC的经验,设置HFNC的初始吸氧浓度为60%~80%、氧流量的上限为12~18 L/min,结果显示H组低氧血症发生率达32%略少于M组(36%),但差异无统计学意义(P>0.05)。表明HFNC与传统面罩氧疗相比,不增加术后低氧血症发生的风险,且由于本研究设置的流量和浓度与传统面罩给氧差异不大,其高流量、高浓度的优势未能完全体现出来。
HFNC可提供高达60 L/min的氧流量,可使呼气末容积增加,死腔量降低,减少呼吸做功,减少氧耗,恒温恒湿的效应亦可减少机体的能量消耗,从而达到改善氧合,纠正低氧减少氧耗的作用,最终使得RR降低,并在一定程度上缓解患者的应激状态,使得HR下降。而本研究中HFNC与传统面罩氧疗相比,在氧疗后5 min HR和RR反而稍快(P<0.05),而在其他时点无明显差异。其原因可能为本研究的受试者为学龄前儿童,年龄小,为避免流量过高引起患儿鼻咽腔不适及腹胀、气胸等不良反应,而采用的最大流量为12~18 L/min,氧流量过于保守以及氧疗时间短所致。
HFNC具有加温加湿装置,可给患者带来更少的喘憋及减轻口鼻腔干燥症状。本研究中两组患儿氧疗期间鼻痛/鼻干燥等鼻部不适情况比较,HFNC组明显少于常规面罩组,体现出了HFNC的加温加湿优势。而在耐受程度和舒适度方面,尽管多数文献报道[9-12]显示HFNC具有更高的耐受性和舒适度,但本研究中两组患儿比较并无明显差异,与既往的研究不符。其可能原因为本研究选取的患儿为学龄前儿童,年龄偏小,无法全部口述表达清楚,部分通过面部表情及行为来判断;对患儿苏醒期躁动的患儿予丙泊酚镇静导致评价不精确;氧疗时间短,以及将鼻部不适单独进行评价,并未列入到舒适度和耐受度的评价指标内等。HFNC可安全地应用于OSHAS术后患儿,在控制氧浓度、氧流量的基础上,患儿均无腹胀、气胸及二次气管插管等严重不良反应的发生。此外,本研究患儿均为ASAⅠ~Ⅱ级患儿,无肺部疾病,经呼吸机PCV模式支持后自主呼吸恢复良好。两组患儿氧疗时长短、复苏时间比较差异无统计学意义(P>0.05)。
本研究设置的初始浓度和流量与传统面罩氧疗差异小,因此未能体现出其明显的高流量、高浓度在减少低氧血症发生方面的优势。在后续的HFNC研究中,应在患儿可耐受程度的基础上提高氧流量和浓度,扩大样本量来深入研究发现其更多的优势。
综上所述,本研究将HFNC应用于全麻术后拔管的OSAHS患儿,与传统面罩氧疗相比较,同样可维持患儿拔管后的SpO2在正常水平,不增加患儿低氧血症的发生率。且不增加患儿术后PACU复苏时长、也未出现腹胀、肺不张等不良情况,具有加温加湿功能,减少鼻部不适感。因此,将HFNC应用于全麻拔管后的OSAHS患儿是可行的、有效的、安全的,可作为OSAHS患儿拔管后一种供氧支持方式。
