湿化高流量鼻导管通气在纤维支气管镜检查静脉麻醉中的观察*
2021-09-25吴强刘民强林静王艳丽玄鹏王松何仁亮
吴强, 刘民强, 林静, 王艳丽, 玄鹏, 王松, 何仁亮
深圳市第三人民医院 1麻醉科, 2消毒供应中心(广东深圳 518112)
随着人民生活水平的提高,对舒适化医疗的需求也日益增加。纤维支气管镜(以下简称纤支镜)检查是呼吸科常用的诊疗手段,虽然手术时间较短,但气道刺激强烈,患者耐受性差。既往涉及气道的手术为保障患者的安全,麻醉方式多数采用喉罩全麻或气管插管。虽然有效地保证了气道安全,但增加了患者的费用和恢复时间。湿化高流量鼻导管通气(humidified high flow nasal cannula,HFNC)技术可迅速升高吸入氧浓度至100%,有效改善患者氧合水平,现已经广泛应用于各种重症呼吸衰竭患者,但该技术应用于麻醉领域尚不普遍[1-3]。本研究将HFNC应用于纤支镜检查术的非插管全静脉麻醉,期望达到保证患者舒适性和安全性的基础上,同时达到快速恢复的效果。
1 资料与方法
1.1 一般资料 选择我院2021年2—4月择期拟行纤维支气管镜检查术患者60例,年龄18~60岁,ASAⅠ~Ⅲ级,随机分为对照组(C组)和HFNC组(H组),每组30例。实验方案经医院伦理委员会批准,所有患者术前签属知情同意书。
排除标准:合并低氧血症、呼吸衰竭、高血压、心功能不全、糖尿病或肝肾功能不全,患有活动性呼吸道或上消化道出血、贫血、血小板计数<50×109·L-1、对阿片类药物过敏、合并有神经系统疾病或精神性疾病及使用精神类药品者。
1.2 研究方法 所有患者术前禁食8 h、禁饮4 h,入室后取平卧位,开放上肢静脉通道,生理盐水维持输注。连续监测心电图(electrocardiogram,ECG)、平均动脉压(mean arterial pressure,MAP)、脉搏氧饱和度(pulse oxygen saturation,SpO2)和脑电双频指数(bispectral index,BIS)。H组采用湿化高流量鼻导管通气(广州鲸科医疗科技有限公司,HF807C),初始流量20 L/min,吸入氧浓度100%,温度34℃,连续吸5 min后开始麻醉诱导,待患者入睡后将氧流量调整至40 L/min,温度37℃。麻醉方法:采用全静脉TCI麻醉方式,丙泊酚(四川科伦药业股份有限公司,批号E21041702)靶浓度为2~4 μg/mL,瑞芬太尼(宜昌人福药业有限责任公司,批号6160902)1~2 ng/mL,待BIS低于60开始纤支镜检查术。术中根据患者的生命体征和对手术刺激的反应适时调整丙泊酚和瑞芬太尼的用量。C组围术期持续予鼻导管吸氧3 L/min,麻醉方法同前。两组支气管镜初次进入声门及隆突时各喷洒2%利多卡因3 mL。术中患者发生呛咳反应时追加2%利多卡因或加大瑞芬太尼靶浓度,SpO2低于95%或明显有上呼吸道梗阻症状时适当调整麻醉深度并给予手法托下颌开放气道,持续低于90%超过1 min且开放气道无明显改善时暂停手术操作,改为全麻面罩手控辅助呼吸,必要时置入喉罩/气管导管。
1.3 监测指标 记录各组患者麻醉前(T0)、纤支镜检查即刻(纤支镜第1次通过声门,T1)、术毕(T2)及离室(T3)的HR、MAP、SpO2,观察患者围术期低血压(MAP<70 mmHg)、高血压(MAP>105 mmHg)、心动过速(HR>100次/min)、心动过缓(HR<60次/min)低氧血症、恶心呕吐、鼻干症、鼻出血等不良反应发生情况,记录手术时间、麻醉时间、患者苏醒时间、麻醉药用量以及患者满意程度。
围术期低氧血症诊断标准(参照文献略作修改)[4]:无,SpO2≥95%;轻度缺氧,90%≤SpO2<95%;重度缺氧,75%≤SpO2<90%或SpO2持续低于90%超过60 s。
1.4 统计学方法 采用SPSS 13.0统计软件,所有资料以“均数±标准差”表示。计数资料组间两两比较采用独立样本t检验,组内及组间不同时点比较采用重复测量数据的方差分析。计数资料的统计比较釆用2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 两组患者一般资料包括性别、年龄、身高、体重以及手术时间的比较,差异均无统计学意义(P>0.05),见表1。
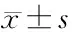
表1 两组患者一般资料的比较
2.2 围术期血流动力学及SpO2变化 两组患者的MAP、HR在组内各时间点比较差异无统计学意义(P>0.05);与T0相比,两组患者SpO2在T1、T2时间点差异有统计学意义(P<0.05)。组间比较,MAP相同时间点比较差异均无统计学意义(P>0.05);HR在T1时间点比较差异有统计学意义(P<0.05);SpO2在T1和T2时间点比较差异有统计学意义(P<0.001)。见表2。
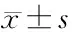
表2 两组患者围术期MAP、HR、SpO2的比较
2.3 手术期间的呼吸情况 两组患者均无临时需要置入喉罩或气管导管的病例。C组患者轻度缺氧发生率为23.3%,重度缺氧发生率为46.7%,但大部分(43.3%)只需开放气道即可改善,仅13%的患者需要临时辅助呼吸。H组轻度缺氧发生率为3.3%,重度缺氧为10.0%,明显优于C组(P<0.001)。H组需要开放气道的发生率为(13.3%),与C组相比差异有统计学意义(P<0.05);需要辅助呼吸的发生率为13.3%,与C组相比差异无统计学意义(P>0.05)。见表3。

表3 各组患者手术期呼吸情况 例(%)
2.4 丙泊酚、瑞芬太尼用量及术后睁眼时间 两组丙泊酚、瑞芬太尼用量及睁眼时间的比较均无统计学意义(P>0.05),见表4。
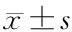
表4 两组患者丙泊酚、瑞芬太尼用量及睁眼时间的比较
2.5 患者满意度及术中不良反应 两组患者围术期满意度均为100%非常满意,差异无统计学意义(P>0.05);C组与H组的不良反应发生率分别为13%(4/30)和10(3/30),不良反应的比较差异无统计学意义(P>0.05)。
3 讨论
纤支镜检查是呼吸科常用的诊疗手段,虽然手术短小时间不长,但气管刺激强烈,患者难以耐受,对麻醉的需求强烈。与其他舒适化医疗如无痛胃肠镜、无痛人流不同,纤支镜检查涉及到气道,传统麻醉方式为安全起见,常采用喉罩或气管内全麻。虽然保障了患者安全,但恢复期长且费用较高,不符合目前快速康复的理念[5-6]。本研究尝试HFNC结合全静脉非插管全麻模式应用于纤支镜检查,结果表明临床效果比较满意。
丙泊酚复合瑞芬太尼是门诊或短小手术常见的麻醉用药组合,优点是起效快、镇静镇痛作用强、苏醒快速完全;但该方法有较高的呼吸抑制发生率,有一定的安全顾虑,特别是涉及气道的手术[7-8]。HFNC是近些年来发展的呼吸支持新技术,可迅速大幅提高吸入氧浓度最高至100%、有效改善氧合,可以使患者在无自主呼吸的情况下保持较长的满意氧合状态;同时具有加温加湿功能,患者耐受性好[9-10]。HFNC改善通气的机制,现在认为主要有以下两点:一是“窒息弥散氧合(apneic diffusion oxygenation)”效应[11-12],即HFNC可使上呼吸道与肺泡间、肺泡与肺毛细血管间的O2压差梯度、从而驱动氧气由上呼吸道向肺毛细血管弥散,二是, HFNC可在口咽腔和上呼吸道形成低水平的PEEP,可促进氧气的弥散,从而在自主呼吸较弱或暂停的状态下维持氧合[13-14]。
本研究将丙泊酚复合瑞芬太尼全静脉麻醉和HFNC相结合应用于纤支镜检查术,期望两者取长补短,在取得有效麻醉和快速苏醒的基础上,同时有效提高其安全性。结果显示,两组患者均顺利在非插管全静脉麻醉下完成了手术,无中途需要气管插管病例。两组的手术时间、麻醉药物用量、苏醒时间、不良反应、满意度等均无明显差异,但H组术中的呼吸相关指标大幅优于C组,证实HFNC用于纤支镜手术的麻醉可有效改善患者的氧合状况,提高手术麻醉的安全性。两组患者的MAP均保持平稳,差异无统计学意义(P>0.05)。HR比较仅T1时间点比较差异有统计学意义(P<0.05),可能和此时间点氧合状态差异有关。
在使用HFNC过程中,因为过高的气流会导致患者感觉不适,所以在患者清醒状态下流量不宜过高,20 L/min是能够接受的高限值,可待患者入睡后逐步提升到40 L/min。高流量氧气可导致鼻黏膜干燥,必须加温湿化最好至100%,对应的温度为37℃[4]。但此温度患者有灼热感,清醒状态下可从34℃起步,待麻醉后逐步调整至37℃。另外,在纤支镜手术过程中,因共用气道,术者在操作可能会导致HFNC的鼻导管脱落,导致患者意外缺氧,术中麻醉医师需密切关注。尤其需要注意的是,尽管HFNC可以大幅改善氧合状态,但两组患者需要辅助呼吸的发生率无明显差异,提示HFNC对于严重的呼吸抑制并不能完全解除。术中需加强监护,做好辅助/控制呼吸的准备。
综上所述,HFNC用于非插管全静脉麻醉下纤支镜检查术可有效改善患者氧合状态,提高手术麻醉的安全性,有较高的临床使用价值。
