非小细胞性肺癌IMRT放疗后发生放射性肺损伤情况及影响因素
2021-09-23黄行志刘高曾建伦鲁志兵
黄行志,刘高,曾建伦,鲁志兵
(萍乡市人民医院肿瘤科,江西 萍乡 337000)
非小细胞性肺癌(non-small cell lung cancer,NSCLC)为临床常见的肺癌类型,多见于吸烟或被动吸烟人群,且发病具有年轻化趋势,主要表现为咯血、胸痛、呼吸困难等症状[1]。目前,临床治疗非小细胞性肺癌多采用化学、放射治疗等,而调强适形放射治疗(intensity modulated radiation therapy,IMRT)是在三维适形放疗的基础上演变而来的放疗手段,可通过精准量化控制肿瘤照射剂量降低对正常组织的损伤,增强肺癌的治疗效果[2]。相关研究表明,多数患者在行IMRT放疗后会出现不同程度的放射性肺损伤(radiation induced lung injury,RILI),严重影响患者预后[3]。因此,及时明确NSCLC患者IMRT放疗后发生RILI的相关因素,并予以针对性的干预措施尤为重要。鉴于此,本研究旨在分析NSCLC患者行IMRT放疗后发生IMRT的影响因素,为改善患者预后提供依据,现报道如下。
1 资料与方法
1.1 临床资料 选取2017年5月至2020年5月于本院行IMRT治疗的NSCLC患者80例为研究对象。其中男49例,女31例;年龄45~81岁,平均年龄(61.45±4.64)岁;BMI 21~28 kg/m2,平均(25.37±2.19)kg/m2;肿瘤位置:中上肺49例;下肺31例;病理类型:鳞状细胞癌54例,腺癌26例;TNM分期:Ⅰ期18例,Ⅱ期24例,Ⅲ期38例。本研究获得医院医学伦理委员审核批准。
1.2 纳入及排除标准 纳入标准:均符合《中华医学会肺癌临床诊疗指南(2018版)》[4]中相关诊断标准且经病理学检查确诊为非小细胞肺癌;卡氏评分(Karnofsky,KPS)≥60分;初次采用根治性放疗,且治疗模式为IMRT放疗;患者及家属均签署知情同意书。排除标准:存在肝肾功能障碍;放疗过程中出现远处转移;放疗后随访时间<3个月;严重神经功能障碍;放疗期间进行手术治疗;语言沟通能力障碍。
1.3 方法
1.3.1 治疗方法 ①所有患者均予以IMRT放疗:取仰卧位,使用水解塑料成型技术将患者固定,使其双臂交叉抬至额顶;患者保持平静呼吸,采取螺旋电子计算机断层扫描(CT),扫描范围为颈中线至膈肌下3 cm,层厚为3 mm;获取定位图像后核准Z线值、患者体表标记点的坐标参数与重复摆位读数,将定位扫描所获得的图像上传至Pinnacle 3治疗计划系统。靶区勾画:在CT图像的肺组织窗逐层勾画大体肿瘤体积(gross tumor volume,GTV),腺癌GTV外放8 mm得到临床靶区(clinical target volume,CTV),鳞癌GTV外放6 mm得到CTV,将CTV外扩5 mm可得到计划靶区(planning target volume,PTV)。若患者的CTV较大或肺功能较差,应根据其呼吸幅度手动修改CTV,适当加大PTV的外扩范围,最大为10~15 mm。放射剂量为45~70 Gy,每次1.8~2.1 Gy,每周5次。不同组织剂量范围:肺V30≤20%,肺V20≤25%,肺V5≤65%,脊髓Dmax≤45 Gy。连续放疗5~7周。②化疗方案:于化疗第1天缓慢静脉滴注紫杉醇注射液(辰欣药业股份有限公司,生产批号:20161002、20181103,规格:10 mL∶60 mg)150 mg/m2,于化疗第1~4天静脉滴注顺铂注射液(锦州九泰药业有限责任公司,生产批号:20161101、20180801,规格:10 mg)70 mg/m2,21 d为1个周期,其中38例患者为同期化疗,与放疗同期进行,治疗2~6个周期;其他42例患者采用新辅助化疗,在放疗前实施化疗,治疗3个周期后予以放疗。
1.3.2 IMRT放疗后发生RILI的判定 RILI诊断标准[5]:①肺部受照剂量为8 Gy以上,且发生于首次放疗后6个月内;②CT影像学改变主要表现为照射区域的斑片影、肺实变影、条索影、蜂窝样改变、通气支气管征,且少部分患者在照射区域改变的同时,伴有放射区域外的对应影像学变化;③至少出现发热、气短、咳嗽等临床症状之一,且上述症状为放疗后出现或明显加重,或经放疗减轻、消失后重新出现甚至加重,轻者为活动后气促,重者平静呼吸时亦气短,且部分患者存在发热现象;④排除下列因素导致的上述3项:肺部真菌或病毒感染、药物性肺炎、心源性疾病、肺梗死、肿瘤进展、贫血等。
1.3.3 基线资料 统计所有患者的基线资料,包括性别(男、女)、年龄、糖尿病(有、无)、慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)(有、无)、KPS、病理类型(鳞癌、腺癌)、肿瘤位置(上中肺、下肺)、化疗方式(同期化疗、新辅助化疗)、化疗周期数、肿瘤分期(Ⅰ期、Ⅱ期、Ⅲ期)、总放疗剂量、GTV、PTV与V20等。糖尿病判定标准:①两次空腹血糖≥7.8 mmol/L;②第1次口服75 g葡萄糖耐量试验1~2 h血糖均≥11.1 mmol/L,或重复1次空腹血糖≥7.8 mmol/L。COPD判定标准:①长期吸烟史或职业、环境有害物质接触等高危因素史;②慢性咳嗽、胸闷、喘息、咳痰或呼吸困难;③不完全可逆性气流受限[即支气管舒张试验第1秒用力呼气容积(FEV1)<80%预计值];④排除其他心肺疾病,如支气管扩张、支气管哮喘、充血性心衰、间质性肺炎等。肿瘤分期参照《临床疾病诊断与疗效判断标准》[5]中TNM分期内容,包括Ⅰ期、Ⅱ期、Ⅲ期。
1.4 统计学方法 采用SPSS 24.0统计学软件进行数据分析,计数资料以[n(%)]表示,行χ2检验,计量资料以“±s”表示,行t检验,等级资料采用秩和检验;NSCLC患者行IMRT放疗后发生RILI的影响因素采用Logistic回归分析检验;以P<0.05为差异有统计学意义。
2 结果
2.1 NSCLC患者行IMRT放疗后RILI发生情况 初次放疗后90 d内,80例非小细胞性肺癌患者行IMRT放疗后发生RILI 29例,发生率为36.25%。
2.2 NSCLC患者行IMRT放疗后发生RILI的单因素分析单因素分析结果显示,NSCLC患者发生RILI不受年龄、性别、糖尿病、KPS评分、病理类型、肿瘤位置、化疗周期数、肿瘤分期的影响,但可能受COPD、化疗方式、总放疗剂量、GTV、PTV、V20的影响(P<0.05),见表1。

表1 NSCLC患者行IMRT放疗后发生RILI的单因素分析Table 1 Univariate analysis of RILI after IMRT radiotherapy in patients with NSCLC
2.3 NSCLC患者行IMRT放疗后发生RILI影响因素的Logistic回归分析 以NSCLC患者RILI状况为因变量,发生为“1”,未发生为“0”,以单因素分析结果显示为可能的影响因素纳为自变量并赋值,见表2。Logistic回归分析,COPD、化疗方式、总放疗剂量、GTV、PTV及V20均为NSCLC患者行IMRT放疗后发生RILI的影响因素(OR>1,P<0.05),见表3。

表2 自变量说明Table 2 Argument description
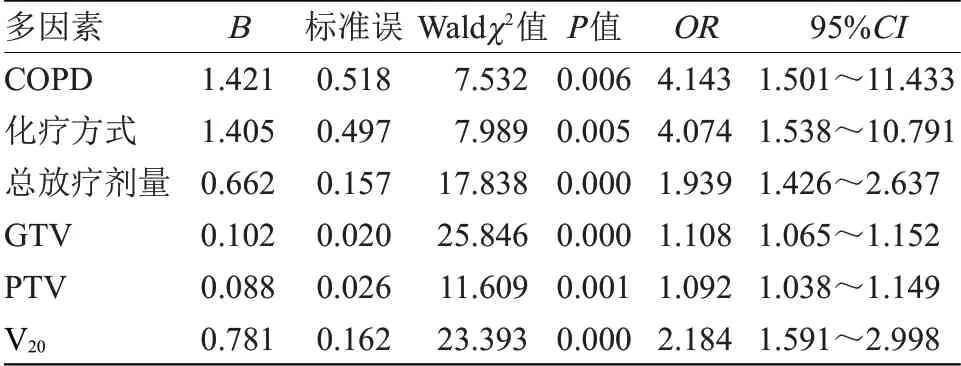
表3 NSCLC患者行IMRT放疗后发生RILI的影响因素的Logistic回归分析Table 3 Logistic regression analysis of influencing factors of RILI after IMRT radiotherapy in patients with NSCLC
3 讨论
NSCLC为肺泡或支气管黏膜上常见的恶性肿瘤,其发病机制较为复杂,多与吸烟、电离辐射、遗传等因素有关,早期无明显症状,晚期多伴有痰血、呼吸困难等临床表现。目前,IMRT放疗为治疗NSCLC的一线方案,但部分患者在放疗后易出现不同程度的RILI,包括早期急性RILI和后期的肺纤维化,一般表现为气促、干咳等,严重者可因呼吸衰竭导致病死[6]。因此,准确分析NSCLC患者放疗后发生RILI的影响因素并予以提早干预对改善患者预后具有重要意义。
本研究中,80例NSCLC患者行IMRT放疗后发生RILI 29例,发生率为36.25%,且经初步单因素与进一步的多项Logistic回归分析发现,合并COPD、同期化疗、总放疗剂量较大、GTV、PTV体积大及V20水平高均为造成NSCLC患者IMRT放疗后发生RILI的影响因素。分析影响因素:①原发病灶处合并COPD患者肺功能相对较低,且由于NSCLC的影响,全身器官与机体免疫力较差,进而导致肺部更易受射线损伤,增加RILI的发生率。因此,早期对患者的肺功能进行密切检测,对于合并COPD的NSCLC患者予以机械通气或药物干预控制病情,可有效降低IMRT放疗后RILI发生率。②同期化疗可影响患者的肺功能,虽化疗药物对放疗具有增敏作用,但同时也加重了肺组织的负担,导致肺部的正常弥散功能受损。有研究发现,肺癌患者采用放疗同步化疗会降低肺部弥散能力,且降低幅度比单纯放疗患者更显著[7]。因此,应合理制定放疗计划,保护NSCLC患者的正常肺组织,减轻化疗药物对肺部组织的损伤。③V20是指肺部组织接受大于20 Gy照射剂量的体积占总体积的百分比,当V20水平提高则反映放疗照射剂量过高,进而加重肺功能受损,引起RILI的发生。因此,根据患者的实际情况,合理调整放疗剂量可有效减少IMRT放疗后RILI的发生。④GTV是临床或影像学可见的肿瘤,主要包括转移淋巴结、原发病灶或其他转移灶,通过给予GTV一定的照射剂量可实现对肿瘤的局部控制。而PTV指计划靶区,表示临床靶区因靶体积的移动、摆位活体位的重复性所出现的误差,PTV的水平在一定程度上决定照射野面积大小,而肺部所受照射剂量或体积比例的增加可直接加重放射性反应。因此,根据GTV、PTV情况及时调整吸收剂量可有效降低NSCLC患者IMRT放疗后RILI发生率,对患者的预后改善具有重要意义。唐正中等[8]研究表明,行三维适形放射治疗局部晚期NSCLC老年患者,若同期化疗、放疗总剂量高、计划靶体积大,则需高度重视防治RILI,与本研究结果一致。
综上所述,NSCLC患者IMRT放疗后存在一定的RILI发生率,且同期化疗、合并COPD、总放疗剂量大、PTV、GTV大、V20处剂量高均可提升RILI发生的风险,早期对患者肺功能予以密切监测、制定合理的放疗计划、严格控制照射剂量可有效改善NSCLC患者预后。
