经一期造瘘口行单孔腹腔镜辅助Soave巨结肠根治术的应用体会
2021-09-23闫军美李三亮石可燕李爱武王兆阳
闫军美,李三亮,石可燕,李爱武,王兆阳,王 爱
(1.潍坊市益都中心医院小儿外科,山东 潍坊,262500;2.潍坊市益都中心医院麻醉科;3.青州市王府卫生院超声科;4.山东大学齐鲁医院小儿外科)
先天性巨结肠症是以远端肠壁黏膜下、肌间神经丛内神经节细胞缺如或发育不良为特征的常见消化道发育畸形,其发病率约为1/5000[1],手术是根治新生儿先天性巨结肠的唯一方法[2]。目前腹腔镜辅助巨结肠根治术成为公认的术式,随着腔镜技术越来越成熟,单孔腹腔镜成为流行趋势[3]。然而对于新生儿期因灌肠等治疗效果差或发生结肠穿孔、严重的小肠结肠炎等并发症者,需先行一期造瘘,以挽救患儿生命,经过一段时间的治疗喂养,待条件允许后再行根治手术[4-5]。2017年2月至2020年4月我们为7例新生儿期行结肠造瘘的患儿行经造瘘口单孔腹腔镜辅助Soave巨结肠根治术,手术效果较好。现将体会报道如下。
1 资料与方法
1.1 临床资料 2017年2月至2020年4月收治新生儿期行一期结肠造瘘并经病理确诊为先天性巨结肠的7例患儿,其中5例为长段型巨结肠行横结肠造瘘,2例为常见型行乙状结肠造瘘。7例患儿中男5例,女2例,平均(5.7±1.4)个月,体重平均(7.6±2.0)kg,血液生化指标中血清总蛋白、白蛋白、血红蛋白水平分别为(68.1±6.2)g/L、(46.2±6.6)g/L、(125±11.7)g/L。
1.2 手术方法 麻醉成功后患儿取仰卧位,将腹部连同双下肢一并消毒,消毒后将双下肢用无菌布巾包裹,铺无菌巾,置导尿管排空膀胱。首先进行腹部操作:由造瘘口周围紧贴造瘘口逐层切开游离造瘘口处肠管,将近端及远端肠腔暂时封闭后回纳腹腔(图1)。自造瘘口处置入三通道单孔腹腔镜手术穿刺器,建立气腹(图2),压力维持在8~10 mmHg,三通道穿刺器内置入5 mm腹腔镜与操作器械,腹腔内粘连情况镜下可清晰显示(图3),超声刀仔细游离腹腔粘连及造瘘近远端结肠(图4)。如为常见型巨结肠行乙状结肠造瘘的病例,需向肛门方向充分游离乙状结肠,游离肠管、离断血管时紧贴肠壁游离,避免损伤输尿管及膀胱;近端肠管处理时应充分松解降结肠与腹膜之间的联系,并切断结肠脾区韧带(图5);术中结扎切断左结肠动脉,注意保护侧腹边缘血管弓,以保证近端结肠充足的血液供应,游离正常的结肠肠壁至适当长度,直至可在无张力的状态下顺利经肛门内脱出吻合。如果为长段型巨结肠一期手术时选择横结肠造瘘,除需依次游离乙状结肠、降结肠、结肠脾区外,还应继续充分离断结肠肝区的韧带、松解升结肠及回盲部与侧腹膜之间的联系,使结肠得到充分游离。处理近端肠管时结扎切断中、右结肠动脉,由回结肠动脉的血管弓为升结肠提供血液供应,将已充分游离的升结肠以回结肠动脉系膜为轴心逆时针旋转180度,避免回结肠系摸扭转,保证结肠充足的血液供应,切除阑尾,使回盲部位于肝区,结肠前壁紧贴后腹壁,自肛门拖出吻合。暂时关闭气腹,手术视野转移至会阴区。患儿显露截石位的手术视野,手指缓慢扩肛并进行直肠内消毒,用牵开器呈梅花状将患儿肛门向四周牵开显露齿状线。后壁距齿状线约0.5 cm、前壁距齿状线约1.0 cm处呈环形切开直肠黏膜层,逆行仔细分离黏膜鞘至腹膜返折位置,可见肌鞘呈袖套状包绕于黏膜鞘的周围自肛门内脱出(图6)。切开直肠肌鞘及内部的腹膜,于肌鞘后壁距齿状线上方0.5~1.0 cm处呈V形切开,一并切除多余的肌鞘,防止肌鞘收缩痉挛导致术后肛门狭窄及复发。重新建立气腹,直视下将已游离完成的结肠自肛门拖出,以确保系膜无扭转。关闭气腹,手术视野重新回到会阴部,将结肠全层与直肠黏膜及肌层间断缝合一周。术后留置肛管及腹腔引流管各一根。
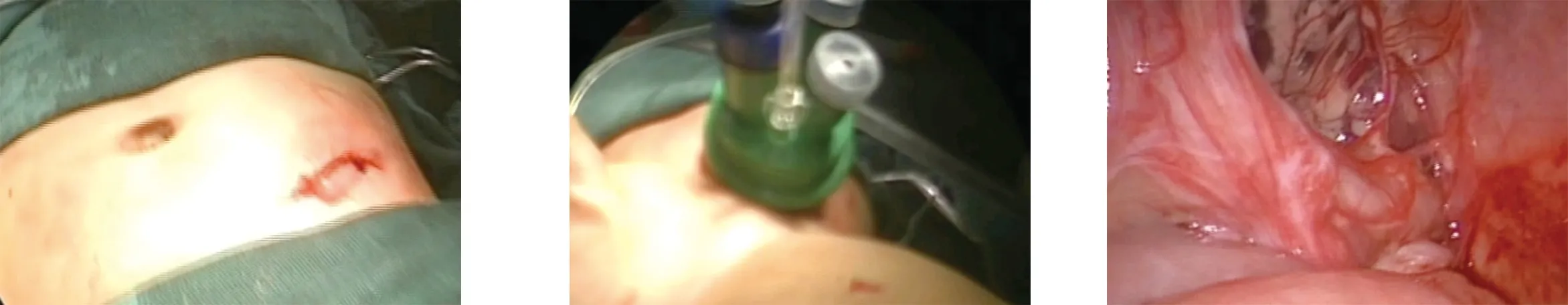
图1 游离造瘘口并关闭瘘口 图2 腹壁原造瘘口置入三通道穿刺器 图3 腹腔内粘连情况

图4 超声刀游离腹腔内粘连 图5 超声刀游离脾结肠韧带 图6 结肠自肛门无张力拖出
1.3 术后管理 术后监护生命体征,早期禁饮食静脉营养维持,静脉给予广谱抗生素联合甲硝唑预防与控制感染,肠蠕动功能恢复后,可拔除胃肠减压管。肛门支架管于术后1周左右拔除,拔除后记录每天排便次数。记录腹腔引流量与性质的变化;注意有无腹腔内出血、腹腔感染、吻合口漏等并发症发生,腹腔引流管引流液逐渐减少,复查腹部超声无明显积液后拔除。术后如有切口感染、吻合口漏、术后肠梗阻、腹腔感染、小肠结肠炎、结肠回缩等并发症发生,需及时处理。
1.4 观察指标 回顾性收集患儿围手术期资料,包括性别、年龄、体重、营养状况、手术时间、出血量、肠功能恢复时间、住院时间,术后并发症包括切口感染、吻合口漏、肠梗阻、腹腔感染、小肠结肠炎及结肠回缩等。
2 结 果
7例手术均取得成功,无中转开腹。术后患儿生命体征平稳,顺利康复出院。手术时间平均(165.7±17.2)min,术中出血量平均(20.7±4.5)mL,术后平均肠功能恢复时间(2.9±1.0)d,术后平均住院(7.2±1.0)d,手术切口均愈合满意,未出现腹腔感染、吻合口漏、小肠结肠炎及结肠回缩等情况;肠蠕动恢复后每日大便排出顺利,无肠梗阻及围手术期死亡病例。
3 讨 论
先天性巨结肠是较常见的先天性消化道畸形,过去的20多年里先天性巨结肠的手术方式经历了多次改良,最早开展的是Swenson术,此后相继开展了Duhamel术、直肠肌鞘内拖出术(Soave术)等[6],各有优缺点,目的是提高疗效、简化手术、减少并发症。Soave术治疗先天性巨结肠操作简单,不损伤盆腔神经与肛门括约肌,是新生儿的最佳手术方法[7]。对于合并严重小肠结肠炎、结肠穿孔等并发症无法行一期根治手术的新生儿,为了挽救生命,必须行一期结肠造瘘,3~6个月后患儿一般状况好转后再行二期巨结肠根治术[5,8]。
先天性巨结肠的腹腔镜手术治疗逐渐开展,Georgeson首先提出腹腔镜辅助巨结肠根治术,腹部创伤与疼痛减轻,术后康复快,越来越受到人们的关注,单孔腹腔镜也开始应用于巨结肠根治术中。通常认为新生儿期行一期造瘘的巨结肠患儿,因腹腔内肠粘连被视为腹腔镜手术的禁忌。但随着腹腔镜技术越来越熟练,我们将单孔腹腔镜应用于新生儿期行一期造瘘后二期行巨结肠根治术的患儿中,一期手术1.5~2 cm的造瘘口刚好可置入三通道操作孔的穿刺器,利用原结肠造瘘口可避免再次切开腹壁,从而减少了创伤,不但达到腹部美容的效果,而且由于腹腔镜手术视野清晰,操作精细,腹腔内膜状粘连显示清晰易于分离,术中副损伤小、出血少,术后肠蠕动恢复加快,术后肠管再粘连的几率小。腹腔镜视野不受手术切口的限制,结肠脾区、肝区、盆腔的较深位置可得到很好的显露,在避免反复牵拉肠管的情况下可充分切除、游离肠管。正常结肠如果游离不充分可导致拖下结肠存在张力,不仅影响结肠的正常蠕动,同时也是引起术后结肠回缩最主要的原因。腹腔镜下足够长度的正常结肠游离可保证结肠在无张力的情况下自肛门拖出,有效避免术后结肠回缩的发生。腹腔镜的放大作用可使肠系膜血管的显示更加清晰,为选择性的肠系膜血管离断及动脉弓的保护提供了更加可靠的保障。此外,自肛门拖出结肠是在腹腔镜监视下进行,直视下拖出结肠可有效避免结肠及肠系膜血管的扭转,进而避免结肠扭转对肠蠕动功能及结肠血液供应的影响[9]。结肠蠕动功能受损可导致大便排出不畅,潴留的大便中水分被结肠重吸收,进一步引起大便干结及便秘的发生。因此,不管是正常结肠的无张力拖出还是拖下结肠的充足血液供应,均可有效避免结肠蠕动功能的受损,结肠中粪便顺利排空,从而降低术后便秘及小肠结肠炎的发生率。本研究结果显示,肛门的过度牵拉可影响术后肛门功能[10],腹腔镜下充分游离直肠上段及乙状结肠,减少了直肠黏膜外分离的时间及肛门过度牵拉的持续时间,避免了因肛门过度牵拉对肛门功能的影响[11],正常结肠无张力的拖出及减少肛门过度牵拉均是避免日后高张力污便的有效措施。同时直肠上段的腹腔内游离使得直肠肌鞘保留更短,更加有效地避免了肛门狭窄的发生。
总之,先天性巨结肠一期造瘘术后经造瘘口行单孔腹腔镜辅助Soave巨结肠根治术维持了经典巨结肠根治术的原理,改变了手术途径,是安全、可行的。但经原造瘘口行单孔腹腔镜巨结肠根治术的手术难度较大,需要熟练的腹腔镜操作为基础;其次,因严重的小肠结肠炎、结肠穿孔、患儿一般身体状况差或合并其他疾病不能耐受一期根治手术行一期肠造瘘术的情况相对较少,本研究病例数量有限,尚需进一步积累经验。
