235 例单侧全髋关节置换术后患者社会疏离现状及影响因素分析
2021-09-16苏晓慧陈文月魏敏
苏晓慧,陈文月,魏敏
(南京鼓楼医院a.骨关节科;b.伤口护理室,江苏 南京 210036)
社会疏离(social isolation)是指个体因各种原因形成消极否定态度而导致的一种自动疏远和隔离的心理和行为表现[1-2]。 社会疏离易引发个体的负性情绪,进一步影响其社交功能,从而影响其生活质量[3]。全髋关节置换术是髋关节疾病终末治疗的有效方法。 术后患者会经历不同程度的疼痛、功能障碍,且需要进行持续的康复训练才能最大程度恢复关节功能[4-6]。 对于术后患者,其结局指标不仅仅包括生理功能,还包括心理和社会等方面。国外研究显示,在髋关节置换术后患者中,社会疏离的发生率达21.8%[7-8]。国内目前仅有针对肿瘤患者社会疏离的研究报道[1],无法全面反映其他类型病种患者的社会疏离现状,相关研究还有待进一步深入。 本研究拟调查单侧全髋关节置换术后患者社会疏离现状, 并分析其影响因素, 以期为有效改善单侧全髋关节置换术后患者出院后结局提供一定的参考和依据。
1 对象与方法
1.1 研究对象 采用便利抽样方法, 抽取2019 年1—12 月在南京市某三级甲等医院骨科门诊复查的单侧全髋关节置换术后患者作为研究对象。 纳入标准:(1)年龄≥18 岁;(2)影像学检查确诊为髋关节疾患, 初次行单侧全髋关节置换术≥1 个月;(3)知情同意,自愿参加本研究。排除标准:(1)计划接受髋关节翻修手术;(2)有精神疾患;(3)合并患有其他严重疾病。采用经验法计算样本量,考虑样本量为自变量数量的5~10 倍[9],本研究自变量20 个,考虑失访率20%,故计划纳入240 例样本;实际纳入235 例。本研究通过南京鼓楼医院医学伦理委员会审核(2018R000217)。
1.2 研究工具
1.2.1 一般资料调查表 自行设计, 包括年龄、性别、文化程度、婚姻状况、家庭经济状况、居住地、医疗付费方式、居住状况、髋关节疾患类型、自评健康状况、既往手术经历、髋关节置换术后有无并发症、术前有无跌倒史。
1.2.2 一般疏离感量表 (General Alienation Scale,GAS) 由Jessor 等[10]于1977 年编制,主要用于测量个体的孤立感与对参与活动的不确定感, 量表Cronbach α 系数为0.8[11]。 中文版由吴霜等[11]于2014年翻译及跨文化调适,用于评估老年人群,结果显示量表的Cronbach α 系数为0.77。 该量表包括他人疏离感(5 个条目)、怀疑感(4 个条目)、自我疏离感(3个条目)和无意义感(3 个条目),共4 个维度15 个条目。均采用Likert 4 级评分法, 从“非常不同意”到“非常同意”分别赋值1~4 分。 总分15~60 分,得分越高表示受试对象的疏离感程度越高。 本研究中该量表的Cronbach α 系数为0.813。
1.2.3 修订版跌倒效能量表 (Modified Fall Efficacy Scale,MFES) 由Hill 等[12]于1996 年编制,主要用于测试老年人完成指定活动内容时的平衡信心,量表Cronbach α 系数为0.95。 中文版由郝燕萍等[13]于2007 年翻译及跨文化调适,用于评估老年人群,量表的Cronbach α 系数为0.977。 该量表包括室内活动(9 个条目)和室外活动(5 个条目),共2 个维度14个条目。 均采用Likert 11 级评分,0~10 分依次代表“一点信心也没有”到“有充足的信心”。 计算所有条目均分,得分越低代表受试对象完成指定活动内容时的平衡信心越不足。 本研究中该量表的Cronbach α系数为0.842。
1.2.4 HSS 髋关节评分表(Hospital for Special Surgery Knee Score,HSS) 由Harris 等[14]于1969 年研制,用于医护人员评估患者髋关节功能情况, 量表的Cronbach α 系数为0.89。杜炯等[15]2014 年汉化,用于全髋关节置换患者的髋关节功能评估, 经检验评分表总Cronbach α 系数为0.811。 该评分表包括疼痛(30 分)、功能(22 分)、关节活动度(18 分)、肌力(10分)、髋关节屈曲畸形(10 分)、髋关节稳定性(10 分),共6 个条目。 总分0~100 分,得分越高说明受试对象的髋关节功能越好。 本研究中该评分表的Cronbach α 系数为0.821。
1.2.5 Groningen 骨科社会支持量表(Groningen Orthopaedic Social Support Scale, GP-SSS) 源量表由荷兰的Akker-Scheek 等[16]于2004 年研制,用于评估骨科术后患者获得的社会支持情况, 量表的Cronbach α 系数为0.89。 盛晓娟等[17]于2019 年汉化, 用于评估髋关节或髋关节置换术后患者社会支持情况,量表总Cronbach α 系数为0.863。 该量表包括2 个维度12 个条目,即感知社会支持(7 个条目)和工具性支持(5 个条目)。 均采用Likert 4 级评分法,按“从来没有”到“经常”分别赋值0~3 分。 总分0~36 分,得分越高,提示受试对象的社会支持情况越好。 本研究中该量表的Cronbach α 系数为0.833。
1.3 研究方法 本研究采用问卷调查方法,研究者在单侧全髋关节置换术后患者门诊复查时发放问卷。首先,采用统一的指导语向符合标准的受试对象介绍研究目的、意义及问卷填写方法,在获得其知情同意后,发放问卷。 其中HSS 髋关节评分由医生填写,其余内容由受试者个人完成。因视力不佳无法自行作答的受试者,研究者协助阅读题目,研究者根据受试者回答结果代为填写相应内容, 并由受试者确认填写内容。 问卷完成后,由研究者核对作答无遗漏后,当场收回。 共发放问卷240 份,回收有效问卷235份,有效回收率为97.9%。
1.4 统计学方法 采用SPSS 20.0 分析数据。 计量资料经正态性检验,正态分布的数据采用均数±标准差描述, 偏态分布的数据采用中位数和四分位数描述;计数资料采用频数、构成比描述;计量资料的组间比较采用两独立样本t 检验或单因素方差分析;社会疏离与跌倒效能、 髋关节功能和社会支持的相关性采用Pearson 相关性分析检验; 髋关节置换术后患者社会疏离的影响因素采用多元线性回归分析。 检验水准α=0.05。
2 结果
2.1 一般资料 235 例单侧全髋关节置换术后患者,年龄(69.28±7.78)岁,其中男80 例(34.0%),女155 例(66.0%); 文化程度多为初中及以下,167 例(71.1%);多为已婚,149 例(63.4%);家庭经济状况:不佳121 例(51.5%),一般84 例(35.7%),良好30 例(12.8%);居住地多为城市,183 例(72.3%);医疗付费方式多为城镇居民基本医疗保险,177 例(75.3%);居住状况:独居85 例(36.2%),与配偶居住70 例(29.8%),与子女居住80 例(34.0%);125 例(53.2%)自评健康状况不佳;46 例(19.5%)有髋关节置换术后并发症;73 例(31.1%)既往有手术经历;143 例(60.9%)有术前跌倒史,其中85 例(36.2%)为跌倒造成股骨颈骨折。
2.2 本组单侧全髋关节置换术后患者社会疏离、跌倒效能、髋关节功能和社会支持量表得分情况 本组单侧全髋关节置换术后患者社会疏离总分为(51.09±3.34)分,修订版跌倒效能量表总均分为(5.04±2.26)分,HSS 髋关节评分总分为(70.45±7.95)分,Groningen 骨科社会支持量表总分为(20.81±4.93)分。 各维度得分情况见表1。
表1 本组单侧全髋关节置换术后患者社会疏离、跌倒效能、髋关节功能和社会支持量表得分情况(n=235,±S,分)
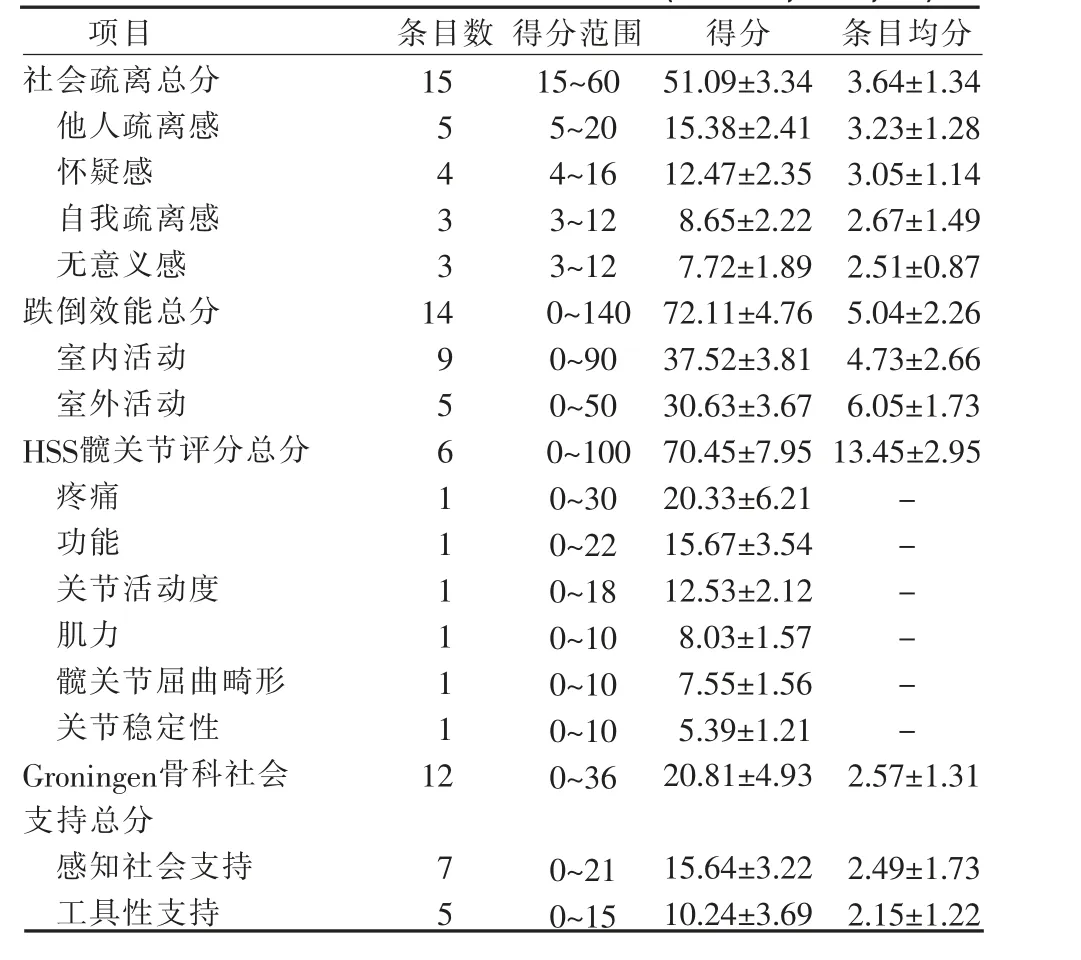
表1 本组单侧全髋关节置换术后患者社会疏离、跌倒效能、髋关节功能和社会支持量表得分情况(n=235,±S,分)
项目社会疏离总分他人疏离感怀疑感自我疏离感无意义感跌倒效能总分室内活动室外活动HSS髋关节评分总分疼痛功能关节活动度肌力髋关节屈曲畸形关节稳定性Groningen骨科社会支持总分感知社会支持工具性支持条目数15 5433 14 956111111条目均分3.64±1.34 3.23±1.28 3.05±1.14 2.67±1.49 2.51±0.87 5.04±2.26 4.73±2.66 6.05±1.73 13.45±2.95——--12得分范围15~60 5~20 4~16 3~12 3~12 0~140 0~90 0~50 0~100 0~30 0~22 0~18 0~10 0~10 0~10 0~36得分51.09±3.34 15.38±2.41 12.47±2.35 8.65±2.22 7.72±1.89 72.11±4.76 37.52±3.81 30.63±3.67 70.45±7.95 20.33±6.21 15.67±3.54 12.53±2.12 8.03±1.57 7.55±1.56 5.39±1.21 20.81±4.93 2.57±1.31 75 0~21 0~15 15.64±3.22 10.24±3.69 2.49±1.73 2.15±1.22
2.3 不同特征单侧全髋关节置换术后患者社会疏离总分的比较 将本组单侧全髋关节置换术后患者按年龄、性别、文化程度、婚姻状况、家庭经济状况、居住地、医疗付费方式、居住状况、自评健康状况、既往手术经历、术后有无并发症、术前有无跌倒分组,比较其社会疏离总分。 结果显示:不同文化程度、婚姻状况、居住地、医疗付费方式、自评健康状况、既往手术经历、术后有无并发症、术前有无跌倒史的单侧全髋关节置换术后患者,其社会疏离总分比较,差异均无统计学意义(P>0.05);不同年龄、性别、家庭经济状况、居住方式的单侧全髋关节置换术后患者,其社会疏离总分比较,差异均有统计学意义(P<0.05),见表2。
表2 不同特征单侧全髋关节置换术后患者社会疏离总分的比较(n=235,±S,分)
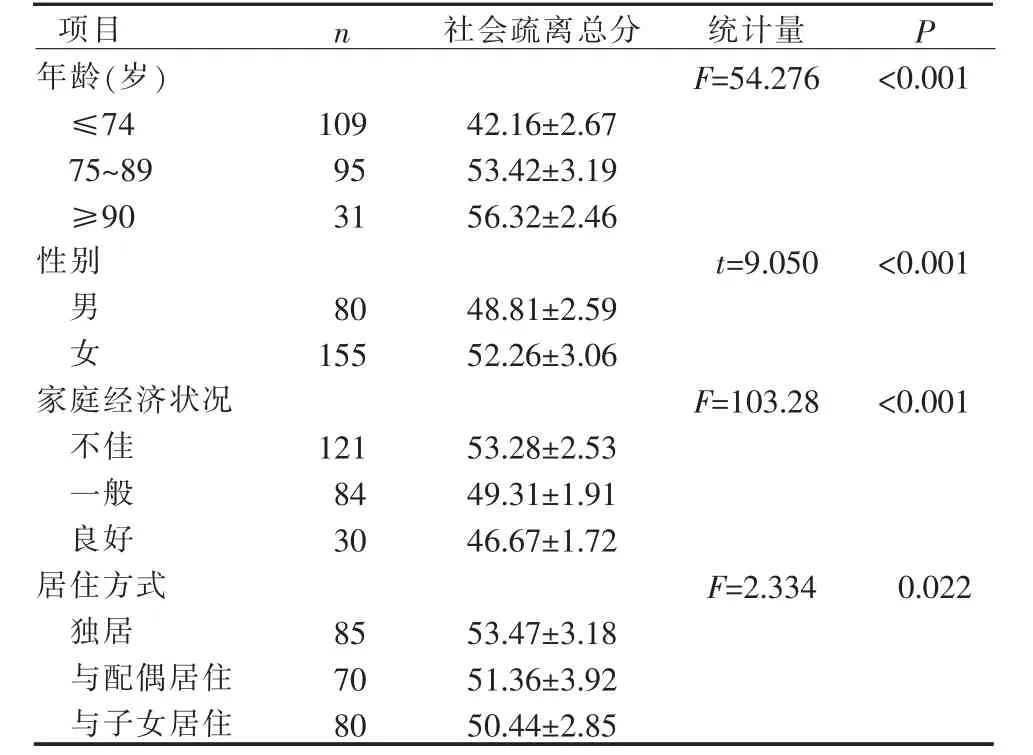
表2 不同特征单侧全髋关节置换术后患者社会疏离总分的比较(n=235,±S,分)
项目年龄(岁)≤74 75~89≥90性别n 社会疏离总分 统计量F=54.276 P<0.001 109 95 31 42.16±2.67 53.42±3.19 56.32±2.46 t=9.050<0.001男女80 155 48.81±2.59 52.26±3.06家庭经济状况不佳一般良好居住方式独居与配偶居住与子女居住F=103.28<0.001 121 84 30 53.28±2.53 49.31±1.91 46.67±1.72 F=2.334 0.022 85 70 80 53.47±3.18 51.36±3.92 50.44±2.85
2.4 本组单侧全髋关节置换术后患者社会疏离与跌倒效能、髋关节功能、社会支持量表的相关性分析
Pearson 相关性分析结果显示, 髋关节置换术后患者社会疏离量表总分与患者跌倒效能总分呈负相关(r=-0.451,P<0.01),HSS 髋关节功能评分总分呈负相关(r=-0.659,P<0.01),与Groningen 骨科社会支持总分为呈相关(r=-0.501,P<0.01)。 相关分析矩阵见表3。
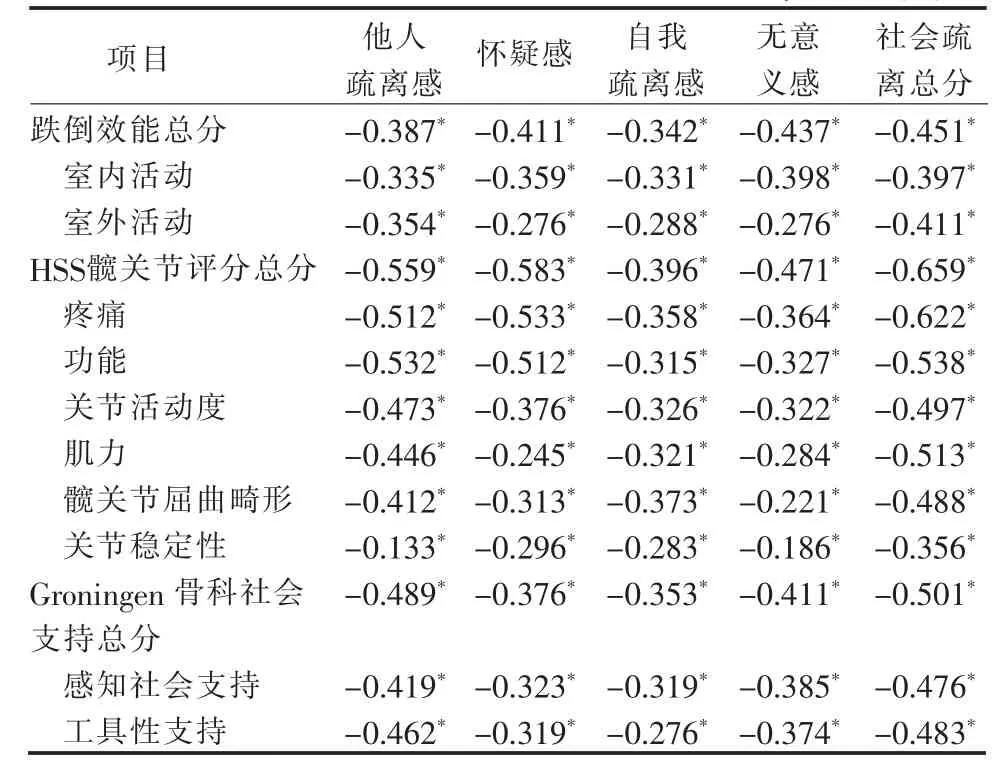
表3 本组单侧全髋关节置换术后患者社会疏离与跌倒效能、髋关节功能、社会支持量表的相关性分析(n=235,r)
2.5 本组单侧全髋关节置换术后患者社会疏离影响因素的多元线性回归分析 以社会疏离总分为因变量, 以单因素分析及相关性分析中有统计学意义的7 个变量(年龄、性别、家庭经济状况、居住方式、跌倒效能总分、 髋关节功能评分总分、 社会支持总分)作为自变量,进行多元线性回归分析。 共线性诊断显示:各模型的容忍度为0.671~0.875,方差膨胀因子为1.143~1.877,考虑自变量之间不存在多重共线性。结果显示,年龄、家庭经济状况、术后髋关节功能评分总分、 跌倒效能总分和社会支持总分进入回归方程(P<0.001),共解释总变异的62.3%,见表4。
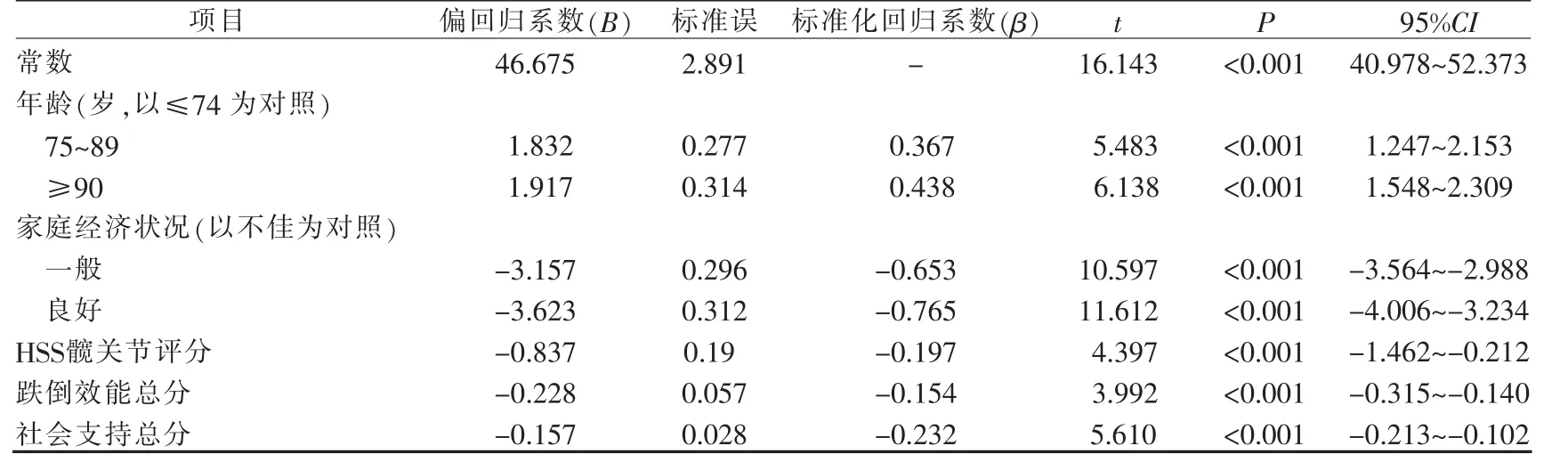
表4 本组单侧全髋关节置换术后早期患者社会疏离影响因素的多元线性回归分析(n=235)
3 讨论
3.1 本组单侧全髋关节置换术后患者社会疏离处于较高水平 本研究结果显示, 本组单侧全髋关节置换术后患者社会疏离总分为(51.09±3.34)分,与量表总分中间值37.50 分比较,处于较高水平;高于国内一般老年人和国外关节置换术后老年人中的调查结果, 可能与患者出院后的去向和随访时间存在差异有关[7-8,18-19]。 本研究选取的是术后到门诊复查的单侧全髋关节置换术后患者,经历过手术后,患者尚处于身心的应激状态,伴有身体疼痛的同时,还需要对术后生活进行重新适应,因而社交意愿大大降低,体验到无助、挫折、无意义感,导致社会疏离水平较高[7-8]。 其次,本研究接受调查的患者正处于康复锻炼期, 其关节功能尚未完全恢复, 因而在客观条件上,存在不同程度的行走障碍,限制了患者外出活动的时间和频率;患者主观上,因为行动不便,会出现焦虑抑郁,自我效能水平降低,双重作用下,大大减少了患者与外界的互动联系, 因而造成了社会疏离程度的增高[20]。 此外,本组患者出院后的居住状况均为家庭,而在我国传统观念中,出院患者需要在家静养,减少外出[6],因而将患者限制在了相对封闭单一的家庭环境中,也导致了其与外界接触机会减少,日常人际交往频率降低,故增加了社会疏离感。
3.2 本组单侧全髋关节置换术后患者社会疏离的影响因素
3.2.1 年龄 本研究结果显示,年龄是单侧全髋关节置换术后患者社会疏离的主要影响因素, 即以≤74岁老年人为参照,75~89 岁及≥90 岁(B=1.832,1.917,均P<0.001)的老年人社会疏离得分越高;与Courtin等[2]的研究结果一致。 究其原因,患者年龄越大,其肌肉弹性和肌纤维数量越少, 术后关节活动度和肌肉力量的恢复相对越慢[21],影响患者独立行走和步行能力的恢复速度, 从而使患者在术后仍然会因为行走能力的限制,无法立刻参与更多的社会活动,导致社会疏离。Ravesloot 等[20]的研究表明,老年人年龄越大,对于新事物的接受度越低。单侧全髋关节置换术后早期就要开始进行康复训练,而老年患者仍坚持传统保守的养生观念,即术后需要静养,不宜过早过多的活动,因而主动限制了自身对于社会活动的参与,减少了社交活动的机会,因而导致了社会疏离[22-23]。
3.2.2 家庭经济状况 本研究结果显示, 以家庭经济状况不佳的患者为参照, 家庭经济状况一般及良好(B=-3.157,-3.623,均P<0.001)的单侧全髋关节置换术后患者,其社会疏离得分较低;与叶丛蕾等[18]研究结果一致。究其原因,对于单侧全髋关节置换术而言,患者术后需要康复锻炼和他人照护,整体治疗护理的成本大, 对于家庭经济状况不佳的患者是一笔不小的经济负担, 患者可能因此出现消极的应对方式,不能与外界进行正常互动,造成社会疏离[20]。而家庭经济状况良好的患者, 能够承担相关的经济开支,且往往有较强的健康意识,在术后积极主动寻求康复锻炼的机会, 愿意保持与主流社会群体的密切关系,积极参与各类与外界的互动,与他人维持较好的社交关系,因而社会疏离水平较低[18]。
3.2.3 术后髋关节功能状况 本研究结果显示,单侧全髋关节置换术后患者HSS 得分越低,其社会疏离得分越高(B=-0.837,P<0.001),与Landeiro 等[8]研究结果类似。 单侧全髋关节置换术后患者髋关节功能得分较低, 则提示患者仍存在行走能力障碍和疼痛,需要借助辅助器具行走活动,使患者仍存在较多不便,从而被封闭在相对固定的生活环境中,限制了患者外出活动, 影响了患者与周围环境的互动。 此外,使用辅助器具帮助行走,也影响了患者的自我形象和自我认知[20],使其降低了自信心,主动避免与他人社交,从而导致了社会疏离。
3.2.4 跌倒效能 本研究结果显示, 单侧全髋关节置换术后患者跌倒效能水平越高, 其社会疏离得分越低(B=-0.228,P<0.001);与Siviero 等[24]的研究结果一致。 单侧全髋关节置换术患者中,有60.9%的患者是由于术前跌倒导致股骨颈骨折, 这部分患者可能对跌倒存在害怕心理;同时,单侧全髋关节置换术患者在术后需要一段时间的康复锻炼,在此期间,患者客观上存在平衡能力和下肢力量不足的问题,因而主观上患者可能也存在害怕跌倒的心理, 即跌倒效能较低[25]。 长此以往,患者越担心发生跌倒,越容易自我限制日常室内外的活动, 减少日常人际交往的频率;而活动越少,越容易降低身体平衡能力,进入恶性循环,导致自我封闭,最终导致社会疏离。
3.2.5 社会支持 本研究结果显示, 单侧全髋关节置换术后患者社会支持得分越低, 则其社会疏离得分越高(B=-0.157,P<0.001),与师英梅等[26]的研究结果类似。 究其原因,髋关节置换术后恢复期,患者存在较高的日常生活照护和情感支持的需求, 来自家人和朋友的帮助, 可以极大的弥补患者的自理缺陷,减少生活不便,从而将更多的精力投入到康复锻炼中。同时髋关节置换术后恢复是一个持续的过程,无法一蹴而就,面对困难患者容易出现情绪起伏,甚至产生焦虑。这时来自家人和朋友的鼓励、安慰或陪同,可树立患者康复信心,提高希望水平,从而愿意走出家庭,增加与外界的接触,减少社会疏离。
4 对策
综上所述, 单侧髋关节置换术后患者存在较高水平的社会疏离, 医护人员除了需要关注髋关节术后患者的肢体功能康复状况外,还需要关注75 岁以上老年人、家庭经济状况不佳、术后髋关节功能状况差、跌倒效能水平较低、社会支持水平较低的患者的社会疏离水平,开展有针对性的干预。 (1)在常规的术后随访基础上,加强对75 岁以上老年患者和经济状况不佳患者社会疏离水平的评估,及时发现社会疏离水平较高的患者。 对于此类患者,可进一步延长随访周期,通过医联体范围内社区-医院联动的方式,主动开展针对此类患者的延伸护理服务、公益活动。 (2)强化功能锻炼。 医护人员指导患者科学有序地开展适应性训练[5],以促进术后髋关节功能的重建,使患者达到最优的术后恢复效果,重塑信心,重返社会。 (3)开展认知行为干预。 有针对性的开展认知重建[27],通过记录康复日记、微信打卡、朋友圈等方式,帮助患者主动发现自己的进步,从而帮助患者树立自信,增强跌倒效能[28]。 (4)充分利用社会支持[18],告知家属患者融入社会、建立社交的重要意义,指导有针对性的鼓励、引导和陪伴患者逐渐回归社会,为患者创造与他人社交的机会,拓展符合患者性格特点的社交途径。
5 本研究的不足
本研究的不足之处在于, 所调查的人群仅来自门诊复查患者, 未关注到术后时间较长而未进行随访的患者,有待于今后的研究中进一步探讨。
