立体定向血肿穿刺抽吸术+依达拉奉对高血压脑出血患者 神经功能、糖氧代谢指标的影响
2021-09-15梁韡斌郭建辉张晓宁卢双宏张高炼
梁韡斌,曾 敬,郭建辉,周 庆,王 刚,张晓宁,卢双宏,张高炼
(广西中医药大学第一附属医院仙葫院区颅脑外科,南宁 530023)
高血压脑出血(HICH)因高血压动脉粥样硬化引起,属脑血管急危重症,以50~70岁老年人多见。伴随人口老龄化的加剧,我国HICH患病率也日益增长。据临床资料显示,HICH起病急骤,病情进展快,不仅严重影响机体神经功能,且致残率、致死率高,预后不良[1-2]。手术是目前治疗HICH的重要手段,传统开颅血肿清除术(CHR)虽能有效清除血肿,减少出血量,改善出血后因缺血、缺氧而引发的一系列严重病变,但手术较复杂,患者脑组织长时间暴露可能会增加神经功能损伤风险[3]。立体定向血肿穿刺抽吸术(SHPS)是通过立体定向技术,开一小骨窗穿刺至出血部位,清除血肿,该术式损伤小,耗时短,对脑组织损伤轻,现已在许多医院推广应用[4]。依达拉奉是一种新型自由基清除剂,能够保护血管内皮,减轻脑水肿和神经元损伤。最新研究发现,在微创引流术后使用依达拉奉能有效提高HICH患者存活率[5]。基于此,本研究探讨立体定向血肿穿刺抽吸术+依达拉奉对高血压脑出血(HICH)患者神经功能、糖氧代谢指标的影响,以期为临床诊治提高参考。报道如下。
1 资料与方法
1.1 病例资料选取2018年10月~2020年10月本院收治的100例HICH患者。纳入标准:①符合HICH诊断标准[6];②发病至就诊时间<48h;③头颅CT检查出血量30~60ml;④所有患者签署知情同意书。排除标准:①合并小脑、脑干出血;②合并严重感染、冠心病、多灶性出血;③凝血功能障碍;④精神疾病或认知障碍。将纳入患者随机分为研究组52例与对照组48例,研究组:男28例,女24例;年龄34~77(52.6±10.5)岁;出血部位:脑叶12例,丘脑20例,壳核16例;出血量30~55(43.10±8.85)ml;格拉斯哥昏迷(GCS)评分7~13(8.85±1.71)分;对照组:男30例,女18例;年龄32~76(53.4±10.8)岁;出血部位:脑叶10例,丘脑23例,壳核15例;出血量35~55(44.21±8.25)mL;GCS评分7~13(9.12±1.60)分。两组一般资料较为接近(P>0.05),具有可比性。本研究经医院伦理委员会审批。
1.2 治疗方法
1.2.1 术前准备术前皆常规卧床休息、吸氧、纠正水电解质紊乱,并予以头部降温处理,同时以甘露醇降颅压。
1.2.2 手术方法两组患者均行SHPS:应用Leksell G型立体定向仪,局麻后,依据患者头围大小选取合适长度的头皮加压螺钉,安装头基框;于CT室拍片,选择最佳预穿刺靶点。患者入手术室后,根据预设靶点坐标安装弧形臂和导向器,选择位置切口钻孔,根据定位长度插入穿刺针,抽吸部分血肿,根据术中血肿引流情况,可向腔内注入尿激酶2万U,再注入3mL 0.9%氯化钠注射液,液化血肿,夹管4 h后再开放,术毕放置引流管,定期冲洗血管腔。
1.2.3 术后处理对照组给予脱水、降压、营养神经、维持水电解质平衡等常规治疗,研究组在此基础上给予依达拉奉(南京先声东元制药有限公司生产,国药准字H20050280)30 mL溶于100 mL生理盐水静滴,30 min内滴注完毕,2次/d,用药持续2 w。
1.3 观察指标观察比较两组临床疗效,治疗前后神经功能、日常生活能力、糖氧代谢指标变化以及并发症、死亡率。①临床疗效:依据患者神经功能缺损程度改善情况判定疗效[7],分为基本痊愈、显著进步、进步、无效4个类别,其中基本痊愈:美国国立卫生院卒中量表(NIHSS)减少>90%;显著进步:NIHSS评分减少46%~90%;进步:NIHSS评分减少18%~45%;无效:NIHSS评分减少<18%甚至增加;以基本痊愈、显著进步与进步计算总有效率。②神经功能:采用NIHSS评分[8]评估患者神经功能改善情况,量表包含11个条目,分值范围0~42分,得分越高提示神经受损越严重。③日常生活能力:采用改良巴氏指数(Bathel)[9]评估患者日常生活能力,量表包含10个项目,总分100分,分数越高患者生活能力越好。④糖氧代谢指标:于治疗前、治疗后14d,所有患者行颈内静脉逆行穿刺置管及桡动脉穿刺置管,利用血气分析仪(丹麦雷杜公司)通过颈内静脉血气及桡动脉血气检测计算患者颈内静脉氧饱和度(SjvO2)、脑氧利用率(CEO2)及血糖差(A-VGlU)、乳糖差(A-VLac)水平,CEO2=SaO2-SjvO2。⑤并发症及死亡率:统计两组并发症及围术期死亡情况,并发症主要包括:肺部感染、消化道出血、再出血、脑室扩大等。
1.4 统计学分析采用SPSS 22.0软件,计数资料以例数和百分数表示,采用χ2检验或Fisher精确概率检验;计量资料以均数±标准差表示,采用t检验;P<0.05为有统计学意义。
2 结果
2.1 临床疗效比较研究组总有效率为94.23%,显著高于对照组79.17%(P<0.05)。见表1。
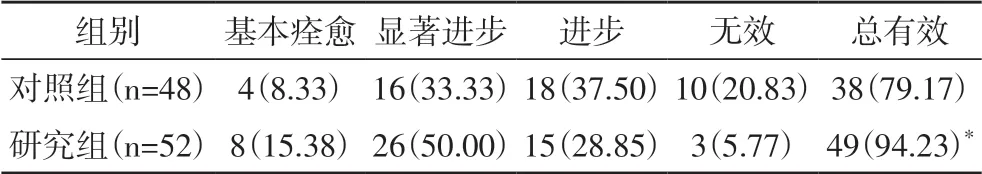
表1 两组临床疗效比较[n(%)]
2.2 神经功能和日常生活能力比较治疗后,两组NIHSS评分明显降低、Bathel指数明显升高,且研究组各指标升高或降低幅度显著高于对照组(P<0.05)。见表2。

表2 两组治疗前后NIHSS评分和Bathel指数比较(分)
2.3 脑氧糖代谢指标治疗后,两组SjvO2、CEO2明显升高,A-VGlU、A-VLac明显降低,且研究组CEO2显著高于对照组,A-VGlU及A-VLac显著低于对照组(P<0.05)。见表3。
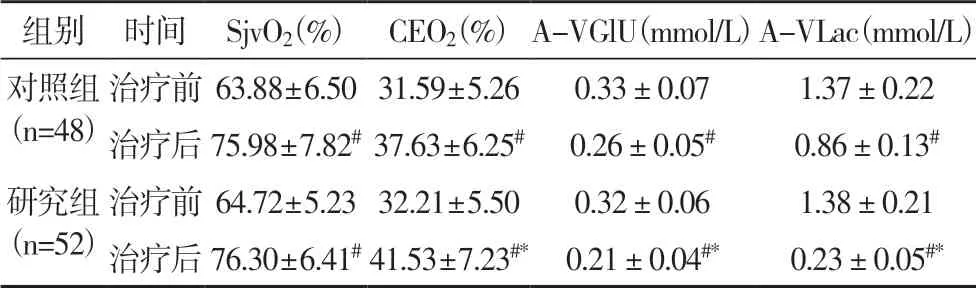
表3 两组治疗前后糖氧代谢指标比较
2.4 并发症及死亡率比较研究组并发症发生率显著低于对照组(P<0.05),但两组死亡率比较无统计学差异(P>0.05)。见表4。

表4 两组并发症和死亡率比较[n(%)]
3 讨论
HICH是老年人常见病、多发病,具有病情危急、进展迅速等特点,致残率和死亡率均较高,且存活者多伴有严重神经功能障碍,生存质量受到较大影响[10,11]。以往对HICH采取CHR,包括去骨瓣减压血肿清除术、小骨窗血肿清除术等,能在最短时间内最大程度清除病灶,阻止病情进一步发展,但手术创伤大,术中难以避开重要皮层功能区,可能增加脑损伤,影响患者术后恢复及生存质量[12]。
随着近年来外科技术的进步和影响技术在临床的广泛应用,SHPS因其手术创伤小、血肿清除时间快等优势成为治疗HICH的新技术并日益受到重视。但临床实践表明[13],脑出血会造成神经不可逆损伤,约1/3患者经SHPS治疗后神经功能呈持续恶化趋势。因此在SHPS术后给予药物辅助治疗,对于减轻脑水肿和神经元损伤,缓解神经症状具有重要意义。依达拉奉作为一种脑保护剂,能清除脑出血过程中产生的氧自由基,抑制脂质过氧化,从而减少神经细胞、血管内皮细胞在缺血缺氧过程中的氧化损伤,发挥神经元结构的保护作用[14]。本研究显示,研究组临床总有效率(94.23%)显著高于对照组(79.17%),治疗后,两组NIHSS评分明显降低、Bathel指数明显升高,且研究组各指标改善幅度显著高于对照组,说明SHPS+依达拉奉能提高HICH患者疗效,对神经功能改善作用更明显,术后患者的生活能力恢复更快。这一结果与左建东等[15]人的报道基本一致,分析原因主要认为是SHPS微创、定位准确,能够迅速降低颅内压、清除颅内血肿并且减少对周围健康脑组织造成破环性影响;而依达拉奉作为一种新型的自由基清除剂和抗氧化剂,可通过抑制炎症因子和自由基活性,保护神经细胞和脑细胞,改善神经功能缺失。
研究指出,脑出血后的继发性损害可能导致脑组织氧及能量代谢障碍,而脑细胞的糖氧代谢障碍会进一步加剧脑损伤,导致神经功能缺损[16]。本研究中,治疗前,两组SjvO2、CEO2较低,A-VGlU、A-VLac较高,提示患者处于颅内缺血缺氧状态,无氧代谢糖解酶增加,葡糖糖代偿性消耗明显,乳酸蓄积,导致自由基反应加重,引起脑糖氧代谢障碍。本研究显示,治疗后,两组SjvO2、CEO2明显升高,A-VGlU、A-VLac明显降低,且研究组CEO2显著高于、A-VGlU及A-VLac显著低于对照组,可见SHPS+依达拉奉能有效改善HICH患者的脑糖氧代谢,究其原因,可能是:其一,早期行SHPS能较好清除血肿,减轻脑组织缺血、水肿等引起的脑和神经细胞的氧及能量代谢障碍,从而保护神经组织,改善神经行为功能[17];其二,依达拉奉对血管内皮有保护作用,能够改善患者血流动力学水平,促进血液流动和抗血小板凝集,调节糖氧代谢,维持供氧和耗氧平衡,进而保护脑组织[18,19]。另外,本研究发现,研究组并发症发生率(11.54%)显著低于对照组(31.25%),两组围术期死亡率比较无统计学差异,说明在SHPS+依达拉奉治疗HICH安全可靠,能减有效少术后并发症,对改善患者预后有积极促进作用。
综上所述,SHPS+依达拉奉治疗HICH疗效显著,能尽早清除血肿,恢复脑组织血供,促进神经功能恢复,同时能有效避免脑组织缺血缺氧,提高氧代谢,减少并发症,值得临床推广。但本研究仍存在以下不足,如:纳入样本量较少、随访时间较短,仅对短期疗效进行统计比较,至于SHPS+依达拉奉的远期疗效及预后如何,建议今后扩大样本量,开展多中心对照研究进一步证实。
